Příčiny onemocnění
Pracoviště: Interní klinika 2. LF UK a FN v Motole
Vloženo: 14. 6. 2017
Etiopatogeneze – faktory, příčiny a mechanismus vzniku nemoci
Postižení dolních končetin u diabetiků, či syndrom diabetické nohy zahrnuje širokou škálu chorob: neuropatický vřed, ischemickou gangrénu, infekční gangrénu, osteoartritidu, osteomyelitidu a jejich kombinace. Již označení „syndrom“ napovídá, že projevy nohou být značně různorodé a jsou výsledkem kombinace celé řady jevů.
|
Hlavní faktory, které vedou ke vzniku diabetické nohy, jsou (obr.1)
|
Obr. 1 Etiopatogeneze syndromu diabetické nohy
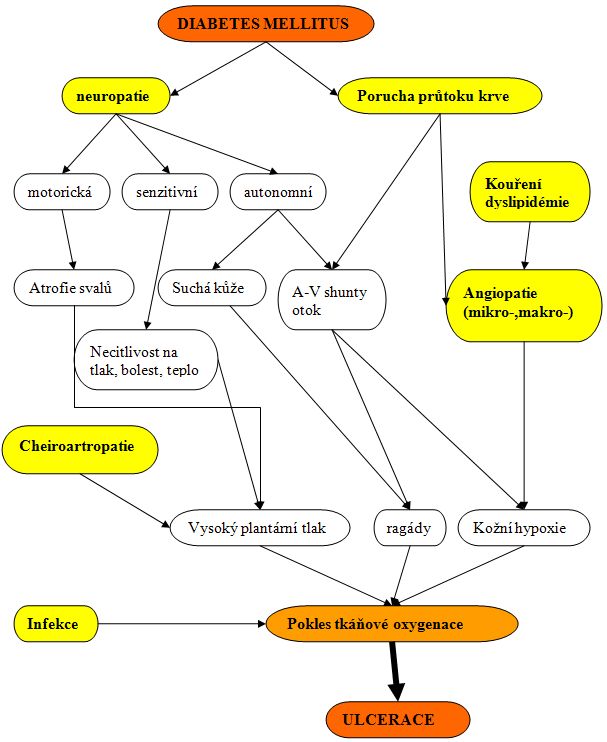
Diabetes mellitus představuje ve své podstatě syndrom chronické hyperglykémie. Hyperglykémie se jednoznačně uplatňuje v patogenezi rozvoje pozdních orgánových komplikací diabetes mellitus, snižuje obranyschopnost organismu, vede k pomalejšímu hojení ran ve srovnání s nediabetiky. V kratším časovém horizontu pak hyperglykémie ovlivňuje mikrocirkulaci, zhoršuje rheologické-průtokové vlastnosti krve, zvyšuje oxidativní stress, srážlivost a adhezivitu krevních destiček.
Diabetická neuropatie
Diabetická neuropatie je definována jako nezánětlivé poškození funkce a struktury periferních motorických, senzitivních i vegetativních nervů. Dochází ke zpomalení vodivosti vzruchu nervovým vláknem.
Subjektivně si pacienti stěžují na obtíže pramenící jednak z nepřiměřeného nervového dráždění (pálení, mravenčení, někdy až bodavé a šlehavé bolesti, pocit chladných nohou, často v klidu v noci), jednak na obtíže, pramenící ze snížené funkce nervu (pocity necitlivosti a tuposti na nohou).
Klinicky nalézáme poruchy vnímání teploty, dotyku, tlaku, bolesti a vibrací při senzorické neuropatii. Při sníženém vnímání tlaku a tření se zvyšuje místní teplota, která se podílí na vzniku hyperkeratóz, tj. zrohovatění kůže. Sklon k nim je dán také větší tuhostí kolagenu a keratinu, které jsou poškozeny a chemicky změněny takzvanou glykací, zvýšenou hladinou cukru – glukózy v krvi. Kolagen a keratin jsou významné stavební kameny svrchní vrstvy kůže a tímto procesem ztrácejí svoji ochrannou funkci. Silné zrohovatění kůže pak zpětně zvyšuje lokální tlak přibližně o jednu čtvrtinu, dále působí v místě své lokalizace jako cizí těleso a vlivem mikrotraumat v nich vznikají krevní sraženiny – hematomy. Dochází k hnisání rány, tedy k zánětlivé exsudaci, jejíž následkem bývá praskání kožního krytu a vznik vředu.
Porucha vnímání bolesti a dotyku je výrazným rizikovým faktorem, snadno dochází k otlakům, popáleninám, drobným úrazům. Navíc pacient těmto poraněním (a také následným infekčním komplikacím) často nevěnuje pozornost (nebolí ho) a neošetří je včas.
Poškození funkce motorických nervů může vyústit do atrofie a oslabení drobných svalů nohy, což vede k deformitám prstů nohy („kladívkové prstce“- Obr. 2)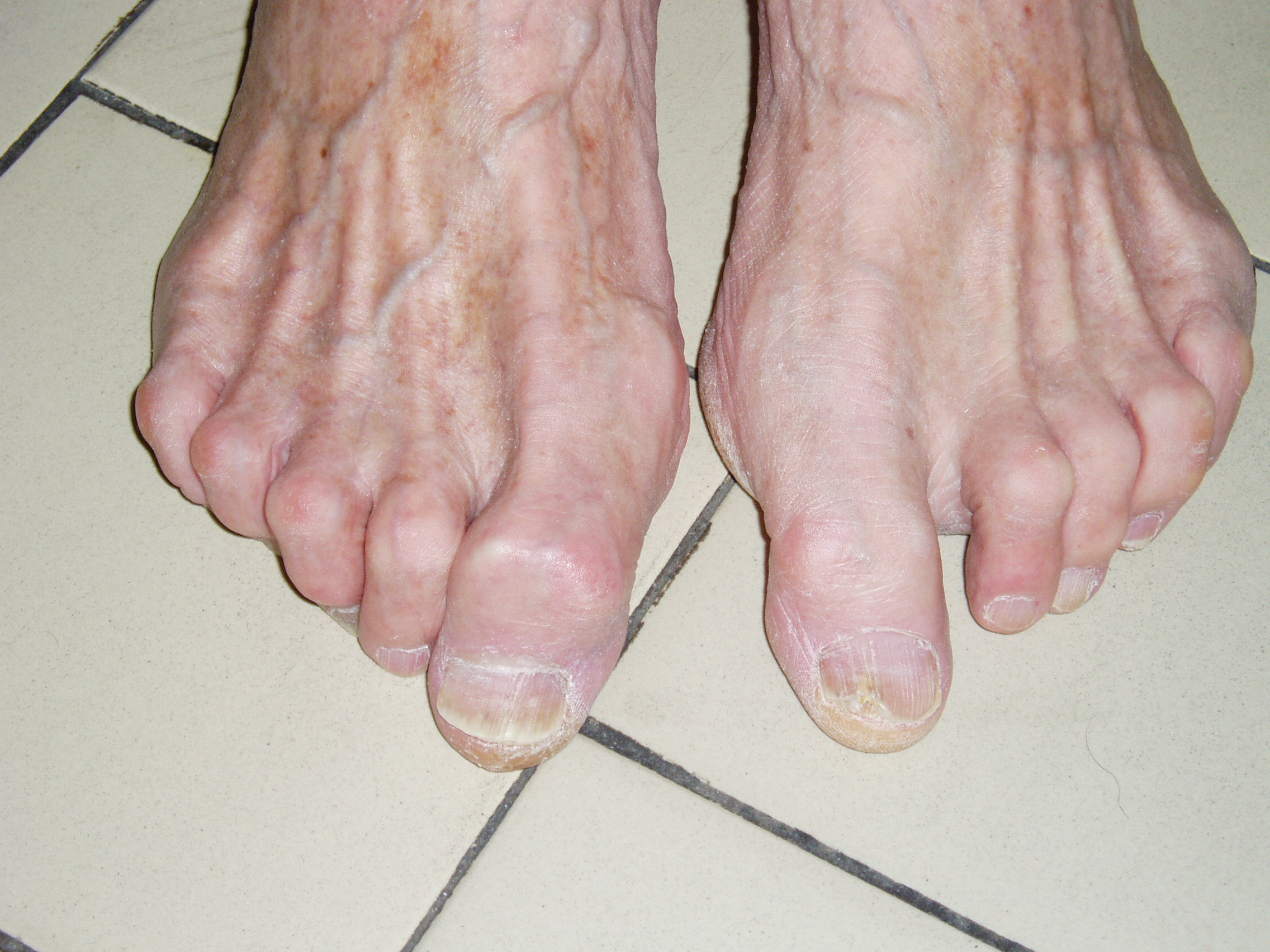 a ke zvýšenému přenášení tlaku do oblasti prstců. Tato porucha biomechaniky nohy bývá často velmi významným problémem – je nutné si uvědomit mechanismus „reflexního oblouku“ – při podnětu z podložky (např. chůze po nerovném povrchu) dochází k reakci a koordinaci drobných svalů nohy a přizpůsobení se nerovnosti povrchu, ale v případě, kdy podnět z periferie chybí, chybí i koordinace činnosti drobných kloubů a svalů přednoží a nedobrému „odvalování“ nohy po podložce! Následkem je vznik kladívkových prstců, který je velmi často doprovázen přesunem tukových polštářků, fyziologicky chránících hlavičky metatarzofalangeálních kloubů, do oblasti pod prstce a tudíž k přetížení a zvýšenému riziku vzniku defektu v této oblasti.
a ke zvýšenému přenášení tlaku do oblasti prstců. Tato porucha biomechaniky nohy bývá často velmi významným problémem – je nutné si uvědomit mechanismus „reflexního oblouku“ – při podnětu z podložky (např. chůze po nerovném povrchu) dochází k reakci a koordinaci drobných svalů nohy a přizpůsobení se nerovnosti povrchu, ale v případě, kdy podnět z periferie chybí, chybí i koordinace činnosti drobných kloubů a svalů přednoží a nedobrému „odvalování“ nohy po podložce! Následkem je vznik kladívkových prstců, který je velmi často doprovázen přesunem tukových polštářků, fyziologicky chránících hlavičky metatarzofalangeálních kloubů, do oblasti pod prstce a tudíž k přetížení a zvýšenému riziku vzniku defektu v této oblasti.
Poškozené mohou byt také nervy autonomní, které vedou vzruchy, jež člověk svoji vůlí neovlivňuje (srdeční činnost, dýchání, trávení, pocení…). Autonomní neuropatie vede ke snížení pocení až anhidróze. Suchá kůže je potom náchylnější k poranění, infekcím a tvorbě hyperkeratóz. Ztrátou funkčnosti nervových vláken, která ovlivňují tonus krevních kapilár zásobujících postiženou tkáň dochází k jejímu nedostatečnému prokrvení a takzvané hypoxii.
Diabetická angiopatie,
neboli poškození velkých i malých cév, zahrnuje diabetickou makroangiopatii, diabetickou mikroangiopatii a mediokalcinózu.
-
Diabetická makroangiopatie
označujeme aterosklerotické projevy na velkých a středních tepnách muskulárního a elastického typu u diabetiků. Kvalitativně se jedná o stejný aterosklerotický proces jako u nediabetiků, rozdíly však jsou kvantitativní:
|
Na odlišném a rychlejším průběhu aterosklerotických změn u diabetiků se uplatňuje kumulace rizik (dyslipidémie, hypertenze, hyperglykémie, hyperinzulinémie, glykace LDL-cholesterolu a kolagenu, hyperkoagulační stav a dysfunkce endotelu).
Diabetické makroangiopatie má klinické projevy velmi pestré a závisí na tom, která oblast tepenného řečiště je postižena. Postižení tepen dolních končetin se pak manifestuje jako ischemická choroba tepen dolních končetin (ICHDK). Choroba probíhá často klinicky němě. Pacienti s diabetes mellitus nemívají typické klaudikace – bolet při chůzi v oblasti stehenního či lýtkového svalstva, ale z důvodu lokalizace cévních uzávěrů pod kolenem či v oblasti kotníku vznikají námahové, tj. klaudikační bolesti až v oblasti nártu nebo plosky nohy a prstců, nemocní jsou často proto odesíláni na ortopedická a protetická pracoviště. Vnímání klaudikační bolesti může být též zastřeno přítomností neuropatie.
-
Diabetická mikroangiopatie
označuje specifické změny arteriol, prekapilár a kapilár v důsledku dlouhodobé hyperglykémie u diabetes mellitus. Jedná se o ztluštění a poruchu propustnosti bazální membrány. Spolu s dalšími faktory se podílí na změnách mikrocirkulace.
-
Mediokalcinóza
postihuje 5 – 10% diabetiků. Jedná se o postižení cév, difúzní kalcifikace, neboli rozptýlená ložiska zvápenatělé tkáně cévní stěny. Vzniká u pacientů s neuropatií, zejména autonomní. Nemusí zhoršovat periferní cirkulaci. (Cévní stěna postižená mediokalcinózou se však obtížně komprimuje; proto jsou periferní tlaky při měření dopplerovských principem falešně vysoké.)
Omezení kloubní pohyblivosti („limited joint mobility“)
Snížením pohyblivosti kloubů trpí až 30% diabetiků. Příčinou je glykace kolagenu, která vede ke ztluštění a rigiditě kůže a kloubních pouzder, vedoucí ke ztrátě plného natažení prstců a snížení kloubní pohyblivosti. Na dolních končetinách postihuje především klouby plosky nohy. Výsledkem je zvýšení plantárního tlaku při chůzi a zvýšené riziko vzniku hyperkeratóz a ulcerací.
Působení tlaku na plosku
Za rozvoj zvýšeného plantárního tlaku jsou zodpovědné dva hlavní faktory – motorická neuropatie a omezení kloubní pohyblivosti. Tvorba hyperkeratóz, která je již sama o sobě důsledkem zvýšeného plantárního tlaku a suché kůže při autonomní neuropatii, může působit jako cizí těleso a dále ještě plantární tlak zvětšovat. Uvádí se, že věk ani tělesná váha pacienta nemají na zvýšení plantárního tlaku signifikantní vliv, pravděpodobně proto, že se při nárůstu tělesné hmotnosti zvětšuje i plocha plosky nohy.
Vliv infekce
Přítomnost infekce velmi zhoršuje hojení rány, je nejčastějším důvodem k hospitalizaci pacientů se syndromem diabetické nohy a v mnoha případech zvětšuje i riziko amputace končetiny. Infekcí ohrožující končetinu a vyžadující okamžitou léčbu antibiotiky je flegmóna přesahující více než 2 cm od okraje rány nebo ulcerace zasahující ke šlachám a kostem, které jsou infikovány téměř vždy. Závažná infekce diabetické nohy přitom nemusí být provázena klasickými klinickými a laboratorními známkami zánětu, jako je horečka, leukocytóza, vysoká sedimentace a C-reaktivní protein. Průvodní známkou zánětu však pravidelně bývá hyperglykémie. Infekce zvyšuje srážlivost krevních destiček, může dojít až ke vzniku septické trombózy především v tepenné oblasti dolní části nohy a vést k nedostatečnému prokrvení tkáně se vznikem gangrény i bez arteriosklerotického postižení tepenného řečiště. (obr. 4)
Obr. 4
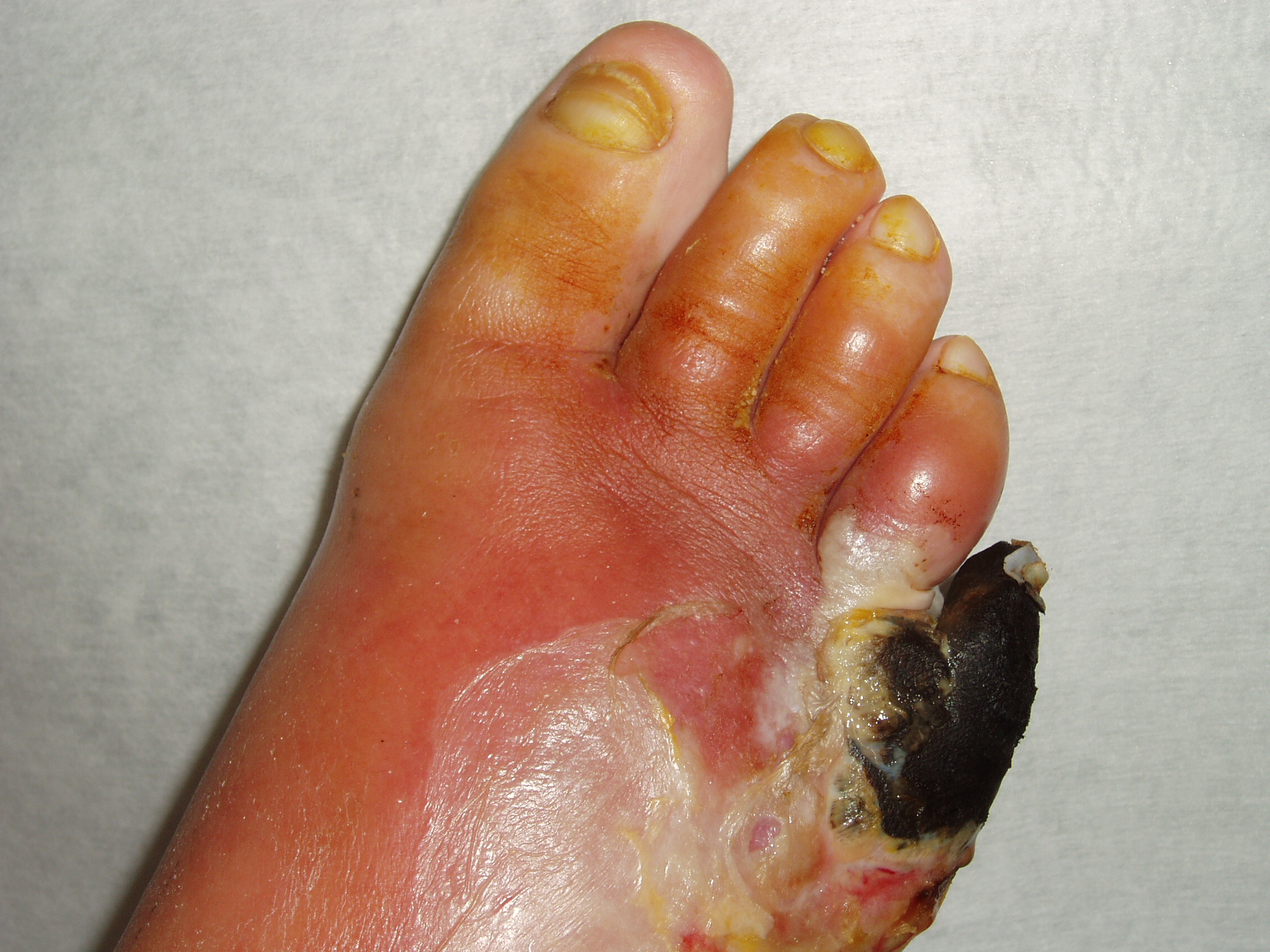
Za normálních okolností se při infekci (pod vlivem mediátorů zánětu) zvyšuje lokální průtok několikanásobně, protože je potřeba zvýšit počet bílých krvinek v místě zánětu a pokrýt zvýšené metabolické nároky tkání včetně prokysličení. U ischemických – nedostatečně prokrvených končetin mívá infekce velmi závažné následky, protože selhává nejefektivnější obrana – vlastní imunitní odpověď.
Diabetická polyneuropatie – prevence syndromu diabetické nohy
Jak praví stará (možná lidová, možná filosofická) moudrost, zkušenost není přenositelná. Důsledkem senzitivní neuropatie je necitlivost dolních končetin. To je stav, který se nedá nijak vysvětlit, názorně ukázat. Pacient, který necítí, necítí, že necítí. Proto je tato situace velmi závažným rizikem syndromu diabetické nohy.
Algická forma polyneuropatie si o léčbu (kromě kompenzace a kyseliny thioktové však léčba není moc účinná, v podstatě pouze symptomatická) řekne sama. Pacient totiž bolesti cítí. Ale jak se dozví pacient, potažmo lékař, o diabetické polyneuropatii, když ji necítí? Bolest je základní obranný mechanismus. Bez schopnosti vnímat bolest se nedá dlouho přežít ve světě tak nebezpečném, jakým je náš – to si málokdy uvědomujeme, protože se automaticky vyhýbáme všemu, co bolest fyzickou přináší. Ale pokud necítíme ani bolest, ani dotek, ani tlak, není prakticky možné se vyhnout zranění.
Protože zkušenost není přenositelná, nejsou ani uvěřitelné historky, které jsou děsivé svým naturalismem a popisují, s jakými nálezy přijdou pacienti s diabetem do ordinace, majíce diabetickou senzitivní polyneuropatii. Bohužel jsou pravdivé a v ambulancích se s nimi lékaři setkávají.
Například několik konkrétních případů z motolské nemocnice.
Opařeniny druhého stupně končící někdy plastikou (šťastnější konec), někdy amputací (nešťastný konec). Důvod? Zahřívání „studených“ nohou (pocit „studených“ nohou byl projevem neuropatie).
Zabodnutý hřebík v noze byl objeven až při podrobném průzkumu hnisající rány na plosce.
Popálenina plosky nohou, jejíž příčinou byla delší chůze po žhavém písku – jako důsledek těžké hypestezie - snížené citlivosti a obhlížení pláže u moře při chůzi naboso.
Smotané ponožky ve špičce boty (příčina otlaku vedoucího ke vzniku dlouho se nehojící otevřené rány na palci).
Těmto příhodám věřte doslova a do písmene, protože se staly. Všichni nemocní, kteří mají za sebou uvedené příhody, byli velmi dobře a opakovaně edukováni. Nicméně to, že necítí bolest, je skutečně velmi špatně přenositelná informace – vždyť oni nic necítí!!
Problematiku diabetické nohy řeší specializovaná pracoviště, tzv. podiatrické ordinace.
Podiatrická ambulance pro diabetiky je specializovaná ambulance zabývající se prevencí a léčbou syndromu diabetické nohy. V podiatrických ambulancích o pacienta pečují společně diabetolog, podiatrické sestry, všeobecní a cévní chirurgové, intervenční radiologové (provádějící angioplastiky), protetici a rehabilitační pracovníci.
Činnost podiatrické ambulance
- sledování vysoce rizikových pacientů
- edukace pacientů
- diagnostika a léčba pacientů s ulceracemi, Charcotovou osteoartropatií a dalšími projevy diabetické nohy
- pravidelná protetická péče
- pravidelné vyšetřování progrese ischemické choroby dolních končetin ICHDK pomocí neinvazivních cévních vyšetření, zejména po revaskularizačních výkonech.

