Léčba
Pracoviště: Interní klinika 2. LF UK a FN v Motole
Vloženo: 14. 6. 2017
V léčbě se poněkud liší léčba čistě neuropatického a čistě ischemického defektu, v léčbě neuroischemických ulcerací se kombinují oba přístupy. Zvláštními jednotkami v léčbě jsou potom osteomyelitida a Charcotova osteoartropatie, k jejichž léčbě je nutné přistupovat velmi razantně.
Terapie neuropatických ulcerací
Optimální kompenzace diabetu
napomůže hojení defektu. Je jednoznačně indikováno převedení na intenzifikovanou inzulínovou terapii, a to i při dobré kompenzaci diabetu při dosavadní léčbě konvenční inzulínovou terapií nebo perorálními antidiabetiky. Důležitá je také úprava dalších metabolických a nutričních poruch, např. nízké hladiny bilkovin (hypalbuminémie.)
Odlehčení nohy,
tj. odstranění tlaku na zvředovatělou plochu (ulcerace), je jednou z nejdůležitějších terapeutických zásad. Během stoje a chůze dochází k opakovanému zvýšení tlaku na plosku nohy. Našlapování porušuje znovustvoření tkáně a vede k ischémii této tkáně (přerušovaným stlačováním cév v plosce, jelikož je u diabetiků snížená elasticita cév a čas potřebný k obnovení normálního průtoku je delší). Indikuje se proto klid na lůžku, pohyb bez došlapu na postižené místo, tj. za pomoci pojízdného křesla, berlí, speciálně upravené sádrové fixace či vložek do obuvi s otvory či speciální „poloviční boty“ (obr. 1).
Obr. 1 Poloboty pro odlehčení přední a zadní části nohy

léčba infekce
Systematická a dlouhodobá léčba infekce představuje další nezbytnou podmínku pro hojení diabetických (vředů) ulcerací. Vybíráme širokospektrá antibiotika, nejlépe podle kultivace. Empiricky volíme antibiotikum u zánětu kostní dřeně (osteomyelitidy) a závažných infekcí, které nesnesou odklad léčby, dále u hlubokých ulcerací i při negativní kultivaci (protože infekce může být v hlubších strukturách a stěrem nemusí být zachycena). Při infekci ohrožující končetinu se léčba začíná injekční aplikací kombinace antibiotik. Při přítomnosti osteomyelitidy se volí antibiotika s dobrým průnikem do kosti (fluorochinolony, klindamycin). Celková délka antibiotické léčby se řídí klinickým stavem pacienta. Mírné infekce se léčí 1 – 2 týdny, léčba osteomyelitidy může trvat i několik měsíců. Antibiotika se vysazují při ústupu klinických, laboratorních, nebo lokálních známek infekce.
Lokální léčba
je zaměřena na systematické čištění rány, podporu novotvorby tkáně a pokrytí epitelem. Čištění rány provádí lékař 1 – 3x týdně, skalpelem či ostrou lžičkou důsledně odstraňujeme zatvrdliny zrohovatělé kůže (hyperkeratózy) a mrtvou nekrotickou tkán, které brání novotvorbě tkáně, takzvané granulaci a jsou živnou půdou pro infekce. Suché rány zvlhčujeme fyziologickým roztokem. Snažíme se dodržet zásadu „vlhkého hojení“, bráníme tím vysýchání rány. Vlhké prostředí umožňuje migraci reparačních buněk, (granulocyty a makrofágy), podporuje samočištění rány (autolytický debridement), rozhoštění krevních sraženin (fibrinolýzu), novotvorbu cév (abiogenezi), zhojení rány vytvořením nových buněčných struktur, které ránu kryjí a chrání (granulaci a epitelizaci). Používáme alginátové (z mořských řas), pěnové polyuretanové hmoty, hydrogelové a hydrokoloidní krytí ran. Vhodný typ krytí přitom vybíráme podle velikosti rány, podle množství sekrece a přítomnosti/nepřítomnosti infekce. Velké množství výpotku z rány (exsudátu) předpokládá užití vysoce absorpčních materiálů – algináty, pěny. Naopak na suché a málo tekutin uvolňující (secernující) rány používáme hydrogely ke zvlhčení. Okluzívní hydrokoloidní krytí není vhodné používat na hodně secernující rány lokalizované na plosce nohy. Na infikované rány je vhodné použít krytí s aktivním uhlím a/nebo stříbrem či lokálně působící antiseptické prostředky s povidon-jodem. Lokální antimikrobiální léčba může pomoci v případě kriticky mikroorganismy kolonizované rány, avšak nedokáže zlikvidovat (eradikovat) již probíhající rozsáhlou infekci rány bez celkové léčby antibiotiky. Pro podporu hojení defektů je možné použít i bioaktivní vstřebatelné preparáty na bázi kolagenu a regenerované oxidované celulózy, které po aktivaci (zvlhčení exsudátem nebo fyziologickým roztokem) dokáží modulovat prostředí v ráně – inhibují aktivitu enzymů metaloproteáz (MMPs), které ve fázi novotvorby tkáně (proliferace) zpomalují hojivé procesy. Lze konstatovat, že lokální prostředky dokážou urychlit léčbu ulcerace, ale pouze za podmínek současného odlehčení končetiny, důsledného čištění rány (debridementu), kontroly infekce a zajištění dobrého prokrvení.
Fyzikální léčbu
lze využít jako doplněk lokální léčby, nejčastěji se užívá magnetoterapie, akupunktura, ozařování polarizační lampou či biostimulačním laserem.
K dohojení rány se zkouší aplikace kožních štěpů nebo dermagraftu, což je semisyntetický materiál s kulturou zárodečných (neonatálních) kožních fibroblastů s proteiny a cytosiny (bílkoviny podporující buněčný růst a imunitu) V USA byl dermagraft schválen FDA pro léčbu syndromu diabetické nohy. Proběhly též klinické studie s použitím tkáňových růstových faktorů (becaplermin - rekombinantní humánní destičkový růstový faktor v gelu) s cílem urychlit hojení ulcerací stimulací dělení buněk a tvorby mezibuněčné hmoty. Podmínkou aplikace růstových faktorů je opět dostatečné cévní zásobení.
Infekční komplikace syndromu diabetické nohy
Infekční komplikace defektů jsou častou příčinou obtížného hojení ran a amputací. Závažné infekce při syndromu diabetické nohy přitom nemusí být provázeny klasickými klinickými a laboratorními známkami zánětu, jako je horečka, zvýšený počet leukocytů, zvýšená sedimentace erytrocytů a zvýšení C-reaktivního proteinu. Závažnou infekci může ale provázet významná hyperglykémie (Pozor i naopak! Výrazná hyperglykémie bez zjevné vyvolávající příčiny bývá téměř vždy následkem probíhající infekce někde v organismu diabetika).
Povrchová infekce je definována jako infekce kůže nepřesahující do svaloviny, šlach, kostí a kloubů. Hluboká infekce je charakterizována přítomností ložisek vyplněných hnisem (abscesu), infekcí kloubů (septické artritidy), zánětem kostní dřeně (osteomyelitidy) nebo zánětem šlachové pochvy (tendosynovitidou). Infekce může rovněž zhoršovat krevní průtok a vést k tvorbě infikované krevní sraženiny (septické trombóze) ucpávající cévy, důsledkem čehož dochází k nedostatečnému prokrvení tkání (ischemizaci).
U zdravého jedince dochází během infekce v postiženém místě ke zvýšení lokálního průtoku krve až 20x, cílem tohoto dění je zvýšit množství důležitých buněk (polymorfonukleárů) v místě infekce a současně se tak zajišťuje dostatečné prokrvení prokysličení (oxygenace) tkání, což je důležité, aby mohly bílé krvinky likvidovat nežádoucí baktérie. Pro jejich efektivní funkci je nutný parciální tlak kyslíku alespoň 40mmHg. Nedostatečná funkce bílých krvinek v ischemické oblasti je jednou z příčin, proč je hojení ulcerací u diabetiků s ischemickým postižením dolních končetin tak obtížné.
Bakteriální zánět kostní dřeně (osteomyelitida)
S osteomyelitidou bývá spojeno zhruba 50% hlubších diabetických ulcerací. K diagnóze osteomyelitidy podle Mezinárodního konsenzu stačí přítomnost 3 kritérií z těchto nálezů :
- flegmóna (hnisavý zánět měkkých tkání)
- nalezení kosti na spodině vředu
- pozitivní bakteriologický nález z hlubokých tkání
- radiologické a/nebo scintigrafické známky zánětu kosti (ostitidy)
- histologický průkaz.
Většina osteomyelitid je spojena s infekcí Staphylococcus aureus, proto by antibiotická léčba měla pokrývat i tento mikroorganismus. Nepříjemnou vlastností této baktérie je schopnost přilnavosti na komponenty kosti a schopnost proniknout přímo do kostních buněk (osteoblastů) s možností dále tam přežívat. V době akutní osteomyelitidy dochází k vážnému narušení kostní hmoty vznikem mikrotrombů ucpávajících cévy, odumírání tkáně a vzniku kostní nekrózy.
Léčba osteomyelitidy se většinou zahajuje injekční aplikací antibiotik, která by měla trvat 4 - 6 týdnů a následně pokračovat perorálně vysokými dávkami kombinace antibiotik po dobu 3 - 6 měsíců. Důležité je také současně postiženou končetinu odlehčit a důsledně provádět chirurgické odstraňování odumřelých částí kosti. Při léčbě osteomyelitidy je nezbytně nutné zajistit dostatečně dobré cévní zásobení končetiny, při ischémii je antibiotická léčba jen velmi málo účinná a selhává i vlastní obranyschopnost tkáně.
Charcotova osteoartropatie
Charcotova osteoartropatie Obr. 2 znamená progresivní destruktivní onemocnění kostí a kloubů nohy. Přesný mechanismus vzniku není jasný, postihuje však pacienty s těžkou kombinovanou periferní somatickou a autonomní neuropatií. Udává se, že podmínkou vzniku je kombinace neuropatie, drobných opakovaných a nepoznaných traumat (mikrofraktur) a dobrého arteriálního zásobení. Viz též naše Encyklopedie.
Obr. 2 Charcotova osteoartropatie
V akutním stadiu je potřeba končetinu důsledně odlehčovat, chodit jen o berlích bez došlapu, postiženou končetinu fixovat sádrovou nebo snímatelnou plastovou dlahou či elastickým obvazem v kombinaci s ortézou (např. typu Walker) až do úplného ústupu aktivity procesu, tj. ústupu otoku a proteplení. Obvykle bývá třeba počítat s dobou hojení cca 6 – 18 měsíců. Současně je vhodná antiresorpční léčba (kalcium, zkouší se aplikace i bifosfonátů) a dobrá metabolická kompenzace. Progresivní destrukce nohy může být zastavena jen při včasné diagnóze a vyloučení mechanického zatížení končetiny. Proto je samozřejmostí i důsledná edukace pacientů, prevence vzniku ulcerací a dispenzarizace pacienta v poradnách pro diabetickou nohu.
Terapie ischemických defektů
V první řadě je nutné zlepšit krevní zásobení. Při podezření na poruchu prokrvení (nejčastěji na podkladě duplexní sonografie, pletysmografických metod atd.) se doporučuje provedení arteriografie. Podle jejího výsledku potom ve spolupráci s invazívním radiologem či cévním chirurgem zvažujeme provedení cévní intervence (nejčastěji perkutánní transluminální angioplastiku - PTA) nebo cévní rekonstrukci (by-pass). Vhodně a časně indikovanou cévní rekonstrukcí lze zachránit končetinu až v 90%. V současné době stále více nabývají na významu výkony na bércových tepnách, ať už se jedná o PTA nebo bypassy tepen na dolní části nohy. Průchodnost takto ošetřených bércových tepen nebývá na rozdíl od invazívně ošetřených pánevních a stehenních tepen dlouhodobá (obvykle cca 1 rok), nicméně zlepšené podmínky prokrvení často vedou ke zhojení defektu a záchraně končetiny.
Medikamentózní léčba
V medikamentózní léčbě (ve smyslu zlepšení prokrvení periferních tkání) je vhodné ovlivnit především mikrocirkulaci. Podání klasické vazodilatační infúze může podporovat v oblasti velkých cév steal fenomén (odklonění cévního zásobení od postižených úseků na úkor vazodilatace zdravějších cév), proto se obecně nedoporučuje (příznivý či nepříznivý účinek vazoaktivních látek lze prokázat fotopletysmograficky). V medikamentozní léčbě poruch cévního zásobení se dále uplatní podávání
prostagandinu E1,
kyseliny acetylosalicylové (brání shlukování krevních destiček),
pentoxyphyllinu (zlepšuje průtokové vlastnosti krve, zlepšuje pružnost erytrocytů, snižuje hladinu bílkovin krevního srážení, snižuje viskozitu krve, a snižuje aktivitu zánětlivých látek jako jsou cytokiny, neovlivňuje přitom systémový krevní tlak a jeho vazodilatační účinky se uplatňují především v oblasti mikrocirkulace).
Sulodexid snižuje pohotovost ke krevnímu srážení (inhibuje v krvi faktor Xa, má antitrombinovou aktivitu, inhibuje shlukování krevních destiček a nepřiměřený růst hladkých buněk cévní stěny a tím její ztluštění a neprůchodnost).
Lokální léčba
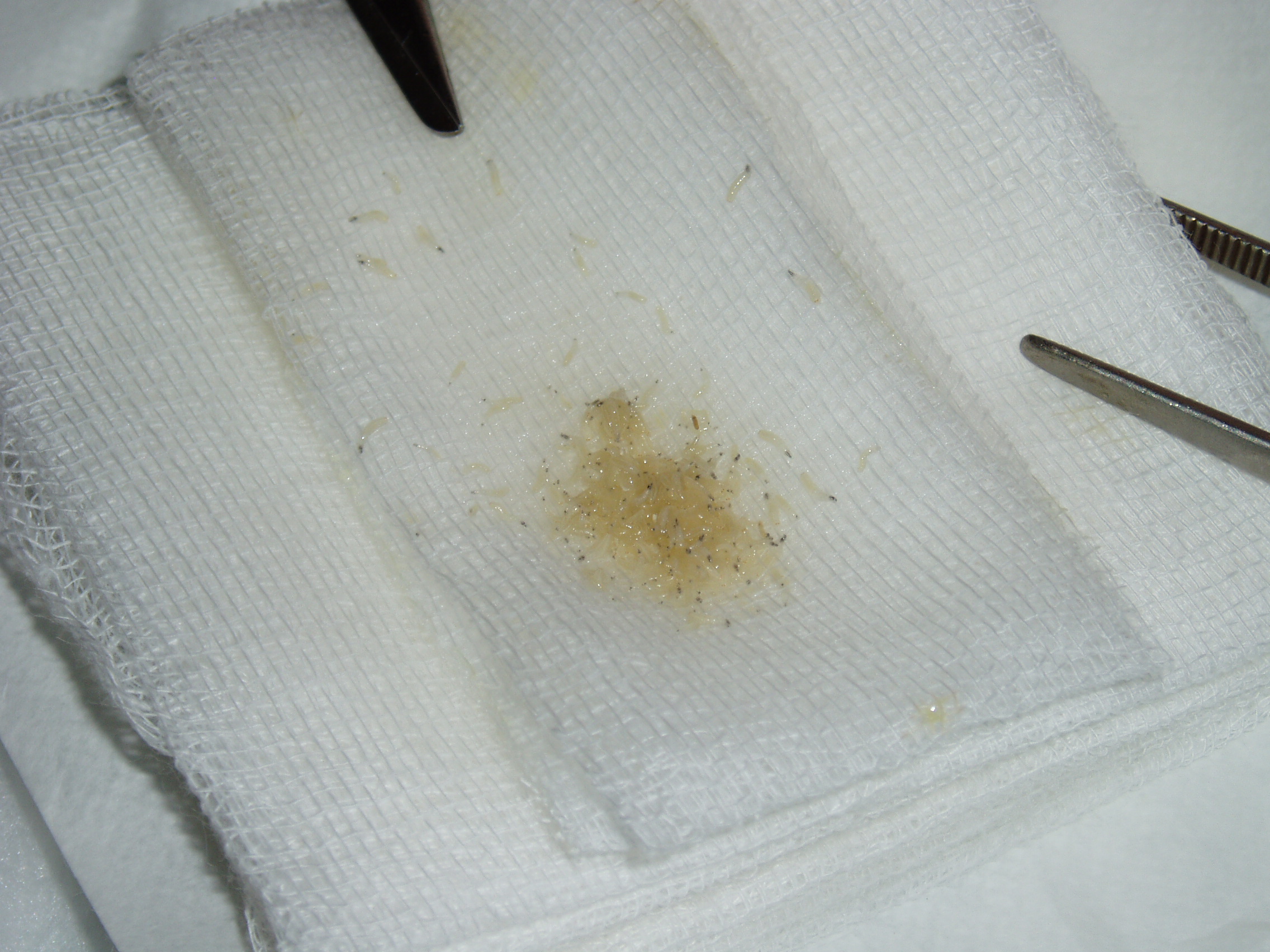
podléhá obdobným zásadám jako u čistě neuropatických ulcerací. Obtížnější bývá čištění rány, obsahující často více nekrotických hmot. Je možné použít enzymatické masti i biologické metody čištění ran – pomocí aplikace sterilních, v laboratorních podmínkách pěstovaných larev mouchy Lucilia sericata (obr. 3). Rány u ischemické či neuroischemické nohy se hojí velmi pomalu i po úspěšně provedeném obnovení cévního zásobení (revaskularizaci), a tudíž bude rána vyžadovat delší ambulantní ošetřování a dostatek trpělivosti.
Obr. 3 Larvy mouchy Lucilia sericata k biologickému čištění rány
Suché gangrény se ošetřují lokálně lihobenzínem či jiným dezinfekčním prostředkem (cílem je vysušení a mumifikace již odumřelé tkáně) až do ohraničení defektu a popř. autoamputace.
V léčbě ischemických a infikovaných ulcerací se může jako pomocná metoda uplatnit i hyperbarická oxygenoterapie, která může zvýšit tkáňový tlak kyslíku, baktericidní schopnosti bílých krvinek (leukocytů) a může přímo usmrtit anaerobní baktérie, snižuje současně tvorbu toxinů některými baktériemi.
Je potřeba dosáhnout také co nejlepší kompenzace cukrovky. Pokud jsou ale na stávající terapii hodnoty glykémií vyhovující, není jednoznačně indikován převod na inzulín (na rozdíl od léčby neuropatického defektu). Zakazuje se kouření, léčí se hypertenze a porucha tukového metabolismu (dyslipidémie). Důležitý je rovněž efekt stabilizace arteriosklerotického plátu pomocí léků ze skupiny statinů.
Velmi často je nutná rozsáhlejší chirurgické odstranění nekrotické tkáně včetně amputace článků či celých paprsků prstů. Vysoké amputace jsou indikovány při konzervativně nezvládnutelné progresi gangrény, při septickém stavu i přes agresivní antibiotickou léčbu a při nezvládnutelných bolestech, pokud již není možná další cévní intervence a zlepšení cirkulace.
Kritická končetinová ischémie
Kritická končetinová ischémie je charakterizována nízkým periferním krevním tlakem (na kotníku pod 50mmHg nebo na palci/prstci pod 30mmHg) spolu s klidovou ischemickou bolestí nebo tkáňovou nekrózou. Takto plně rozvinutý stav těžce ohrožuje končetinu a progresivně roste riziko amputace. Zlepšení lze očekávat jednak od časnějšího rozpoznávání rizika, jednak od intenzivnější terapie. Největší naději na účinné obnovení krevního proudu přinášejí revaskularizační postupy (PTA, chirurgická rekonstrukce), které zaručují náplň periferního řečiště pod vyšším plnícím tlakem než jiné léčebné způsoby. Intenzívní konzervativní léčba, navazující na revaskularizační výkony, přispívá k dobrým vyhlídkám na zlepšení periferního prokrvení.
Mezi hlavní fyziologické principy konzervativní léčby patří úprava tlakových poměrů, snížení cévního odporu a úprava mikrocirkulace. Již prostým svěšením končetiny z lůžka nebo při zastavení v průběhu chůze stoupá kapilární krevní proud. Také pomalá chůze rychlostí asi 2km/hod aktivuje svalově-žilní pumpu a snižuje venozní tlak (zvýší se tím gradient mezi tlakem tepenným a venózním, což zvýší kapilární průtok). Nejúčinnější látkou, která upravuje tlakové poměry a zlepšuje komplexním mechanismem mikrocirkulaci, je prostaglandin E1. Mikrocirkulaci je možné příznivě ovlivnit medikamentózně (podáním infúzí se suledoxidem či prostaglandinem E1) nebo fyzikálně pneumostimulátorem (Vasotrain). Aplikace prostaglandinu E1 zlepšuje prokrvení a metabolismus periferních tkání, vede ke zlepšení kapacity stávajícího kolaterálního řečiště a k tvorbě kolaterál nových tj. zlepšuje podmínky pro zhojení defektu. Blokádou nadprodukce (proliferace) hladkých svalových buněk a snížením nahromadění lipidů v cévní stěně má pozitivní účinek i na progresi základního onemocnění - arteriosklerózy. Aplikace prostaglandinů je indikována ve stadiu kritické ischémie (tj. stadium III a IV dle Fontainovy klasifikace) ke zmírnění klidové bolesti a ke zlepšení prognózy přítomného defektu v případě, kdy nepřichází v úvahu revaskularizační výkon. Prostaglandin E1 lze aplikovat intravenózně i intraarteriálně. Nejčastější kontraindikací je manifestní srdeční selhání.
Tkáňový tlak kyslíku může zvýšit i pobyt v hyperbarické komoře.
Nezbytnou součástí léčby kritické končetinové ischémie je léčba hyperglykémie, ale také hypertenze a poruch lipidového metabolismu.
Terapie neuroischemických defektů
Platí stejné zásady stran kompenzace diabetu, odlehčení, lokální a antibiotické léčby jako u čistě neuropatických ulcerací.
Při podezření na přítomnost poruchy krevního zásobení se provádí arteriografie, podle jejího výsledku se pak zvažuje provedení cévní intervence nebo cévní rekonstrukce. Stejným způsobem jako u neuropatických defektů ovlivňujeme mikrocirkulaci a provádíme lokální léčbu.
Nehojící se vřed
U určité skupiny pacientů nedochází k hojení defektu. Tento stav je označován jako nehojící se, chronický vřed. Ulcerace přetrvává po mnoho měsíců a někdy i let. Jednou z příčin „nezhojení defektu“ může být nedostatečná spolupráce, tzv. compliance pacienta, nadměrná chůze, nevhodné boty, nenošení odlehčovacích polobot a ortéz či plastových dlah, tudíž nedostatečné odlehčení končetiny. Při ambulantních kontrolách je u těchto pacientů zjištěna přítomnost velkých hyperkeratóz v okolí defektu. Na zpomaleném hojení se podílí také infekce, hyperglykémie, otok a ischémie. V případě, že maximální komplexní péče u neuropatických vředů nevede po 4 – 6 týdnech ke známkám hojení, je nutné zvážit provedení angiografického vyšetření a vyloučit přítomnost ischémie.
Závěrem
|

