Pohyb
Pracoviště:
Pro diabetiky s cukrovkou 2. typu
V České republice je v současné době evidováno více než 900 000 nemocných s diabetem neboli cukrovkou, z nichž naprostá většina trpí diabetem 2. typu. Včasná a intenzivní léčba může zabránit vzniku závažných zdravotních komplikací. Pohyb je skvělým způsobem, jak lze příznaky cukrovky zmírnit. Krátkým, avšak pravidelným a správně provedeným cvičením pomáháte ke zlepšení svého zdravotního stavu a zvyšujete efekt léčby.
Pohyb má v terapii i prevenci nezastupitelnou úlohu. Vede ke snížení hmotnosti a udržování doporučené váhy, s tím souvisí i snížení dalších rizikových faktorů aterosklerózy (dyslipoproteinemie, hypertenze). Vytrvalostní charakter zátěže zlepšuje inzulinovou senzitivitu, kompenzaci diabetu a profil lipidů v séru.
Nutná je pravidelnost, ideálně 3–6x týdně v trvání 30–45 minut, aerobní charakter zátěže, při které je dosaženo 60 % maximální zátěže.
K nejvhodnějším sportům patří rychlá chůze, především v kopcovitém terénu (horská turistika), běh, plavání, jízda na kole nebo také běh na lyžích, tanec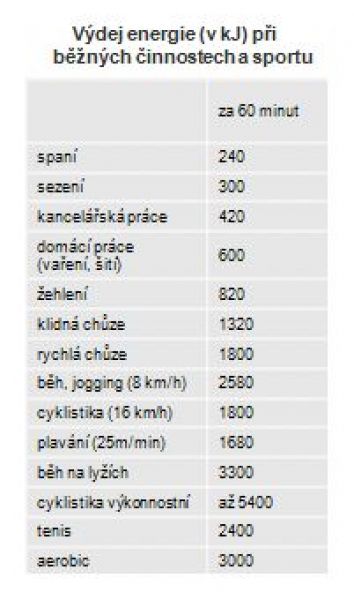 či chůze s tyčema.
či chůze s tyčema.
Při výběru vhodného pohybu je nutné zohlednit věk, stadium diabetu, přítomnost artrózy kloubů a také stav kardiovaskulárního systému. Někdy není možné v důsledku již vzniklých komplikací anebo přidružených onemocnění pohyb ani doporučit. U pacientů s DM II, kteří jsou mimo dietu a fyzickou zátěž léčeni perorálními antidiabetiky ze skupiny sulfonylurey, hrozí hypoglykemie, proto je nutné individuálně snížit nebo vypustit dávku léku před zátěží (po konzultaci s ošetřujícím lékařem). Obvykle to však nutné není – pacient by měl být především poučen, aby si měřil glykemii, doplňoval sacharidy a měl u sebe pro jistotu také náhradní sacharidy.
Pro diabetiky s cukrovkou 1. typu
Diabetici s diabetem 1. typu se musí naučit sladit fyzickou aktivitu s dávkou inzulinu a příjmem potravy tak, aby udrželi uspokojivou glykemii. Fyzická zátěž může nemocného ohrožovat hypoglykemií nejen během aktivity, ale ještě 12 hodin a více po zátěži. Zátěž také může následně zhoršit hyperglykemii a ketoacidózu. Pokud je glykemie před fyzickou zátěží nad 15 mmol/l, cvičení se obvykle nedoporučuje. Typ a intenzita zátěže musí být individualizována pro dotyčného pacienta i z hlediska jeho komplikací a přidružených nemocí.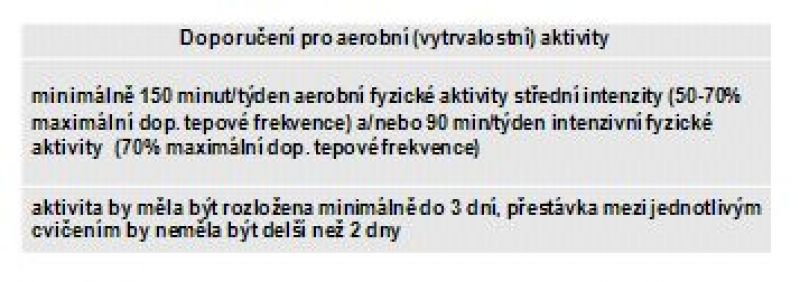
Pacient léčený inzulinem by měl:
monitorovat glykemii před, během a po cvičení,
necvičit při glykemii nad 15 mmol/l (či glykemii nad 14 mmol/l + ketolátky v moči),
cvičit asi 1 hodinu po jídle,
snížit dávky inzulinu o 25-50 % před cvičením (dle potřeby i po cvičení),
při hodnotách glykemie před cvičením pod 7 mmol/l sníst 20–40 g sacharidů navíc,
každou hodinu zátěže navíc sníst 10–40 g sacharidů (sušenky, sladké nápoje).
Další informace včetně úpravy dávek inzulinu najdete v rubrice Léčba pohybem.

