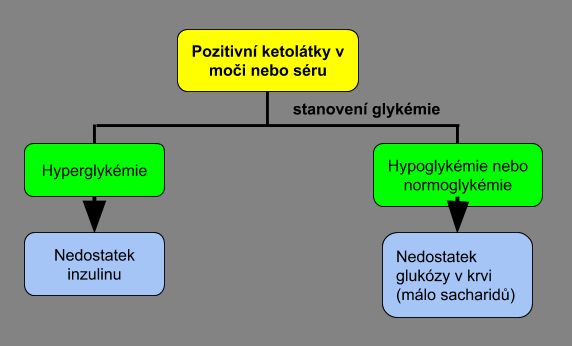
Selfmonitoring ketolátek v krvi a v moči
Ketolátky vznikají při nedostatku glukózy v buňkách. Místo cukru jsou jako zdroj energie zpracovávány tuky (přesněji volné mastné kyseliny). Při tomto procesu vznikají jako odpadní produkt ketolátky. Jejich hromaděním dochází k „okyselení“ těla (acidóze). Při nahromadění většího množství ketolátek dochází u pacienta s diabetem k rozvoji tzv. diabetické ketoacidózy. Mezi ketolátky patří aceton, acetoacetát a β-hydroxybutyrát.
Nedostatek glukózy v buňkách a s tím související vznik ketolátek má dvě základní příčiny:
- Nedostatek glukózy v krvi = hypoglykémie
Ranní nález ketolátek v moči nebo séru může ukazovat na prodělanou noční hypoglykémii - Nedostatek inzulinu = v krvi je nadbytek glukózy, ale bez inzulinu se nemůže dostat do buněk.
např. při aplikování nízké dávky inzulinu, nepodání inzulinu, nezjištěném diabetes mellitus nebo při nárůstu potřeby inzulinu (nemoc, stres…)
● Malé množství ketolátek se může v moči objevit i u zdravého jedince při hubnutí, hladovění nebo v těhotenství
● Riziko tvorby ketolátek a následného vzniku ketoacidózy je hlavně u diabetiků 1. typu, kteří už nemají vlastní produkci inzulinu
● U diabetiků 2. typu dochází k jejich hromadění pouze ve výjimečných případech, kdy jsou zvýšené požadavky těla na množství inzulinu
- např. vysoký stres, nemoc s teplotami či zvracením
Ketoacidóza
= nadměrné okyselení organismu vlivem zvýšeného množství ketolátek v krvi
- Není-li léčena hrozí rozvrat minerálového prostředí, který může vést až k poruše vědomí.
- K častému rozvoji dochází před diagnózou diabetu 1. typu
- U pacienta bez zbytkové produkce inzulinu může vzniknout během několika hodin po vynechání inzulinu nebo porušení podání inzulinu pumpou.
- Může vzniknout i ve stavech s vysokým požadavkem těla na inzulin (např. horečnaté stavy).
příznaky ketoacidózy:
● únava, nechutenství, bolest hlavy nebo břicha, zvracení
● s dalším postupem: dušnost, poruchy vědomí až kóma
Kdy provádět kontrolu hladiny ketolátek:
- při glykémii > 15 mmol/l
- při příznacích ketoacidózy
- při zvracení
- při známkách hyperglykémie (častější močení, zvýšená žízeň, hubnutí, únava)
- u těhotných diabetiček
- při zhoršení celkového stavu v rámci jiného onemocnění (např. horečnaté stavy, dekompenzace srdečních nebo plicních onemocnění, úrazy, operace...)
- po velké fyzické námaze
Stanovení ketolátek
Ketolátky vytvořené v buňkách se dostávají do krve a následně jsou vylučovány močí.
⇒ Mohou být stanovovány v krvi (ketonemie) nebo v moči (ketonurie).
-
Stanovení ketonurie (ketolátek v moči)
- Provádí se pomocí testovacích vizuálních proužků
- např. Diaphan, Ketophan
- ponořením diagnostických proužků do moči
- hodnocení je semikvantitativní - dle změny zbarvení
- zaznamenávat se dá pomocí křížků
- narůžovělá + , růžová ++, fialová +++ - Nedetekuje β- hydroxybutyrát, který nejlépe vypovídá o rozvíjející se ketoacidóze ⇒ Nevypovídá tudíž přesně o situaci.
- Ke zkreslení výsledku může dále dojít vlivem změny pH moči, rozkladem acetonu bakteriemi nebo výrazným zbarvením moči jinými látkami
-
Stanovení ketonémie (ketolátek v krvi)
= Stanovení hydroxybutyrátu v krvi
- β - hydroxybutyrát je nejvýznamnější z ketolátek v těle
⇒ hladina v krvi přesně vypovídá o jejich tvorbě
- Odhalí dřív tvorbu ketolátek.
- Je velmi vhodné pro pacienty s opakovanými ketoacidózami či s inzulinovou pumpou
- Kromě laboratorního vyšetření stanovení ketonémie umožňují některé glukometry (Optium Xceed, Freestyle Optium Neo viz. Obr.1)
- Dnes již nahrazuje stanovení ketonurie.

.jpg)
Obr. 1
Co dělat při nálezu ketolátek:
- Při hypoglykémii - podání sacharidů s kontrolami glykémií viz kapitola hypoglykémie
- Při současné hyperglykémii
- Pokračovat v podávání inzulinu
- Při stanovení hyperglykémie a nálezu ketolátek v moči na ++ a vyšších (případně při hladině v krvi > 1 mmol/l) před jídlem, je vhodné navýšit dávky prandiálního inzulinu.
- Mezi jídly lze dopíchnout malé dávky inzulinu dle glykémie. Dopichujeme zásadně pouze rychle působícím inzulínem.
- V navyšování se lze orientačně řídit dle citlivosti na inzulin. Ta bývá ale v těchto stavech (nemoc, stres) snížená = potřeba inzulinu může být vyšší než za normálních podmínek.
- Kontroly glykémií a ketolátek po 2 h
- Při přetrvávající hyperglykémii a pozitivitě ketolátek v navyšování inzulinu pokračovat + přizpůsobit další dávku předchozí reakci na podaný inzulin.
- Minimální čas mezi aplikací dvou dávek inzulinu by měl být 2 hodiny u inzulinových analog, 3 h u humánních inzulinů.
- Při pokračující příčině hyperglykémie (např. nemoc) je nutné navýšit dávky bazálního inzulinu o 10 - 20 %.
- U pacientů léčených inzulínovou pumpou je doporučeno navýšení bazálu na 120-150 % do vymizení ketolátek
- Pacient léčený inzulínovou pumpou musí ale vždy v případě hyperglykémie a rozvoje ketoacidózy vzít v úvahu možnost technické příčiny. Je potřeba tedy provést přepich kanyly a další dopichy realizovat inzulínovým perem.
- Při glykémii > 15 mmol/l můžeme snížit obvyklé množství sacharidů v jídle (maximálně však o polovinu).
Při zvracení, příznacích rozvinuté ketoacidózy nebo jiném zhoršení stavu je nutné vyhledat bezodkladně lékaře (nejlépe nemocniční péči)
- Ketoacidóza je v nemocničním prostředí řešena nejčastěji infuzní hydratací (zavodněním) s intravenózním (do žíly) podáním inzulinu.
Příběhy pacientů - kazuistiky.
|
příklad 1 Věděl, že musí reagovat, a proto si navýšil inzulin o 5 j (což odpovídá 10 % jeho celkové denní dávky inzulinu 12 + 10 + 8 + 30 = 50 IU). Ráno si místo svých obvyklých 12 IU aplikoval 17 IU. Zkontroloval si glykémii a ketolátky za 2h. Glykémie byla 13,2 mmol/l a ketolátky mezi + a ++. Hyperglykémie a pozitivita ketolátek stále přetrvávala, ale došlo již k částečnému zlepšení. Dopíchl si proto další 3 j inzulinu (5% z celkové denní dávky je 2,5, s ohledem na glykémii více než 12 mmol/l podal 3 j). Při další kontrole před obědem už měl ketolátky jen na + a glykémie byla 10,9. Dávku k obědu proto navýšil jen o 2IU, celkově aplikoval před obědem 12 j Novorapidu. Při kontrole ve 14 h již byly ketolátky sotva znatelné a glykémie 8,8 mmol/l. Rozvoj ketoacidózy pro tento okamžik zvládl. S ohledem na počínající infekční onemocnění doprovázené teplotami jsou nadále potřebné častější kontroly glykémie (ideálně velký glykemický profil) s případným navýšením dávek inzulinu. Při opakování hyperglykémie nesmí být zapomenuto na kontrolu ketolátek.
|

