Výsledky vyhledávání v poradně
-
vysoká hladina cukru ráno na lačno
(26.01.2023)
Dotaz
Prosím o radu, mám ranní hostinu okolo 11-12, píchám si noční inzulin a denní před hlavním jídlem, večeřím okolo 18.hodiny dle rámcového jídelníčku a večer okolo osmé už jen bílý jogurt s ovocem a nebo něco lehkého, , během dne mám již hodnoty v pořádku, 6-8. Mám předepsanou dietu na 200g sacharidů, kterou vcelku dodržují. Děkuji za odpověď. Janavěk: 58 let výška: 160 cm váha: 83 kgDetail dotazuOdpověď
Milá Jano, vzhledem k tomu, že máte dost výraznou nadváhu, tak bych vyšší glykémie ráno řešil především omezením kalorického příjmu a množství sacharidů v dietě. Pak teprve bych přistupoval ke zvýšení dávky nočního inzulínu. Pro jeho dávkování je základním ukazatelem právě hodnota glykémie ráno. Noční inzulín by měl potlačit novotvorbu glukózy v těle ze zásobních látek, zejména z jaterního glykogenu. Ta jinak přirozeně stoupá právě brzy ráno, ale u zdravého člověka to vyrovná větší sekrece inzulínu. Na druhé straně je ovšem nutné zabránit nočním hypoglykémiím. Záleží také na typu nočního inzulínu. Např. Lantus působí maximálně asi za 8-12 hod. po podání a hodí se dobře k úpravě ranních glykémií. Tresiba a částečně Toujeo působí déle a pomaleji, a tak kromě ranní glykémie je při jejich dávkování vhodné přihlížet také k dalším hodnotám na lačno během dne, tedy např. před obědem či před večeří.
Mějte také na paměti, že i bílý jogurt obsahuje cukr (mléčný), a to asi 4 – 5 %. A ovoce samozřejmě také. Máte-li tedy večer glykémii mírně vyšší, tak po takového druhé večeři vám hodnoty dále stoupnou a může se to držet až do rána. 200 g sacharidů je s ohledem na vaši postavu a věk poměrně dost, a to ještě člověk spíš má tendenci vypočítané množství sacharidů v dietě zaokrouhlovat směrem dolů. Co tedy navrhuji:
Omezte svoje „druhé večeře“. Pokud to nebude stačit, lehce zvyšte dávku nočního inzulínu tak, abyste ráno mívala glykémii mezi 5 – 7 mmol/l, a to bez nočních hypoglykémií. A pokud se svých druhých večeří nebudete chtít vzdát, tak byste si před nimi měla dát alespoň velmi malou dávku rychle působícího inzulínu.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
změna léku na cukrovku
(20.01.2023)
Dotaz
Dobrý den, mám cukrovku dvacet let, ještě do doby před půl rokem jsem užívala po celou dobu Janumet 50 mg/1000mg 1-0-1 a Diaprel 30 mg 1-0-0. na lačno jsem měla 5,5 - 6,5 hodn., po obědě 8-10, po večeři 4,5-6.Vyskytla se u mě častá hypoglykemie, z toho ztráta paměti a odvoz RZ do nemocnice. Po této příhodě mě lékařka předepsala lék Novarep 0,5 mg, posléze Novarep 1 mg 1-1-1 a Gluphofage 500mg 0-0-1,i když jsem nezměnila způsob stravování, mám hodnoty na lačno 8,5-9, po obědě 15-16 a po večeři 15-19. Je to tak správné , dříve jsem tak vysoký cukr neměla. Děkuji za Váš názor a radu, může to být tou změnou léků? Hanavěk: 77 let výška: 162 cm váha: 68 kgDetail dotazuOdpověď
Milá Hano, přípravky Glucophage a Janumet zpravidla nepůsobí hypoglykémie, ale mohou usnadňovat jejich vznik při používání jiných léků, které hypoglykémii způsobit mohou. Mezi takové patří přípravek Diaprel. Ten totiž na rozdíl od předchozích vysloveně stimuluje sekreci vašeho vlastního inzulínu. Má poměrně dlouhou dobu působení a hypoglykémie může vzniknout třeba když zapomenete na jídlo, více se pohybujete, nebo dokonce vlivem používání nějakých dalších léků, které zvyšují hladiny tohoto léku v krvi (vlivem vytěsnění z krevních bílkovin), což mohou způsobit např. některé léky používané proti bolesti či teplotě.
Paní doktorka vám proto správně tento lék raději vysadila. Dala vám místo něj Novarep, což je ovšem lék působící podobným způsobem. Také stimuluje sekreci inzulínu, ale na rozdíl od Diaprelu má jen krátkou dobu působení. Bere se tedy vysloveně před jídly, aby podpořil uvolnění inzulínu a pokud možno potom dále již neúčinkoval.
Zároveň vám ale výrazně snížila dávku léku metformin (v přípravku Janumet jste užívala 2x 1000 mg a nyní v přípravku Glucophage užíváte jen 500 mg metforminu 1x denně. Také vám ubyla další součást Janumetu, což je mírně působící lék sitagliptin.
Já vám nyní navrhuji:
1. Omezte příjem sacharidů v dietě. Měla by vám stačit 150 g denně celkem.
2. Přípravek Glucophage užívejte minimálně v dávce 2x 500 mg, ale mohla byste klidně i 2x 850 mg.
3. Pokračujte s lékem Novarep. Berte jej krátce před jídlem. Pokus byste nejedla, tak jej neberte. Mějte na paměti, že tento lék může způsobit hypoglykémii, a proto ne sice malý, ale přece jen nějaký příjem sacharidů je po něm nutný. Na vycházky si vždy pro jistotu berte s sebou nějaký rychle působící cukr.
V dalším průběhu uvidíte. Je možné léky dále měnit či přidat další. Dieta je ale základem. Vás ale chválím, že jste štíhlá.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
změna inzulinu
(19.01.2023)
Dotaz
Dlouho užívám NovoRapid PumpCart, poslední dobou okolo vpichu zarudnutí (#1cm). Po čase se ještě zvětší (#2cm) a trochu zduří. Samotná samolepka je bez reakce i po 5ti dnech. Defekt mizí asi za čtrnáct (+) dni. Prosím o radu čím NovoRapid nahradit. Jirkavěk: 65 let výška: 185 cm váha: 87 kgDetail dotazuOdpověď
Milý Jirko, čas od času se ukáže, že někteří pacienti mají určitou reakci v místě vpichu inzulínu. Může jít o lokální podráždění nějakou chemickou součástí inzulínového přípravku, výjimečně jde o reakci na samotný inzulín. Potom se vyplatí zkusit jiný inzulínové přípravek.
Na druhé straně, u uživatelů inzulínových pump se vyskytuje poměrně často reakce, kterou vy popisujete, v místě vpichu kanyly. Někteří špatně reagují na adhezní lepivou vrstvu okolo kanyly, ale to vy vylučujete. Druhou nejčastější příčinou je počínající infekce v místě vpichu. Proto dříve než se odhodláte k výměně inzulínového přípravku, ověřte, že kanyly používáte správným způsobem.
Kanyly představují cizí těleso zavedené do podkoží. Infekce pocházející z povrchu kůže, může vzniknout různě rychle u různých osob. Jak jistě víte, místo vpichu je vhodné před vpichem kanyly desinfikovat. Kanyla je určena k užívání po dobu 2 a maximálně 3 dnů. Při delším použití jsou místní reakce časté, rovněž správné vstřebávání inzulínu již není zaručeno. Vy píšete dokonce o 5 dnech. To je vysloveně špatně.
Zkuste tedy nejprve zkrátit dobu používání kanyly na 2 dny. Teprve budete-li reakci pozorovat i potom, uvažujte o výměně inzulínu. Zásobníky Pumpcart jsou již přeplněné. Mohl byste tedy používat nepřeplněné zásobníky a dávat si tam jiný typu rychle působícího inzulínu, s výjimkou inzulínu Novorapid, nepoť ten je stejný s inzulínem v náplních Pumpcart.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
ranní glykemie u těhotné
(17.01.2023)
Dotaz
Dobrý den, jsem těhotná 9tt, a bohužel mám vysoké ranní glykemie. Kolem 6.7 až 7.2. Píchám tresiba 10j večer kolem 22h, přes den Fiasp 4-3-3. Jak snížit ranní glykemie pomůže například večerní procházka? Inzulín zjevně nestačí. Děkuji Evavěk: 39 let výška: 150 cm váha: 85 kg těhotenství: 9. týdenDetail dotazuOdpověď
Dobrý den,
pokud nestačí dieta a pravidelný režim, musí se ranní glykémie snížit přidáním večerní dávky inzulínu (Tresiba). Dávky se zvyšují postupně o cca 1-2 jednotky. Pokud se léčíte s DM 2. typu, je možno také přidat tabletky metforminu.
S pozdravem
(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
-
nárok na průkaz diabetika pro dítě
(16.01.2023)
Dotaz
Dobrý den, syn 10 let má od 10/2022 diagnostikovanou cukrovku 1. typu. Žádala jsem lékařku o vystavení průkazu diabetika, ale odmítla nám ho vydat, prý se to už dneska nedělá. Já ho ale potřebuji minimálně při žádosti o příspěvek na diabetické pomůcky ve zdravotní pojišťovně, tam ho po mně chtěli k doložení diagnózy. Též by se nám průkaz hodil při cestování, jako doklad do školy a kroužků atd... Jak mám prosím průkaz získat? Může mi ho vystavit jiný lékař? Děkuji Jitka.Detail dotazuOdpověď
Milá Jitko, váš syn má diabetes zjištěný teprve po krátkou dobu a vy se budete muset oba toho dost naučit. Chce to, podobně jako všechno ostatní, svůj čas. Váš syn si asi zvykne dříve než vy, ale bude mu ještě chvíli trvat, než bude všechno zvládat samostatně bez vás. Je úplně zásadní dělat všechno hned od začátku pořádně bez kompromisů, protože jakmile byste si zvykli něco "odbývat", mnohem hůře se to učí dělat to pořádně později. Ale uvidíte, že brzy půjde všechno skoro jako dřív.
Paní doktorka má pravdu, že žádný oficiální "průkaz diabetika" neexistuje. Pacientům se někdy vydává kartička, kterou by měla osoba s diabetem nosit stále s sebou, a to pro případ, že by se přihodila nějaká nehoda a osoby kolem by měly vědět, že je člověk např. léčen inzulínem a že v případě hypoglykémie se má podat nějaký cukr, případně volat ošetřujícího diabetologa. Dříve se tam psaly také výsledky základních vyšetření, např. glykovaného hemoglobinu, a také názvy léků, které pacient užívá. Nejedná se ale o v pravém slova smyslu o zdravotnický doklad, který by opravňoval k odběru např. potřeb pro kontrolování diabetu nebo podávání inzulínu. Jde zejména o rychlou informaci lidí v okolí, aby v případě nutnosti mohli lépe pomoci. Méně pořádní pacienti tam mají také zaznamenané datum příští kontroly, případně seznam léků, pokud si to nepamatují.
Takovou kartičku si ve skutečnosti můžete vyrobit sama a případně k ní můžete přidat razítko vašeho zdravotnického zařízení se jménem a telefonem lékaře či pracoviště, kam chodíte na kontroly. Pro dítě by to určitě bylo dobré nějakou takovou trvanlivou kartičku nosit u sebe, pokud byste nebyla s ním. Některé farmaceutické firmy podobné kartičky nabízejí, takže bývají volně k dispozici v ambulancích. Často jsou ale zbytečně popsané reklamními údaji týkající se např. některých léků či glukometrů.
Jinak ale pro výběr receptů a poukazů na zdravotní pomůcky budete nadále potřebovat recepty a žádanky, které pro tyto účely vystavuje lékař. Mají platnost v lékárnách a zdravotnických potřebách a k výběru léků a pomůcek postačují. Pomůcky vám také v některých případech mohou dorazit domů poštou na základě elektronicky vystavené žádanky. O tom, jak postupovat v tomto případě, vás budou informovat edukační sestry při návštěvě u lékaře. Všechno se brzy naučíte.
Pokud jde o význam průkazky jako "ukazatele, jak je určitá osoba léčena", tak to se opravdu hodně změnilo. Děti i dospělí by se měli velmi pečlivě samostatně kontrolovat a vést o tom záznamy, a k tomu jednoduchá průkazka nepostačuje. Záznamy jsou ale často téměř automatické, např. v paměti osobního glukometru nebo v příslušenství senzoru glykémií, takže je to oproti minulosti pro pacienta spíš jednodušší.
Pro jednání s "úřady" či se zdravotní pojišťovnou (např, pokud byste čerpala nějaké benefity pojišťovny mimo běžné pomůcky a inzulín, tak k tomu budete potřebovat klasickou lékařskou zprávu. Tu by měl lékař vystavit při každé návštěvě vašeho syna a napsat tam nejen výsledky vyšetření, ale také potřebná doporučení.
Pro některé úřady nemusíte předkládat podrobnou lékařskou zprávu (zejména pokud nechcete, aby tam byly pro určitý účel zbytečné údaje, o kterých nechcete informovat nezdravotnické osoby). Lékař potom vystaví krátkou zprávu speciálně pro určitý účel. Může to být např. potvrzení a doporučení pro pobyt na škole v přírodě apod.
Pro "školní" účely bude nejlepší, když vy sama učitele ve škole budete informovat. Pokud nemají zkušenosti s dětskými diabetiky, tak je potřeba jim vysvětlit, že např. dítě si potřebuje kontrolovat glykémie, že může mít hypoglykémii a pak bude potřebovat sníst něco sladkého, nebo v některých případech je nutné dohlídnout na jeho aplikaci inzulínu apod. Stejně tak byste měla informovat ve škole, že dítě musí mít stále při sobě něco k jídlu a něco pro případ hypoglykémie a je nutné na to dohlížet zvláště při vycházkách nebo při hodinách tělocviku. Uvidíte ale, že se vše váš syn brzy naučí sám a bude v tom učit jiné. Ale přece jen může někdy zapomenout nosit s sebou potřebné věci a učitel by na to měl dohlídnout.
Moc vám oběma držím palce. Uvidíte, že za další 3 měsíce vám bude mnoho věcích jasných a že vám bude lépe.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Vysoký cukr po akutním zánětu slinivky - dodatek
(14.01.2023)
Dotaz
"Dobrý den, začátkem října jsem prodělala akutní zánět slinivky, zřejmě po liraglutidu. Při propouštění z nemocnice jsem měla ranní cukr 12, 24.10. 5,9, jaterní testy v pořádku. Testy z 6.1. ukazují hodnotu ranního cukru 7,8, jaterní hodnoty zhoršené. Protože držím dietu, omezila jsem tuky na 50g denně, sacharidy, nesladím, zařadila jsem víc zeleniny, ovoce, luštěnin, vlákninu, beru ostropestřec, zhubla jsem od října 8 kg, od června celkem 14 kg. Pohyb výrazně nezařazuji, protože mám artrózu v koleni, která se rozbouřila po zánětu slinivky, takže chodím jen na dvě krátké procházky denně. Jsem velmi zklamaná, že úprava životního stylu vedla ke zhoršení mého stavu, nevím, co mám dělat a co mě čeká. Dana věk: 56 letvýška: 172 cmváha: 90 kg EDIT: zánět slinivky jsem prodělala 4.9.22, strávila jsem 8 dní na kapačkách a 12 hodin zažívala kruté neutuchající bolesti v pravém podžebří. Musela jsem si zavolat záchranku. Krevní testy potvrdily akutní zánět slinivky. V nemocnici jsem zhubla 1kg. Předtím jsem zhubla 6 kg na liraglutidu, který jsem brala jako podporu hubnutí. Diabetes jsem před záchvatem neměla, moje hodnoty se držely kolem 4,5. Zvýšily se v nemocnici na 12, při kontrole 24.10.poklesly na 5,9 a podle krevních testů už jinak byla biochemie v pořádku. Pokračovala jsem dietě, kterou jsem držela od června, ale ubrala tuky (50g) a sacharidy (170g) a přidala bílkoviny (90g), protože vyšetření ukázalo nedostatek bílkovin. Zhubla jsem dalších 7kg. Výsledkem je zhoršení stavu k 6.1. - cukr 7,8. Dietu beru velmi vážně, potraviny odvažuju, ráda bych zhubla ještě alespoň 10 kg. Chuť k jídlu mi nechybí, zhubnout mi dalo velkou práci. Proto jsem tak zklamaná. Podotýkám, že játra ztučnělá mám a také tady jsem si od zhubnutí slibovala alespoň udržení hodnot jaterních testů. Žlučník mi byl odoperován v roce 2015. Zajímalo by mě, jaké mám možnosti, co ještě můžu pro sebe udělat, a proč se mi nedaří situaci zlepšit.věk: 56 let výška: 172 cm váha: 90 kgDetail dotazuOdpověď
Milá Dano, po přečtení dodatečných informací, které jste nám poslala, mohu doplnit svoje úvahy a napsat vám svůj názor. I tak ale nemohu váš zdravotní stav znát přesně. Budu se snažit dát vám doporučení, které by vás nemělo nijak poškodit, i kdyby se situace vyvíjela jinak, než se mi to nyní podle vašich informací jeví.
Shrnu nejprve poznatky z vašich údajů:
- Vy jste donedávna neměla diabetes, respektive nebyl vám dosud zjištěn. Nicméně pro nadváhu jste začala užívat lék liraglutid, pravděpodobně pod názvem Saxenda, což je přípravek liraglutidu určený k podpoře hubnutí. Tento lék si pro indikaci hubnutí musí zájemce hradit sám.
- Liraglutid je tzv. analog lidského hormonu zvaného glukagon-like peptid 1 (tzv. GLP-1). Tato látka mění pohyblivost zažívacího ústrojí, podporuje sekreci inzulínu a zlepšuje jeho účinnost a díky svému působení jednak přímo na zažívací ústrojí, ale také i v mozku, kde navozuje větší pocit sytosti po jídle, a tím tlumí chuť k jídlu. Někdy dokonce navozuje mírnou nevolnost po jídle, což lidé s nadváhou ale často oceňují, protože potom jedí méně. Kromě tohoto pocitu nevolnosti má liraglutid celkem málo nežádoucích účinků. Někteří pacienti po něm ale zvracejí, zvláště když začínají vyšší dávkou. Málokdy je však nevolnost důvodem k přerušení léčby, udává se okolo 10 % případů. Velmi vzácným, zato však závažným vedlejším účinkem, je zánět slinivky břišní (pankreatitida). Proto se tento lék zpravidla nedává osobám, které zánět slinivky již v minulosti prodělali.
- Vy jste měla dost výraznou nadváhu. Ta bývá spojena s tzv. inzulínovou rezistencí a představuje rizikový faktor pro vznik diabetu 2. typu. Bývá provázena ztukovatěním jater a většinou také se ztukovatěním slinivky břišní, což snižuje její výkonnost. Při zhubnutí se často citlivost na inzulín zlepšuje a ztučnění, jak jater, tak slinivky ustupuje. Je to ale proces pomalý, může trvat řadu měsíců.
- Je dost možné, že váš případ zánětu slinivky břišní byl vyvolán podáváním liraglutidu, i když se na tom mohly podílet i jiné faktory, jako je sama obezita, kameny ve žlučových cestách (i po odstranění žlučníku) či nějaká vloha k zánětu slinivky, mezi něž např. patří vysoká hladina krevních tuků nebo vysoká hladina vápníku. Existují také vrozené poruchy, které riziko vzniku zánětu slinivky zvyšují, ty jsou ale vzácné. Mezi časté faktory patří alkohol, riziko také zvyšují některé léky, např. glukokortikoidy (často používané v léčbě kloubních obtíží, ať již ve formě tablet, či injekcí do kloubů). Vy udáváte silnou artrózu, tak je možné, že jste takto i byla léčena.
- Zánět slinivky může mít těžký průběh a někdy může vést k poruše funkce slinivky. To se může týkat i postižení Langerhansových ostrůvků, které produkují ve slinivce inzulín.
- Nyní jste částečně zhubla, ale chtěla byste ještě zhubnout více. Přitom vám ale glykémie v poslední době spíše stoupla, i když se zatím nejedná o vysoké hodnoty. „Jaterní testy“ máte dosud zvýšené a domníváte se tedy, že ztukovatění jater přetrvává. Přitom nadále držíte redukční dietu.
Co bych vám nyní doporučoval:
- Nedoporučuji vracet se znovu k léčbě žádným přípravkem typu GLP-1 analoga, který obsahuje účinnou látku, jako jsou liraglutid, semaglutid a dulaglutid.
- Držte nadále dietu s omezením tuků a sacharidů. Pokud to dokážete, věřím, že dále ještě zhubnete. To pomůže jednak bránit rozvoji diabetu, ale postupně se zlepší i „jaterní testy“, krevní tuky a ustoupí ztučnění jater a slinivky. Chce to ale vytrvalost, nečekejte rychlý zázrak. Úspěchem bude, když během jednoho roku zhubnete o 5 kg.
- Na základě vyšetření jater, např. ultrazvukem, se ujistěte, že nemáte přítomné další žlučové kameny a že nedochází i po odstranění žlučníku k stáze žluči. To je důležité pro prevenci opakování zánětu slinivky. Nepijte alkohol, nebo jen zcela minimálně, snažte se vyhnout glukokortikoidům při léčbě artrózy (včetně obstřiků).
- Jak bude dále probíhat vaše porucha glukózové tolerance, to nedokážu předvídat. Nicméně vhodná dieta s pokud možno dostatkem pohybu (navzdory kloubním potížím) je nejlepší prevence. Snažte se najít pro vás vhodný a spíše příjemný způsob fyzické zátěže, jako např. plavání, jízda na kole apod. Může se ale stát, že budete potřebovat nějaký další lék, např. metformin, který zlepšuje působení inzulínu, případně jiný typ tablet. Pokud by vaše slinivka opravdu byla postižená a vedlo to i k poruše sekrece inzulínu, mohla byste později potřebovat malé dávky tohoto přirozeného a bezpečného hormonu.
- Mějte trpělivost. Obezitu jste si nastřádala nejspíš během mnoha let, tak se nedivte, že ustupuje tak pomalu. Hlavní je, že ustupuje. Navíc, zánět slinivky je závažné onemocnění. Rekonvalescence může trvat dost dlouho. Budete-li ale zdravě a málo jíst a pokud možno dostatečně se pohybovat, uděláte pro svoje zdraví hodně a postupně se to projeví, uvidíte. Moc vám doporučuji spolupráci s nutričním terapeutem. Pomůže vám odhalit chyby v dietě a posílí vaši motivaci.
Držte se!
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Testovací proužky
(13.01.2023)
Dotaz
Dobrý den, mohu se zeptat na kolik proužků na měření glykemie má nárok 80leta babička, když se 3x denně měří a picha si inzulín? Děkuji za odpověďvěk: 81 let výška: 159 cm váha: 74 kgDetail dotazuOdpověď
Dobrý den,
počet hrazených proužků je u dospělých dán hlavně terapií diabetu (jejím typem). Případně počtem aplikací inzulinu denně.
1. Při léčbě perorálními antidiabetiky (jenom prášky) je hrazeno 100 proužků na rok.
2. Při léčbě inzulinem (1-2x aplikace denně ) nebo léčbě injekčními neinzulinovými antidiabetiky (léky na cukrovku píchané, které nejsou inzulin), je hrazeno 400 proužků na rok.
400 proužků je hrazeno i v případně pacientů s hypoglykémiemi, kteří nemají diabetes mellitus a mají jako příčinu hypoglykémie např. inzulinom, dialýzu, postprandiální hypoglykémie.
3. U pacientů na intenzifikovaném inzulinovém režimu (aplikaci inzulinu 3 a vícekrát denně nebo terapii inzulinovou pumpou) je hrazeno 1500 proužků na rok.
4. Specifickou skupinu tvoří pacientky s diabetes mellitus, které jsou těhotné, a pacienti s hypoglykémiemi při kongenitálním hyperinzulinismu nebo jiné dědičné metabolické poruše. To je ale hodně specifická kapitola, která se k Vaší babičce nevztahuje.
(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
-
hladina cukru - různé hodnoty
(12.01.2023)
Dotaz
Dobrý den včera večer kolem 23h si měřila cukr před jídlem jsem měla 8,8 snědla jsem jogurt po hodině byla hladina 12,3 po další hodině to kleslo na 11,3 dnes ráno na lačno 6,6po kávě 8,8 před obědem 6,8 po dvou hodinách byla hodnota 9,3věk: 50 let výška: 160 cm váha: 61 kgDetail dotazuOdpověď
Milá Sabino, neuvádíte, co váš přimělo měřit si takto glykémie, takže je docela možné, že už delší dobu máte diabetes, jen jste nám to nesdělila.
Pokud je to ale nové zjištění, tak velmi pravděpodobně máte diabetes nebo přinejmenším poruchu glukózové tolerance. Měla byste nyní být vyšetřena za standardních podmínek a s použitím laboratorních metod.
Měla byste mít vyšetřenou glykémii ráno na lačno, a to nejlépe opakovaně. Hodilo by se také vyšetření glykolaného hemoglobinu.
Jste štíhlá osoba, a tak by se klidně mohlo jednat i o pomalu se rozvíjející diabetes 1. typu. Proto vám doporučuji vyšetření neoddalovat. Zatímco na diabetes 2. typu by se daly ještě zkusit nějaké tablety, diabetes 1. typu se léčí inzulínem.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
aplikace nočního inzulínu - kam
(11.01.2023)
Dotaz
Dobry den, chtela bych se zeptat kam jinam si muzu jeste pichat nocni inzulin krome stehen, protoze mi rapidne narostla stehna z inzulinu. Dekuji za odpovedvěk: 28 let výška: 173 cm váha: 66 kgDetail dotazuOdpověď
Dobrý den,
u dospělých je možná aplikace (jak prandiální tak nočního inzulinu) např. do podkoží břicha, paží (ne předloktí), přední nebo zevní strany stehen, horní část hýždí. Jde o místa s větší vrstvou podkožního tuku, bez větších krevních cév. Některá místa se samozřejmě vstřebávají rychleji některá pomaleji - dle prokrvení - např. horní část hýždí se v klidu vstřebává dost pomalu, ale pro noční inzulin to vůbec nevadí.
Viz obrázek v odkazu https://www.cukrovka.cz/jak-aplikovat-inzulin
Místa aplikace je vhodná pravidelně střídat aby se minimalizovaly komplikace (reakce kůže a podkoží).
(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
-
cukrovka a pálení chodidel a prstů nohou
(10.01.2023)
Dotaz
Dobrý den mám dotaz mám cukrovku typu naposledy výsledky 58dlouhy cukr a na na lacno6,5.beru 1prasek večer glucophage 75.ale bohužel mne začali pálit chodidla a prsty palc.co byto mohlo být.dekuji pavlavěk: 44 let výška: 164 cmDetail dotazuOdpověď
Milá Pavlo,
pálení či brnění chodidel a prstů na noze je dosti častým příznakem diabetického postižení nervů (polyneuropatie). Je to porucha obtížná, která se špatně upravuje. Na druhé straně ale příznaky jsou často kolísavé, někdy jsou větší, jindy zase vymizí. Rozhodně tomu pomáhá dlouhodobě dobré vyrovnání diabetu. Dobré je také cvičení a přiměřená zátěž končetin.
Glucophage je lék zlepšující působení inzulínu v těle. Pomáhá snížit glykémie, ale v mnoha případech na to sám nestačí. Kromě toho dávka 750 mg 1x denně je většinou nedostatečná. Glucophage ale zpravidla nevyvolává žádné bolesti končetin ani jejich pálení či brnění, působí spíše naopak. Je to projev déle trvajícího diabetu. Vy proto na prvním místě potřebujete dobře léčit diabetes, a to dietou, pohybem a tabletami, přičemž ten Glucophage je první a nejčastější volbou. Je bezpečný a účinný. Dávkuje se od 500 mg 1x denně po maximálně 1500 mg 2x denně. Na brnění končetin pacienti užívají různé léky, které tlumí projevy diabetické neuropatie, ale bohužel ji neléčí. Zkusit můžete např. lék Lyrica (pregabalin), nebo jeho generika zpočátku 2x 75 mg.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Používání léku Xigduo 5 mg.
(10.01.2023)
Dotaz
Vážený pane profesore, při cikrovce II. typu mi paní lékařka, ve snaze redukovat, snížit hladinu a hlavně upravit hladinu cukru na přijatelnou mez, předepsala tento lék. Musím říci, že poi 1,5 měsíci užívání, se mi výšecukru trochu stabilizovala a už není tak vysoko rozkolísaná. Problém mám však jiný. Mám koloskopický vývod po operaci Recta 20 a po užití přípravku mám neudržitelný a neřízený problém se stolicí. Na druhé straně se snížila chuť na jídlo a tělesná váha se snížila, Rovněž se zvýšila intenzita močení. Domníváte se, že tento přípravek mohu dále používat? Děkuji za odpověd. Jiřívěk: 71 let váha: 87 kgDetail dotazuOdpověď
Milý Jiří, jsem si vědom, že ve svých odpovědích příliš často začínám tím, že mi chybí o tazateli podrobnější informace. Ale co naplat, ptá-li se někdo na to, zda má dobře léčený diabetes, tak k tomu potřebuji znát základní ukazatele, jak je diabetes vyrovnaný.
Neuvádíte svoje glykémie ani glykovaný hemoglobin, nepíšete ani o dalších lécích. I tak se pokusím stručně odpovědět:
Lék Xigduo obsahuje 2 účinné látky:
- metformin, což je látka zlepšující působení inzulínu. Hodí se pro převážnou většinu pacientů s diabetem 2. typu, je bezpečný a celkem dobře snášený. Spíše mírně snižuje chuť k jídlu, a tak podporuje snahy o zhubnutí. Mezi nejčastěji uváděné nežádoucí efekty patří nadýmání a někdy průjmy. Nevím, jakou dávku užíváte (850 nebo 1000 mg a zda lék berete 1x či 2x denně. Protože život s vývodem je i bez toho náročný, tak si myslím, že pokud by vám lék způsoboval nepříjemně řídkou stolici, tak by bylo lepší jej neužívat. Jen byste si měl být jistý, že je to skutečně způsobeno lékem Xigduo.
- dapagliflozin, což je lék, který zvyšuje vylučování cukru močí. Tím rovněž podporuje hubnutí a snižuje glykémii. U pacientů, kteří mají glykémii vysokou (nad 10 mmol/l) může způsobovat i větší tvorbu moči a žízeň. Když se ale glykémie srovnají a pacient dostatečně pije, lék je velmi dobře snášen. Má podobně jako metformin i další příznivé efekty na diabetes i na kardiovaskulární ústrojí a ledvin. Pokud tedy po léku více močíte, pomyslete na výši svých glykémií. Jsou-li vysoké, omezte v dietě příjem sacharidů jako první opatření.
Výhodou léku Xigduo je, že v jedné tabletě kombinuje 2 léky zároveň. Ve vašem případě by ale bylo možná lepší brát každý zvlášť, abyste lépe ověřil, kterou složku špatně snášíte a případně aby se dávky daly u každé zvlášť kombinovat. Mohl byste užívat např. zvlášť lék metformin, zatím v malé dávce, např. Metformin Teva 2x 500 mg, a k tomu lék Forxiga 1x 5 mg a později 1x 10 mg.
Z vašeho líčení ovšem není jasné, co vaše „průjmy“ způsobuje. Nevím, zda např. nejste léčen dalšími léky po operaci tlustého střeva, asi pro nádor (chemoterapie), nebo jak dlouho jste po operaci, protože adaptace na vývod může trvat i několik měsíců.
Na závěr ještě dodávám, že různé tablety pomáhají snižovat hladinu krevního cukru. Ještě lépe ale působí správná dieta s omezením sacharidů a kalorií. Vezměte tedy toto také v úvahu.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Může diabetik řídit autobus?
(06.01.2023)
Dotaz
Dobrý den, chtěl bych se zeptat jestli já jako diabetik který má diabetes 2 stupně může řídit autobus. Pracuji na směny, týden ranní a týden odpolední. Ranní směna je od 5 do 15 hodin a odpolední od 16 do 23 hodin. Děkuji, Ladislavvěk: 45 let výška: 185 cm váha: 152 kgDetail dotazuOdpověď
Milý Ladislave, odpovědět přesně na vaši otázky pro mě není jednoduché, protože se mi nedaří nalézt kompletní vyhlášku, týkající se zdravotní způsobilosti pro řízení autobusu ve veřejné dopravě. Nedávno jsem zde odpovídal podobný dotaz, který se týkal Českých drah. Pomohla mi k tomu vyhláška o zdravotní způsobilosti řidičů kolejových vozidel, která tam byla uvedena v celém rozsahu. Pro autobusy se mi podařilo najít vyhlášku z roku 2011 (72/2011 Sb.), která ovšem už nemusí být platná ve stejném znění. Zde se uvádí pro řidiče profesionály:
Užívají-li léky, které mohou způsobit hypoglykémii (a to je nejenom inzulín, ale i některá perorální antidiabetika, kterými jsou léčeni pacienti s diabetem 2. typu), je možné jim způsobilost k řízení motorového vozidla přiznat pouze za následujících podmínek: nemají žádné komplikace vzniklé v souvislosti s cukrovkou, v posledních 12 měsících nepřekonali žádnou těžkou hypoglykémii, příznaky hypoglykémie si plně uvědomují a mohou prokázat ošetřujícímu lékaři pravidelné měření glykémie. Lékaři musí též dokázat, že rozumějí rizikům hypoglykémie. Znamená to tedy, že za jistých okolností by mohla osoba léčená inzulínem řídit autobus.
Vy v každém případě budete muset podstoupit prohlídku závodním lékařem příslušného podniku. Ten bude mít určitě kompletní znalost podmínek zdravotní způsobilosti pro konkrétní pracovní pozici. Vy ve svém dotazu neuvádíte žádné podrobnosti, např. to, jak je váš diabetes (ne)vyrovnaný a jakým způsobem se léčíte. Pokud užíváte inzulín, tak rozhodně já jako lékař nepovažuji povolání řidiče autobusu za vhodné z lékařského hlediska. Ve veřejné dopravě nemáte zpravidla dostatek času, abyste se věnoval svému diabetu, měřil si glykémie (i když dnes jsou k dispozici i kontinuální senzory). Pokud by nastala krizová situace v dopravě (a o ty není nouze), případná i lehčí hypoglykémie by pro vás mohla být velmi nepříjemná a mohla by mít závažné důsledky. Navíc, je to povolání extrémně sedavé. Vy, pokud je váš údaj o hmotnosti správný, jste těžce obézní - a to by se ještě zhoršovalo.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
FreeStyle Libre, hodnoty glykémie z krve a ze senzoru se liší
(04.01.2023)
Dotaz
proc mi ukazuji spatně senzory, libree ukazuje treba z krve 18 cukr a ze senzoru mam 13.5 cukr pak jindy zase ukazuje senzor 15.5 a z krve mam 12 cukr jindy mam cukr ze senzoru 6.0 a z krve ve stejnou dobu mam 3.0 a jak se mam podle toho ridit, kdyz my to ukazuje porad takhle divne a jak si mam pichat inzulin na neco, co nemam, kdyz ukazuje smyslene hodnoty, ze uz se bojim jist a pichat si inzulin. tak nejim skoro nic hlavne kvuli tomu ze nevim kolik mam cukr a prikupovat si porad prouzky, i kdyz mam senzor, tak mi to leze do penez. musim se stejne merit aspon 8 krat denne, tak uz dokupuji porad prouzky k tomu senzoru, ze ukazuje divne porad nebo jím bez inzulinu, jak se toho bojim a mam vysoke moc a ted nejim skoro nic jsem z toho obsvi proc to ukazuje divne a ka si pak nemuzu picunou protoze nevim kolik mam dekuji standa
věk: 28 let výška: 170 cm váha: 62 kgDetail dotazuOdpověď
Dobrý den,
samozřejmě nikdy nelze vyloučit, že u Vás měří senzor nebo glukometr špatně, ale je nutné si uvědomit několik základních faktů.
Glukometr stanovuje glykémii = hladinu cukru v krvi - u běžných glukometrů z kapilární krve na konečcích prstů. Senzor freestyle Libre, ale i senzory kontinuální monitorace stanovují hladinu glukózy v intersticiální tekutině = mezibuněčná tekutině (NE v krvi). Hladina glukózy v této tekutině reaguje na změny hladiny cukru v krvi s určitým zpožděním. Toto zpoždění může být někdy i 15-30 minut. Pokud máte zrovna hladinu cukru vyrovnanou, tak by rozdíly mezi čísly na glukometru a na senzoru neměly být tak výrazné. (Samozřejmě i zde hraje roli přesnost měření přístrojů - např. glukometry mají povolenou odchylku měření ± 15% a ani Freestyle Libre není stoprocentně přesný.)
Pokud měříte hladiny cukru při stoupání nebo klesání, hlavně pokud je prudké, mohou být, rozdíly mezi hodnotami z krve a na Freestyle Libre poměrně výrazné a to právě díky zpoždění změn hladin glukózy v mezibuněčné tekutině oproti krvi.

Tento obrázek je pro lepší pochopení
- Pokud hladina cukru výrazně stoupá - na glukometru již můžete změřit např. 15,0 mmol/mol. Protože, ale hodnota na Freestyle Libre má zpoždění o 15-30 minut, bude senzor při prudkém stoupání ukazovat např. zatím 12 mmol/l.
- Naopak pokud glykémie prudce klesá - reálná hladina cukru v krvi může být už např. 11,5 mmol/l, ale senzor ještě ukazuje 13,6 mmol/l.
- V okamžiku stabilní hodnoty glykémií jsou poté hodnoty na glukometru a senzoru hodně podobné.
- Senzor nakonec nízkou nebo vysokou hodnotu ukáže, jen to bude např. o 15-30 minut později.
Teď se někdo může zeptat. A má cenu vůbec senzory využívat. Senzory nám relativně hezky ukazují vývoje glykémie, je možné se z nich naučit, jak na co tělo reaguje (jak na jídlo, inzulin, tak i pohyb nebo třeba stres). Hodnota při prudkém stoupání nebo klesání nemusí být přesná, ale právě v těchto situacích je možné využívat tzv. trendové šipky, které za tímto účelem mají prakticky všechny typy oficiálně schválených senzorů na měření hladiny glukózy. Trendová šipka u Freestyle Libre má 5 směrů (viz níže) a ukazuje zda je glykémie v okamžiku Vašeho snímání přibližně stabilní, klesá, stoupá, či prudce klesá, či stoupá.
Díky tomu může diabetik odhadnout, zda hladina glykémie (hodnoty v krvi) bude reálně o něco vyšší, nižší nebo hodně podobná.
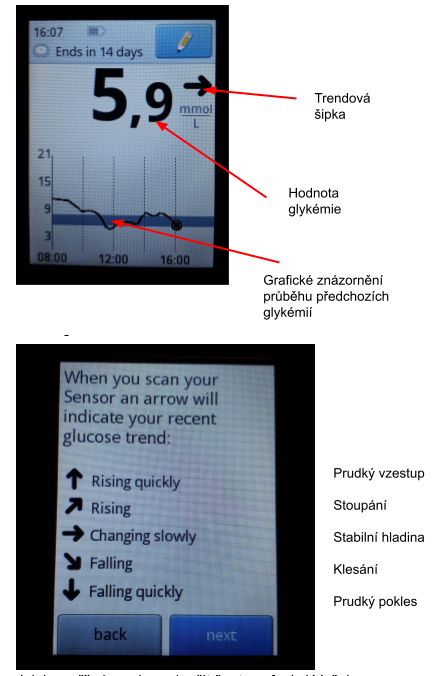
Jak jsem říkala, nelze vyloučit špatnou funkci Vašeho senzoru nebo glukometru, ale pokud chcete porovnávat jejich funkci, je nutné toto srovnání provádět při rovné trendové šipce.
Pokud by opravdu měření Freestyle Libre u Vás byla nepřesná, je nutné se dohodnout s Vaším ošetřujícím diabetologem na jiném typu monitorace. Případně přejít pouze na měření glukometrem (je však nutné ověřit správnou funkci samotného glukometru).
(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
-
Diabetes Mellitus u 5ti letého syna a Lesklokorka lesklá
(03.01.2023)
Dotaz
Dobrý den, na Vašich stránkách jsem se dočetla, že Lesklokorka lesklá se doporučuje při cukrovce, zajímalo by mě, zda ji může užívat i můj 5ti letý syn, kterému byla před 3 měsíci diagnostikována cukrovka 1. typu a má být doživotně na inzulinu. Lesklokorka lesklá jsem objednala ve formě prášku ale pak jsem se dočetla, že není vhodná pro děti..Děkuji za radu, Eva Pritchard z Hradce královévěk: 44 let výška: 170 cm váha: 65 kgDetail dotazuOdpověď
Dobrý den, děkujeme za Váš dotaz. Lesklokorka lesklá je bezesporu nadějná houba v adjuvantní terapii mnoha onemocnění včetně DM. Nicméně je třeba říci, že u DM její účinek potvrzují studie jen na zvířecích modelech. Přehledový článek z roku 2019 upozorňuje na fakt, že se v terapii DM používají různé extrakty, které nejsou standardizované (popsané na obsah konkrétních složek), chybí informace o možných interakcích s léčivy a také toxikologický profil. Klinické studie s pacienty chybí (testy u dětí nejsou). K lesklokorce se tedy přistupuje jako k možnému zdroji prospěšných látek, který je třeba dále detailně prozkoumat. Co se týče konkrétně Vašeho případu, tak syn má DM1, tam je inzulínová terapie nevyhnutelná. Rostlinné drogy/houby se v terapii DM1 většinou neuplatňují, pokud nemají preventovat vznik sekundárních komplikací diabetu, na což je Váš syn ještě malý. Doporučila bych se držet léčebného postupu lékařů. S pozdravem a přáním hezkého dne Sychrová
Přeji hezký a úspěšný den.
Alice
(odpovídá PharmDr. Alice Sychrová, Ph.D., Farmaceutická fakulta Masarykova univerzita Ústav přírodních léčiv)
-
inzulín -nebo tbl které mohou poškodit ledviny....
(02.01.2023)
Dotaz
Dle čeho je klient zařazen do skupiny diabetik 2. a dle čeho se určí diabetes na inzulínu, který diabetes se považuje za lehčí formu? Čím mohou být naopak tbl.na diabetes 2.rizikovější od inzulínu? Děkuji BernovskáDetail dotazuOdpověď
Dobrý den,
bojím se, že Váš dotaz svým rozsahem zahrnuje prakticky celou učebnici diabetologie a odpověď na něj rozhodně není možná v rozsahu této rubriky. Následující informace jsou proto velice zjednodušené. Více informací je možné najít jak na přiložených odkazech, tak na celých stránkách cukrovka.cz nebo i v jiných odborných materiálech, případně u Vašeho diabetologa či praktického lékaře.
Diabetes mellitus má několik různých typů odvozených od příčiny jeho vzniku. S čehož nejznámější a nejčastější je diabetes mellitus 2. typu, následovaný diabetem mellitem 1. typu.
Diabetes mellitus 1. typu je autoimunitní onemocnění, při kterém, pokud to popíšeme zjednodušeně, vlastní imunita postupně zničí buňky, které tvoří inzulin. Díky tomu se postupně snižuje sekrece inzulinu až plně vymizí. Pacienti s tímto typem diabetu musí být vždy na léčbě inzulinem, protože postupně plně ztratí sekreci svého vlastního inzulinu. Zmiňovaná autoimunitní reakce (a tím i počátek diabetu) může začít v jakémkoliv věku. Často již v dětství, ale může se objevit až v dospělosti.
Diabetes mellitus 2. typu je metabolická porucha, kde dominujícím problémem je inzulinová rezistence = zhoršená citlivost buněk na inzulin. Při tomto typu diabetu je inzulin tělem stále produkován, na počátku dokonce ve zvýšeném množství, i když po čase se samozřejmě buňky produkující inzulin mohou “ vyčerpat”. Na rezistenci k inzulinu se podílejí výrazně tukové buňky, naopak pohyb citlivost na inzulin zlepšuje - proto obezita, pohyb a stravování hraje významnou roli v léčbě. Díky zachovalé sekreci inzulinu a celkovému metabolickému charakteru tohoto typu diabetu je možné začít (při včasném záchytu cukrovky) léčbu “tabletami”. Dnes je na českém trhu hned několik skupin léků, které lze u diabetiků 2. typu podávat. Každá skupina těchto léků má své specifické působení - některé zlepšují citlivost na inzulin, některé ovlivňují sekreci inzulinu samotného, jiné například zvyšují vylučování cukru močí…. Některé skupiny léků mají dokonce prokázané snížení rizika srdečního selhávání, kardiovaskulárních onemocnění nebo chrání selhávající ledviny. Samozřejmě každý lék může mít i určitý nežádoucí účinek/ky, má přesně stanovená pravidla, kdy může a nemůže být nasazen a dále má předepsány podmínky, kdy je hrazen zdravotní pojišťovnou. Je vhodné probrat účinky léků, které Vám byly nasazeny/nebo mohou být nasazeny s Vaším lékařem, protože rozsah informací o lécích na diabetes mellitus 2. typu je na celou knihu. Přestože máme různé skupiny léků, které lze u diabetes mellitus 2. typu předepsat, někdy ani ony nestačí (po letech se může snížit produkce inzulinu i u diabetiků 2. typu, rezistence na inzulin je tak vysoká, že působení léků není dostatečné nebo jiná onemocnění pacienta nedovolí podávání léku) a poté je nutné přistoupit k léčbě inzulinem i zde.
Kromě 1. a 2. typu diabetes mellitus jsou i další specifické typy - např. geneticky podmíněné typy - tzv. MODY, diabetes mellitus při onemocněních slinivky břišní (v které jsou beta-buňky, které tvoří inzulin), diabetes vyvolaný léky (např. při dlouhodobé kortikoterapii), atd.
Základní rozlišení mezi 1. a 2. typem je na základě stanovení sekrece inzulinu a protilátek. Sekrece inzulinu je určena pomocí C-peptidu (nalačno, případně po jídle). C- peptid vzniká při produkci inzulinu jako vedlejší “odštěpek” a protože ho játra hned nerozloží dá se lépe v krvi stanovit než samotný inzulin . Řekne nám zda je u pacienta ještě produkován inzulin nebo ne. Samozřejmě i pacienti s DM 1. typu mohou mít na začátku určitou sekreci inzulinu zachovalou. Dále se stanovují základní autoimunitní protilátky, které u diabetiků 1. typu “ničí” buňky produkující inzulin (Ani zde však nemusí být vždy 100% pozitivita a přesto se může jednat o DM 1. typu). Napovědět může i vzhled pacienta a další laboratorní výsledky. Při určování typu diabetu nesmí být zapomenuto ani na zmiňované specifické typy diabetes mellitus. .
Bohužel, jak už jsem říkala, tato problematika není vůbec jednoduchá a je lepší ji probrat s ošetřujícím lékařem na základě konkrétních výsledků a stavu.(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
-
cukrovka, stále vysoké hodnoty, ale píchám si
(01.01.2023)
Dotaz
Mám stále visokou hodnotu cukru kolem 20moll píchám si 18,24,16 a nanoc46. Annavěk: 50 let výška: 167 cm váha: 104 kgDetail dotazuOdpověď
Milá Anno,
cukrovka, to přece jenom není jenom hodnota krevního cukru, ale je to dlouhodobé onemocnění, které má více forem a také se léčí různě. Proto na váš jednovětý dotaz nemohu nijak moudře odpovědět.
Je potřeba znát váš zdravotní stav, přidružené problémy, znát podrobnosti vaší stravy. Měla byste proto urychleně navštívit vašeho diabetologa a probrat to s ním.
Pro nyní vám doporučuji:
Vhledem k tomu, že máte velkou nadváhu, omezte nyní výrazně příjem kalorické potravy, zejména sacharidů. Rozhodně nekonzumujte žádné sacharidy (pečivo, těstoviny, ovoce, sladké nápoje atd.), dokud vám glykémie neklesne alespoň pod 10 mmol/l. Dostatečně pijte a budete-li mít velký hlad, jezte zatím nesladkou zeleninu a případně nějaké libové maso nebo tvaroh v přiměřeném množství. Dávky inzulínu máte poměrně vysoké, tak by rozhodně měly stačit.
Kromě inzulínu byste mohla užívat také léky, které zlepšují působení inzulínu, případně pomáhají hubnout. Zatím ale zkuste pár dní opravdu jíst málo a omezit zejména sacharidy. Uvidíte, že glykémie postupně klesne. Potom byste měla pokračovat v rozumné dietě s obsahem do 150 g sacharidů denně. K tomu budete ale potřebovat poučení od lékaře či dietní sestry, i když leccos byste našla i na našich stránkách.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
stále se snižující hodnoty cukru
(29.12.2022)
Dotaz
Dobrý den, ráda bych se zeptala, velmi laicky, zda může těhotenská cukrovka mizet už ke konci těhotenství? Od počátku mám hodnoty víceméně v normě, problémová byla jen lačná glykémie (opakovaně okolo 5,5). Dieta nepomáhala, doktorka mi tedy předepsala glukophage, beru 1x750 a vše bylo v normě. Aktuálně jsem 33+4 a hodnoty cukru mi jdou konstantně dolů. Udělala jsem dietní chyby (vánočka, cukroví...), které se na hladině cukru vůbec neprojevily. Klesá mi i ranní glykémie, nyní je v normě i po vysazení léku (okolo 4,5). Diabetolog doporučil vyšetření placenty, ale podle gynekologie je vše naprosto v normě. Může se něco takového stát? Mám obavy o dítě. Děkuji za odpověď.věk: 28 let výška: 178 cm váha: 109 kg těhotenství: 34. týdenDetail dotazuOdpověď
Dobrý den, ano, ke konci těhotenství může dojít k poklesu hladiny cukru. Je to dáno tím, že placenta již neprodukuje tolik těhotenských hormonů, které těhotenskou cukrovku způsobují. Určitý vliv může mít i to, že si Vaše tělo zvyklo na dietu a pravidelnou stravu a tím se glykémie srovnaly. Pokud dojde k výraznému poklesu hladiny cukru (především u žen, které se léčí inzulínem), je doporučeno provést kontrolu průtoků placentou. V případě, že je vše v pořádku, neměla byste mít žádné obavy.
S pozdravem(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
-
inzulin - tolik jednotek, kolik mám cukru
(28.12.2022)
Dotaz
Dobrý den , nevim jestli si picham inzulin dobře .Jsem dia typu 1 dení inzulin mám fiasp . Rano jsem měla glikemii 16,1 a počet sacharidu na snídani 32g tak jsem si pichla 19j inzulinu . po 2 hodinach jsem měla 9,1 . Ale když mam glikemii třeba 5,5 a mám sníst 32g sacharidu stačí si připichnout jen ty 3j nebo i tolik jednotek kolik mám cukru tedy ( cukr 5.5 + 3j inzulinu )Detail dotazuOdpověď
Milá Tano, vy se rozhodně musíte poradit se svým diabetologem, který vás zná. Většina pacientů s diabetem 1. typu je léčena buď inzulínovou pumpou (to pak vystačuje jen krátce působící inzulín, např. ten Fiasp), nebo si dávají rychle působící inzulín jen před jídly a dále používají 1x či 2x denně dlouze působící inzulin, např. Toujeo, Lantus, Levemir či Tresibu. Váš diabetolog by vám měl pomoci vypracovat schéma dávkování a naučit vás, jak reagovat, když nejdou věci tak, jak by měly.
Když máte glykémii vysokou, tak je před jídlem nejprve upravit tu vysokou hodnotu a pak si podat příslušnou dávku, která odpovídá množství sacharidů v dietě. Pokud se stává, že před jídly máte glykémii opakovaně vysokou, bude nejspíše potřebné upravit dávkování dlouze působícího inzulínu, případně při léčbě pumpou zvýšit bazální rychlost inzulínu.
Milá Tano, určitě potřebujete pořádné proškolení a na to je potřeba čas a zejména vaše snaha. Proberte to co nejdříve s vaším diabetologem a s edukační sestrou.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
hubnutí u Metforminu
(27.12.2022)
Dotaz
Mám 70 let, užívám metformin který napomáhá hubnutí, nemám nadváhu a hubnout nechci ani přibrat-chci si udržet svoji váhu. Vážim se každý den,jakmile vidím že jde ručička na váze dolů,okamžitě se začnu cpát a váhu vyrovnávám..co s tím? Dr.jsem říkala že hubnout při mé výšce a váze nebudu..Dr.mlčí..asi si říká kdo z koho..cukr mám po tbl do 7 moll. Dášavěk: 70 let výška: 170 cm váha: 79 kgDetail dotazuOdpověď
Milá Dášo,
všeobecně platí, že nadváha zhoršuje diabetes 2. typu. Většina pacientů, zdaleka ne však všichni, s diabetem 2. typu mají nadváhu, nebo jsou přímo obézní. Snížení kalorického příjmu a omezení sacharidů většinou vede ke zlepšení diabetu a tento efekt je někdy silnější, než některé léky, které se na tento typ diabetu používají. Úbytek tělesného tuku často vede ke zlepšenému působení inzulínu, kterého mají diabetici 2. typu relativní nedostatek. Mohou si tak vystačit se svojí sekrecí inzulínu nebo nepotřebují užívat tolik léků, případně i inzulín injekční.
Řada léků, které pacienti s diabetem 2. typu užívají, zvyšují sekreci inzulínu a tím vyrovnávají jeho relativní nedostatek a v podstatě napomáhají obezitě. Takovým lékem ale není metformin. Ten nezvyšuje sekreci inzulínu, ale zlepšuje jeho působení. To je důvod, proč tento lék nepodporuje obezitu nebo dokonce může pomáhat některým pacientům zhubnout. Rozhodně to ale není lék, který by se přímo používal na obezitu nebo k hubnutí. Proto ani štíhlé pacienty s diabetem neohrožuje tím, že by zbytečně hubli. Je to lék osvědčený a bezpečný, bohužel ale pro mnoho pacientů s diabetem 2. typu, zejména pro ty, co nejsou ochotni dodržovat doporučený dietní režim, nestačí.
Vy máte celkem přiměřenou hmotnost, i když podle tabulek již spadáte do kategorie nadváhy lehčího stupně. Určitě by vám a vašemu diabetu mírné zhubnutí neškodilo, ale není to nezbytné. Každý je jinak stavěný a pokud byste si svoji hmotnost do budoucnosti udržela a nepřibírala, bylo by to v pořádku. Paní doktorka asi mlčí proto, protože má asi podobný názor jako já. Mírně zhubnout by neškodilo, ale hlavní je, že nepřibíráte. To je v podstatě chvályhodné a paní doktorka se určitě nesnaží nějak vás "porazit" a dosahovat svého, přeje vám váš celkem správný názor. Cukrovka ale někdy pokračuje, i když se pacient velmi snaží, a potom se musejí zařadit další léky. Aby se tomu předešlo, je právě vhodné dodržovat dietu. Pokud jste zde použila příměr "kdo s koho", tak by to měl člověk chápat spíš jako váš souboj s diabetem a nikoli jako souboj s lékařkou. Glykémie 7 je mírně zvýšená. Metformin je k tomu dobrý lék, ale jeho dávka je buď malá, nebo vám plně nestačí. Mohla byste tomu pomoci mírným zhubnutím a větším pohybem, ale také, pokud by glykémie byla nadále zvýšená, dostat nějaký další lék. Asi by v rozhodování pomohla znalost glykovaného hemoglobinu, což je ukazatel dlouhodobý, nebo také znalost vašich glykémií po jídle.
Tak já vám přeju, ať vám vaše obvyklá hmotnost zůstane a ať se zbytečně nepřete s vaší paní doktorkou. Pokud ale při zvýšené glykémii užíváte pojmy jako "okamžitě ze začnu cpát co to dá", tak to se vaše paní doktorka opravdu musí obrnit trpělivostí. Vy to ale zřejmě ani tak nemyslíte, protože jinak byste byla jako koule. Tak šťastný a veselý!
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Inzulin - před jídlem hodnota 3,5 mám si píchnout inzulin?
(25.12.2022)
Dotaz
Dobrý den, před jídlem jsem si namerila hodnotu cukru 3,5 mám si tak píchnout inzulin. TanaDetail dotazuOdpověď
Milá Tano, neříkáte o sobě nic víc, než že máte glykémiii 3,5 mmol/l. Předpokládám, že máte asi diabetes 1. typu a dáváte si 4 denní dávky inzulínu, nevím.
Hodnota 3,5 je nízká, ale nikoliv dramatická. Touto dobou je jistě už všechno jinak, protože odpovědět expres není v našich silách. Tak tedy pro příště: Nejlepší by bylo, kdybyste se v takovém případě nejprve najedla, a teprve potom si dala svoji obvyklou dávku inzulínu.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
druhy inzulinu, stanovení dávky inzulinu dle hodnoty cukru v krvi
(10.12.2022)
Dotaz
Manželovi také začala velmi kolísat hodnota cukru, pícháme 3xdenně Lyumjev a na noc Levemir, chtěla bych se zeptat jestli je nějaký inzulin, který se může píchat po jídle, podle hodnoty cukru v krvi. Manžel je více méně ležák, dojde si s chodítkem ke stolu na oběd a na wc na velkou, jinak má pemprsky a láhev na moč u postele. Děkuji velice za odpověď. Libuševěk: 79 let výška: 170 cm váha: 79 kgDetail dotazuOdpověď
Milá Libuše, váš manžel se velmi málo pohybuje a má asi také malou potřebu energie. Inzulin u něho funguje špatně a navíc by mu stačilo asi jen málo jídla, zejména málo sacharidů. Pokud by měl hlad, nebo spíš chuť, měl by místo sacharidů konzumovat nějaký druh nesladké zeleniny, který mu chutná.
Jistě to víte, ale přeci jen raději připomínám, že Levemir působí asi 22 hodin a je to tzv. bazální inzulin, který je potřeba, i když váš manžel nejí. Lyumjev je naproti tomu "velmi" rychle působící inzulin, který se aplikuje před jídly, aby glykémie nestoupala. Dávka se volí podle zkušenosti z předešlých dnů a měla by se také určovat podle množství sacharidů v jídle. Měla byste zhruba vědět, kolik jednotek inzulinu váš muž potřebuje na každých 10 g sacharidů. Obvykle to bývá asi 1-1,5 jednotky na 10 gramů, ale u osob s nadváhou a nedostatkem pohybu to může být mnohem více, třeba i 3 či 4 jednotky na 10 g. Pokud by to mělo být ještě víc, rozhodně bych spíš doporučoval velmi omezit příjem sacharidů.
Co se týče vašeho dotazu, zda existuje inzulin, který lze píchat po jídle při vysoké glykémii, je to právě Lyumjev. Většinou se postupuje tak, že byste opět měla mít odhad, kolik jednotek inzulinu sníží u vašeho manžela glykémii o 1 mmol/l (tj. znát citlivost vašeho manžela na inzulin). Může to být například 0,5 jednotky. Pokud má člověk řekněme glykémii 15 mmol/l a měl by mít 5 mmol/l, potřebuje glykémii snížit o 10 mmol/l. Toho by tedy mělo být dosaženo aplikací 5 jednotek inzulinu navíc (0,5 x 10 = 5) bez toho, že by bylo konzumováno další jídlo. Samozřejmě je ale nutné vzít v úvahu předchozí dávku inzulinu, která může ještě působit. U Lyumjevu je doba působení asi 4 hodiny. Pokud citlivost vašeho manžela na inzulin neznáte, můžete ji zkusit stanovit podle doporučení uvedeného ZDE. Jak už jsem uvedl, Lyumjev je velmi rychle působící inzulin, takže je třeba při výpočtu použít číslo 100.
Váš manžel se přece jenom trochu pohybuje. V tom je potřeba ho podporovat, případně se snažit, pokud je to možné, aby se pohyboval více. Možná by mohl na vozíku ven a popocházet od lavičky k lavičce a podobně. To by mu určitě prospělo a zlepšilo by to působení inzulinu.
Nevím, jak monitorujete glykémie, ale možná by se vyplatil i senzor glykémií FreeStyle Libre, který měří kontinuálně hodnoty v podkoží a vy to můžete sledovat. To vám pomůže určovat dávky inzulinu i sacharidů.
Nevím, zda mívá váš muž hypoglykémie, na to je potřeba dávat pozor. I v tomto případě by senzor pomohl.
Navrhuji vám tedy následující:
1. Spočítat množství sacharidů, které váš muž denně sní. Mělo by mu stačit 150 g denně.
2. Upravit (tedy zvýšit) dávky rychlého inzulinu (Lyumjev) tak, aby po jídle nedocházelo k vzestupu glykémie nad 10 mmol/l. Zvyšování dávky rychlého inzulinu je třeba provádět postupně, aby se předešlo výskytu hypoglykémie, tj. za 2 hodiny po jídle by glykémie neměla být pod 4 mmol/l.
3. Je-li glykémie vysoká prakticky celý den, bude vhodné zvýšit dávku Levemiru. O kolik jednotek zvýšit dávku Levemiru by vám ale měl poradit váš diabetolog.4. Usilovat o to, aby se váš manžel v rámci svých velmi omezených možností co nejvíce pohybovat. Zlepší mu to kondici i náladu a zlepší to kompenzaci diabetu.
5. Nevím, jakým typem diabetu váš manžel trpí. Ale mohl by mu případně pomoci i nějaký lék zlepšující účinnost inzulinu, třeba metformin.
6. Senzor je určitě dobrá věc, jen musí být váš lékař ochoten jej předepisovat. Na 14 dnů to stojí asi 1 400 Kč, ale hradí to pojišťovna.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
léčba po amputaci palce a prstu u nohy
(08.12.2022)
Dotaz
kamarád je po amputaci palce a zřejmě půjde na další amputaci- druhého prstu. Je diabetik na inzulínu. Vše se mu obtížně hojí. Jak zajistit zhojení rány. Jitkavěk: 77 let výška: 185 cm váha: 120 kgDetail dotazuOdpověď
Milá Jitko, léčba syndromu diabetické nohy je komplexní a je nezbytné tomu věnovat velkou pozornost jak ze strany lékařů, tak ze strany pacienta.
Psali jsme zde o tom již opakovaně, ale stručně to zde pro vás znovu shrnu:
- Vyrovnání diabetu by mělo být dobré. Nepodaří se již dosáhnout ústupu diabetických komplikací, které se vyvíjely v průběhu mnoha let. Další vývoj se ale zpomalí a zajistí se podmínky pro dobré hojení infekcí.
- Stávající defekty na končetinách musejí být dobře ošetřeny a zbaveny odumřelé tkáně. Vyžaduje to pravidelné ošetření lékařem, sestrou a nejlépe pacientem samotný po příslušném zaučení
- Je nutné ověřit cévní zásobení postižené končetiny. Většinou se provádí tzv. arteriografie, kdy se kontrastní látka pro rentgen podá do žíly. Podle výsledku se rozhodne, zda je možné zprůchodnit postižené tepny, zejména roztažení postižených míst, vložení tzv. stentu, který cévu rozšiřuje, či cévní operací.
- Příslušnou končetinu je bezpodmínečně nutné odlehčit a omezit pohyb v postižené oblasti. Zamezuje to šíření infekce, vzniku deformit v postižené oblasti a vzniku otlaků, kudy vstupuje infekce. Existuje více způsobů od obvazů, dlah, speciální obuvi po zevní fixaci.
- Léčí se infekce, a to nejlépe podle citlivosti mikrobů, která se zjišťuje v laboratoři.
Jedině takto systematická léčba může vést k úspěchu. Připomínám ještě kouření a nezdravý životní styl.
poznámka redakce: na diabetologických kongresech v tomto roce se prezentovala bionáplast Amnioderm a na našich stránkách běží i reklama na Amnioderm, doporučujeme shlédnout.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
noční inzulin - jak funguje
(08.12.2022)
Dotaz
Dobrý den, bohužel se nikde nemohu dočíst jak funguje noční inzulin, tak abych to byl schopen pochopit. Pokud je pacient, který má ráno 7J, poledne 10J,večer 8J a na noc 20J, kolik bych musel sníst na noc, abych neupadl do hypoglykemie?věk: 55 let výška: 175 cm váha: 78 kgDetail dotazuOdpověď
Noční (nebo také dlouhodobý) inzulín se začíná uvolňovat v průběhu 2-4 hodin a postupně se uvolňuje v průběhu 12-24 hodin. A to podle typu inzulínů. dnes nejčastěji používáme tzv. inzulínová analoga 2. generace (Toujeo nebo Tresiba), které vydrží působit cca 24 hodin. Tyto moderní inzulíny se již nemusí aplikovat na noc, protože jejich hladina po stabilizaci nekolísá a drží celý den. Pacient je tedy může aplikovat 1x denně, a to ráno, večer, nebo na noc, podle toho, jak mu to vyhovuje. Dávka inzulínu se stanovuje individuálně pro každého pacienta tak, aby byla ráno dosaženo optimální hladina glykémie, tedy 5-6,5 mmol/l. Pro většinu pacientů je to mezi 20-40 j. Inzulín nesnižuje hladinu cukru razantně, proto není nutné po jeho aplikaci přijímat žádné cukry. Jeho úkolem je normalizovat hladinu glykémie přes noc a ráno nalačno.
Inzulíny ve vašem dotazu jsou tedy dvojího typu.
1. Na noc 20 j dlouhodobě působícího inzulínu ke kontrole glykémie ráno nalačno, viz vysvětlení výše. Hypoglykémie je málo pravděpodobná, jíst po jeho podání není nutné.
2. inzulíny přes den 7-10-8 j vždy před jídlem ke kontrole glykémie po jídle
s pozdravem
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
-
léčba cukrovky 2. typu, žiju zdravě, nechci léky
(07.12.2022)
Dotaz
Dobrý den, před rokem mi zjistili cukrovku 2. typu. Dostala jsem léky Stadamed, které zatím neužívám. Snažím se zdravě žít. Pokud bych měla léky užívat, chtěla bych nějaké slabší s minimem vedlejších účinků. Prosím o poradu, popř. kam se obrátit na konzultaci. Dostala jsem od praktické lékařky par rad, které se neshodovaly s radami v brožuře. Večer před kontrolou jsem měla např. ovoce nebo mošt a cukr ráno na lačno mi vylítl. Prosím o radu, za kterou děkuji. Tatianavěk: 56 let výška: 160 cm váha: 70 kgDetail dotazuOdpověď
Milá Tatiano,
Na našich stránkách najdete velmi mnoho rad pro pacienty s diabetem 2. typu a dočtete se také o lécích, které se používají. Seznam doporučení by mohl být jistě velmi široký. Každá rada nemusí být také vhodná pro každého. Ve vašem případě ale předpokládám, že se jedná o diabetes zatím spíše lehčí formy. To znamená, že asi nemáte výrazné klinické příznaky, nehubnete, ale spíše máte nadváhu. Glykémie pravděpodobně alespoň na lačno nepřekračují 10 mmol/l. To tedy znamená, že nepotřebujete žádný rychlý a intenzivní zásah lékaře. Pro takový případ mám pro vás tuto stručnou radu:
Základní opatření spočívá zejména v úpravě životosprávy. Je potřeba omezit kalorický příjem a to, že jíte zdravě, je nutné nějakým způsobem ověřit. Určitě by se hodil pohovor s edukační sestrou nebo s nutričním specialistou. Denně by vám mělo stačit asi 150 g sacharidů, které je ovšem nutné umět správně spočítat, aby člověk nebyl v bláhovém domnění, že jí sacharidů málo, ale ve skutečnosti by to bylo mnohem více. Stačí klidně jíst 2x či 3x denně a hlavní součásti by měla být zelenina s menším obsahem sacharidů a nějaké zdravé bílkoviny, např. v podobě libového masa (nejlépe drůbež, ryby) nebo méně tučného tvarohu. Omezení sacharidů v dietě je základním opatřením a u lehčích forem diabetu zpravidla funguje. Funguje to lépe než řada léků.
Nicméně mnohé osoby správnou dietu dodržovat nedokáží nebo nechtějí, a v tom případě jsou pak nutné léky. První volbou je lék Metformin, tedy i váš Stadamet. Je to lék účinný a bezpečný a nemusíte se ho bát. Nejčastějším nežádoucím účinkem je určitý pocit nevolnosti na počátku léčby, ale to je vlastně efekt žádoucí, který zpravidla časem pomine. Stadamet má dávkování od 500 mg denně až po 3000 mg denně, Vám bych asi doporučoval nyní 2x 500 mg, což je nízká dávka.
Dalším důležitým opatřením je zvýšení fyzické aktivity. Především to zlepšuje celkovou kondici a snižuje to výskyt dlouhodobých komplikací diabetu.
Metformin se často podává i u lehkých forem diabetu, kdy by mohla vystačit i samotná dieta. Zpomaluje přechod tohoto stádia diabetu do těžších forem tím, že zlepšuje citlivost tkání vůči vašemu vlastnímu inzulínu, takže ho postačí méně. Protože je to lék bezpečný a má i další příznivé účinky na komplikace diabetu, používá se často již ve stádiu pre-diabetu.
Ve svém dotazu píšete také o moštu, což je velmi sladká tekutina a je pro diabetiky nevhodná. Rychle zvyšuje glykémii. Rozhodně byste měla pít nesladké nápoje, případně nápoje oslazené uměle.
Ovoce samozřejmě můžete, ale je nutné je započítat do denního příjmu sacharidů. Některé ovoce je z tohoto důvodu nevhodné. Rozhodně jsou lepší méně sladké plody a neměla byste k nim už mít žádné další sacharidy, které jsou např. v chlebu, pečivu, v přílohách. Ale to byste vše měla podrobněji nastudovat.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Diabet II. typu - kompenzace - překažky v práci
(05.12.2022)
Dotaz
Dobrý den, jsem diabetik druhého typu, 3x inzulin + noční, dlouhý cukr 7.7 při poslední kontrole (docházím do IKEMu) a to je spíš lepší výsledek. Nejsem moc dobrý pacient. ;) Potíže žádné nepociťuji, můj zdravotní stav je od zjištění cukrovky 2004 víceméně neměnný. Podstoupil jsem dvě bariatrické operace. Plikace žaludku 2016, částečná jejunální diverze 2019. Měl jsem děsivou nadváhu asi 150 kg, i díky těmto operacím jsem zhubl na 118 kg. Pracuji v metru jako technik. Součástí mé práce je mimo jiné i vstup do prostoru kolejiště pod napětím. Denní, noční směny. Před nedávnem k nám do podniku přišla nová paní závodní doktorka. Přestože bez potíží vykonávám svou práci s cukrovkou už skoro 20 let, sdělila mi, že podle jakési vyhlášky mi nemůže podepsat, že jsem ze zdravotního hlediska práce schopen. Pár let před důchodem mne to docela zkrušilo. :) Existuje pro mne nějaká rada, kterak si svou práci uchovat? Oldřichvěk: 59 let výška: 192 cm váha: 118 kgDetail dotazuOdpověď
Milý Oldřichu, na vaši otázku je velmi těžké odpovědět. Usuzuji, že jste zaměstnancem Dopravního podniku v Praze. Podle mých dosavadních zkušeností jsou podmínky pro zdravotní způsobilost pro práci v Dopravním podniku velmi dobře specifikované a obecně práce závodních lékařů v Dopravním podniku je na vysoké úrovni. Jejich posuzování zdravotní způsobilost pro výkon určitého povolání v Dopravním podniku se řídí
- vyhláškou, jejíž znění naleznete zde:
Microsoft Word - 101-1995-uplnezneni 09-05-2017.doc (mdcr.cz)
- lékařskými zprávami odborných lékařů, ke kterým chodíte nebo kam jste doporučen. Ve vašem případě se jedná o vyjádření diabetologa, ale také případně dalších lékařů, zejména očního lékaře či případně neurologa (nevím, zda máte nějaké komplikace diabetu). důležité je posouzení zraku a sluchu.
Tato vyhláška je poměrně složitá a bylo by dobré, kdyby vám vaše závodní lékařka vysvětlila, který konkrétní bod nesplňujete. Ona se v tom jistě dobře vyzná. Já usuzuji, že vzhledem k tomu, že nejste přímo řidič kolejového vozidla, tak se na vás nevztahuje vyloučení čistě pro diabetes. Z vašich lékařských zpráv může např. vyplývat, že míváte hypoglykémie, které špatně rozeznáváte, že máte výraznou poruchu zraku či poruchu sluchu nebo nějakou výraznější neurologickou poruchu. Je tedy potřeba zjistit, který důvod se týká vás. Dále, pokud nebudete s vyjádřením tohoto odborného lékaře souhlasit (tím myslím např. diabetologa či očního lékaře), obraťte se přímo na něho, zda do předložené zprávy udal správné údaje. Může jít třeba o vyjádření, že jste opakovaně prodělal těžkou hypoglykémii nebo že máte poruchu zraku či sluchu. Lékař musí zprávu vyhotovit pravdivě, ale třeba i vy jste mu mohl podat zkreslené či špatně pochopené informace.
Vidím, že si svého povolání vážíte a hodně jste pro svoji pracovní způsobilost udělal. Kdyby přesto se ukázalo, že svoji pozici nemůžete dále vykonávat, musel by vás, myslím, Dopravní podnik převést na pozici jinou, pravděpodobně s tomto případě stejně placenou, případně by vám možná musel vyplatit odškodné, které nemusí být malé.
Projednejte tedy bez nátlaku s vaší závodní lékařkou, v čem spočívá problém. Potom si vyžádejte od svého lékaře – specialisty (např. diabetologa) zprávu a prohlédněte si, zda údaje v ní odpovídají skutečnosti. Pokud nikoliv, tento lékař by vás měl znovu vyšetřit a uvést údaje, které odpovídají skutečnosti. Váš stav se také mohl změnit k lepšímu. Vynucovat si ovšem nepravdivé údaje nemůžete.
Zcela mimo tuto diskusi jen doplňuji, že byste měl bez ohledu na toto vše dosáhnout lepšího vyrovnání diabetu. Měl byste dbát na dobrý krevní tlak, hladinu krevních tuků a na udržení snížené tělesné hmotnosti. To ne jenom kvůli práci, ale abyste si blížící se důchodovou dobu užil v přiměřeném zdraví.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
Poradna
Doporučení a pravidla poradny: Dříve než nám zašlete svůj dotaz, vyhledejte si prosím, zda stejný nebo velmi podobný dotaz nepoložil jiný čtenář či čtenářka před vámi. Doporučujeme vepsat do obdélníčku "Hledat v poradně" klíčová slova týkající se vašeho dotazu a prohlédnout si starší odpovědi na stejné či podobné téma. Upozorňujeme, že položené dotazy budou zveřejněny stejně jako odpověď na ně. V odpovědi uvedeme pouze vaše křestní jméno, rok narození, tělesnou hmotnost a výšku, jelikož tyto parametry s odpovědí většinou souvisí. Pokud bude k dotazu přiložena fotografie nebo video, odpovídající lékař zváží její zveřejnění. Velmi děkujeme za vaši přízeň. Věříme, že vám přinášíme užitečnou službu v daném oboru medicíny. Upozorňujeme, že tyto internetové stránky slouží pouze jako informační zdroj. V žádném případě nenahrazují lékařskou či jinou odbornou péči!
Obecné
1094 dotazů
-
Kolísání cukru
(25.04.2026)
Dotaz
Dobrý den. Píchám si inzulín 4krát dávka7-8. Příklad: před jídlem mám 6.8, píchnu 7 a 1-2 hod po jídle mi spadne cukr pod 4. Několikrát za měsíc.Kupuju si senzor,sám to neuhlídám. Mohou vynechat píchnutí před jídlem a podle křivky na senzoru si připíchnout. Děkuji.věk: 79 let výška: 185 cm váha: 100 kgDetail dotazuOdpověď
Milý Josefe, škoda, že neuvádíte přesně, jak se léčíte. Z vašich údajů usuzuji, že si 3x denně pícháte rychle působící inzulín a čtvrtá dávka je dlouze působící inzulín, přičemž by bylo dobré znát druh, abych věděl přibližnou délku jeho působení. Kromě toho máte značnou nadváhu.
Napadá mě, že by možná pro vás stačil jen dlouze působící inzulín, ale asi ve vyšší dávce, než je 8 j., např. Tresiba nebo Toujeo 16 až 20 j., odhadem. Bylo by také vhodné trochu snížit kalorický příjem, zejména množství sacharidů, maximálně do 200 g/den, ale raději méně.
Pokud aplikujete inzulín 4x denně, mohla by vám při správném zdůvodnění lékařem senzory hradit - je to jen pro lékaře administrativně trochu složité, zvláště v současné době, kdy se pravidla často mění a dokumentace je složitá. Rozhodně je ale senzor pro vás moc dobrá věc.
Hodnota 4 nemusí být příliš nízká, je to v podstatě ještě v normě, ale u staršího člověka jsme opatrnější, zejména by to nešlo ještě více dolů, např. pod 3 mmol/l. Pokud byste svůj inzulínový ani stravovací režim neměnil, doporučuji dávky inzulínu před jídly trochu snížit, např. na 5 j. Pokud byste nezvýšil dávku bazálního inzulínu, zatím bych inzulín před jídly nevynechával docela.(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Reaktivní hypoglykémie
(23.04.2026)
Dotaz
Dobrý den, už několik let mívám stavy, že když se delší dobu nenajím, začne mi být špatně, mžitky před očima, závratě. Někdy vydržím 4 hodiny, někdy je to už po 2 hodinách. Je jedno co sním. Zvláštní ale je, že když mi přijde špatně, nestačí se napít nebo sníst bonbón/hroznový cukr, musí to být něco co mě i zasytí. U diabetoložky jsem byla, řekla že cukrovku nemám, a nemá smysl dělat test na zjištění inzulinové resistence, že se to léčit nedá, pouze držet dietu-200 g sacharidů za den. Hodnoty krevi byli: Glukóza-5,34 mmol/l a Glykovaný hemoglobin 36 mmol/mol. Můj tatínek si od mládí píchá inzulin, mamin má zvýšený cukr. Myslíte, že se u mně jedná o insulinovou resistenci, a mám jen zkusit tu dietu? Nebo je to reaktivní hypoglykémie či něco jiného? Děkuji za odpověď a přeji hezký den S pozdravem Leavěk: 37 let výška: 153 cm váha: 50 kgDetail dotazuOdpověď
Dobrý den, Leo,
podle toho, co popisujete, nejde o typický obraz inzulinové rezistence. Ta se většinou neprojevuje takto náhle vznikajícími stavy slabosti po několika hodinách bez jídla, ale spíš dlouhodobě, a to zejména únavou, přibýváním na váze nebo postupným zvyšováním glykemie. Vaše obtíže naopak velmi připomínají tzv. reaktivní (funkční) hypoglykémii, případně obecně horší toleranci delšího hladovění.
Typické je, že se potíže objevují po 2–4 hodinách bez jídla, máte mžitky před očima, závratě a slabost, a úleva přijde až po jídle. To, že nepomůže samotný cukr nebo bonbón, ale spíše „normální jídlo“, do toho dobře zapadá. Rychlý cukr může někdy stav zlepšit jen krátce, protože vyvolá další vyplavení inzulinu.
Vaše laboratorní výsledky jsou přitom zcela v normě (glykemie i glykovaný hemoglobin), takže v tuto chvíli nejde o cukrovku. Rodinná zátěž sice znamená určité riziko do budoucna, ale nevysvětluje tyto konkrétní potíže.
Inzulinová rezistence se nedá úplně vyloučit, ale není to pravděpodobně hlavní příčina vašich obtíží. V tomto směru měla vaše diabetoložka pravdu i v tom, že případná léčba je především režimová.
Pokud byste chtěla mít jistotu, je možné doplnit oGTT (glukózový toleranční test), ideálně i s měřením inzulinu, případně krátkodobě použít kontinuální monitor glykemie, který by ukázal, zda při těchto stavech skutečně dochází k poklesům cukru. Podle mého názoru je to ale celkem zbytečné.
Z praktického hlediska je nejdůležitější úprava režimu: jíst pravidelně menší porce, zhruba každé 3 hodiny, a kombinovat sacharidy s bílkovinami a tuky, aby se vstřebávání zpomalilo. Nevhodné jsou naopak samotné rychlé cukry. Není tolik podstatné striktně počítat 200 g sacharidů denně, jako spíše dbát na jejich kvalitu a pravidelnost příjmu.
Celkově tedy vaše obtíže nejspíše odpovídají reaktivní hypoglykémii nebo zvýšené citlivosti na pokles glykémie. Nejde o diabetes, a základním řešením je režim. Pokud by se ale stavy zhoršovaly, byly častější nebo by došlo i ke ztrátě vědomí, pak by bylo vhodné další vyšetření.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Umelý inzulín.
(22.04.2026)
Dotaz
Ako obnoviť vlastný inzulín pri diabete 2 .Prečo inzulín len udržuje človeka pri živote a nevylieči ? Ďakujem .věk: 85 let výška: 164 cm váha: 70 kgDetail dotazuOdpověď
Milá paní Mário,
vaše otázka je dost častá a chápu, co tím myslíte. Pokusím se odpovědět co nejjednodušeji.
U diabetu 2. typu není hlavní problém jen v tom, že by tělo „nemělo inzulín“. Naopak – v počátku ho bývá často i dost. Problém je v tom, že na něj tělo špatně reaguje (tzv. inzulínová rezistence) a postupně se navíc schopnost slinivky inzulín tvořit snižuje.
Proto inzulín neléčí příčinu nemoci, ale nahrazuje to, co už tělo nezvládá. Podobně jako brýle neuzdraví oči, ale umožní dobře vidět.
Obnova vlastního inzulínu je bohužel omezená. Co ale lze ovlivnit:
- snížení hmotnosti (i malé zhubnutí může výrazně pomoci),
pravidelný pohyb,
- vhodná strava (méně jednoduchých cukrů, rozumné množství sacharidů),
- moderní léky, které zlepšují účinek vlastního inzulínu nebo podporují jeho tvorbu.
U některých lidí se díky tomu podaří potřebu inzulínu oddálit nebo snížit. Ve vyšším věku a při delším trvání diabetu už ale slinivka často není schopna produkci inzulínu dostatečně obnovit.
Je důležité říci, že inzulín pro vás není „poslední špatná možnost“, ale velmi účinná a bezpečná léčba, která chrání organismus před komplikacemi (oči, ledviny, nervy, cévy).
Ve vašem případě, kdy váha je celkem v pořádku, už pravděpodobně nejde tolik o dietu, ale spíše o to, jak dobře vaše slinivka ještě pracuje. O tom rozhodne váš lékař podle hodnot cukru a případně dalších vyšetření.
Inzulín člověka „udržuje při životě“ proto, že nahrazuje chybějící hormon. Samotnou příčinu diabetu 2. typu ale zatím medicína úplně odstranit neumí.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Pri diabete 2 ako obnoviť vlastný inzulín ?
(20.04.2026)
Dotaz
Som na umelom inzulíne, má veľa nežiadúcich účinkov s ktorými nemôžem pri tomto lieku súhlasiť, stav sa mi stále zhoršuje vysoký tlak, zlé trávenie, svrbenie tela, slabosť a únava. Aký revolučný liek bol vyvinutý, aby ľudia na cukrovku mohli žiť ?věk: 85 let výška: 164 cm váha: 70 kgDetail dotazuOdpověď
Milá Maria,
je těžké správně komentovat váš případ, protože uvádíte velmi málo podrobností, jen si stěžujete na vedlejší účinky inzulínu.
Vaše potíže jsou nepříjemné, ale je důležité říci, že inzulín sám o sobě obvykle nezpůsobuje vysoký tlak, celkové svědění ani zhoršování stavu. Tyto příznaky častěji souvisejí s nevyrovnanou cukrovkou, jinými léky nebo dalším onemocněním (např. ledviny, játra, štítná žláza). Proto by bylo vhodné léčbu znovu zhodnotit s lékařem, nikoli inzulín vysazovat.
Pokud jde o „nové“ léky, u diabetu 2. typu dnes výrazně pomáhají např. semaglutid nebo dapagliflozin, které zlepšují kompenzaci a mají i další přínosy. U diabetu 1. typu však inzulín zůstává základní a nenahraditelnou léčbou. Myslím, že byste neměla hledat „revoluční“ náhradu, ale spíš je potřeba najít skutečnou příčinu vašich potíží a podle toho upravit stávající léčbu.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Inzulinová rezistence a inzulín
(20.04.2026)
Dotaz
Jaký inzulín je vhodný při inzulinové rezistencivěk: 69 let výška: 182 cm váha: 97 kgDetail dotazuOdpověď
Neexistuje „speciální“ inzulin na inzulinovou rezistenci. Volba inzulinu se řídí tím, jaké jsou glykémie během dne a noci, nikoli samotnou rezistencí.
Co je důležité pochopit
Inzulinová rezistence znamená sníženou citlivost tkání na inzulin.
Proto je obvykle potřeba vyšší dávka inzulinu, ne jiný typ.U Vás (97 kg / 182 cm, ročník 1957) jde o mírnou nadváhu, která může k inzulinové rezistenci přispívat, ale nejde o extrémní situaci.
Jaký inzulin se obvykle používá
1) Bazální (dlouhodobě působící) – základ léčby
Používá se nejčastěji jako první krok.
- Lantus
- Toujeo
- Tresiba
Výhody:
- stabilní účinek
- nižší riziko hypoglykémie
- dávkování 1× denně
U inzulinové rezistence často dostačující na začátku.
2) Rychle působící inzulin (k jídlu)
Přidává se, pokud nestačí bazální inzulin.
- Novorapid
- Humalog
Používá se ke zvládnutí vzestupů glykémie po jídle.
3) Koncentrované inzuliny (při vyšších dávkách)
U výraznější inzulinové rezistence:
- Toujeo
- Humulin R U-500
Výhodou je menší objem injekce při vyšších dávkách.
Co je v tomto případě klíčové
Ve Vašem případě je zásadní, že:
- inzulin nemusí být vůbec nutný, pokud jsou glykémie jen mírně zvýšené
- základ léčby inzulinové rezistence je režim, nikoli inzulin
Důležité kroky:
- redukce hmotnosti (i o 5–10 % má velký efekt)
- pravidelný pohyb (alespoň 150 minut týdně)
- úprava stravy
- často lék jako metformin
Shrnutí
- Neexistuje „nejlepší inzulin“ na inzulinovou rezistenci
- nejčastěji se začíná bazálním inzulinem (např. Lantus nebo Tresiba)
- při větší rezistenci jsou potřeba vyšší dávky nebo koncentrované formy
- hlavní léčbou je ale úprava životního stylu a řešení příčiny
V praxi tedy u podobného pacienta obvykle nejprve optimalizujeme režim a perorální léčbu a inzulin přidáváme až tehdy, pokud to nestačí.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
Cukrovka a léky
890 dotazů
-
Doplatí mi něco pojišťovna na léky Wegovy?
(07.04.2026)
Dotaz
Mám apnoi, urologické problémy, bolesti kolenavěk: 73 let výška: 162 cm váha: 83 kgDetail dotazuOdpověď
Dobrý den,
jste pacientka s hmotností 83 kg a výškou 162 cm a s BMI přibližně 31,6, což spadá do pásma obezity I. stupně. V kombinaci s přidruženým onemocněním, kterým je ve vašem případě obstrukční spánková apnoe, se již jedná o situaci, kdy lze uvažovat o léčbě lékem Wegovy s úhradou ze zdravotního pojištění.
Podmínkou však není pouze samotná hodnota BMI a přítomnost komorbidity, ale také doložení, že předchozí režimová opatření (úprava stravy, pohyb) nevedla k dostatečnému efektu. Velmi důležitou roli hraje také kvalita dokumentace spánkové apnoe – ideálně s výsledkem vyšetření (polysomnografie) a uvedením její závažnosti. Čím závažnější apnoe, tím vyšší je šance na schválení léčby.
V praxi tedy podmínky splňujete, ale schválení léčby není automatické. Žádost se podává prostřednictvím specialisty (nejčastěji obezitologa, diabetologa nebo endokrinologa) a o úhradě rozhoduje zdravotní pojišťovna, často i s posouzením revizním lékařem. Reálná šance na schválení v podobných případech existuje, ale závisí právě na kvalitě podkladů a správně vedené žádosti.
Na závěr lze doporučit obrátit se na specializované pracoviště – ideálně obezitologickou ambulanci nebo diabetologii se zkušeností s léčbou obezity. V Praze je možné využít například Centrum pro léčbu obezity při Všeobecná fakultní nemocnice v Praze, obezitologickou ambulanci IKEM nebo specializovaná pracoviště v rámci Fakultní nemocnice Královské Vinohrady. Zde mají s podáváním žádostí o tuto léčbu zkušenosti a mohou posoudit konkrétní situaci i šanci na úhradu.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Mounjaro jsem diabetik
(29.03.2026)
Dotaz
Mongaro bude hrazen pojišťovnou z větší castivěk: 68 let výška: 158 cm váha: 105 kgDetail dotazuOdpověď
Doporučení redakce:
Když si zadáte do rámečku HLEDAT v Poradně klíčové slovo Mounjaro, naleznete spoustu zajímavých dotazů na toto téma a mnoho užitečných odpovědí.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Léky na vysoký tlak, vysoký cholesterol, diabetes 2.typu
(26.03.2026)
Dotaz
Dobrý den, beru léky na vysoký krevní tlak ráno Betaxu 20, Ylpio 80, Controloc na pálení žáhy, poledne s jídlem na cholesterol Ezen, Lescol, na diabetes 2x denně Zexitor a večer inzulin TouJeo 7j. Nemohou tyto léky navzájem snižovat efekt? Děkuji za odpověď! Erikavěk: 59 let výška: 174 cm váha: 72 kgDetail dotazuOdpověď
Vážená paní Eriko, přeji dobrý den,
děkuji za Váš dotaz, je velmi rozumný. Podle uvedeného seznamu léků se nezdá, že by si tyto přípravky navzájem výrazně snižovaly účinek. Naopak se jedná o kombinaci léků, která se u pacientů s vysokým krevním tlakem, cukrovkou a zvýšeným cholesterolem používá poměrně často.
Několik poznámek, které mohou být užitečné:
- Léky na tlak (Betaxa, Ylpio) se běžně kombinují a jejich účinek se vzájemně doplňuje.
- Léky na cholesterol (Ezen, Lescol) také působí každý jiným mechanismem, takže se jejich efekt sčítá.
- Léky na diabetes (Zexitor a inzulin Toujeo) jsou standardní kombinací, ale je důležité sledovat hladiny cukru, aby nedocházelo k hypo- nebo hyperglykémii.
Co ale stojí za zmínku:
- Betaxa může u některých pacientů mírně ovlivnit vnímání příznaků nízké hladiny cukru, takže je vhodné být opatrná a pravidelně si glykemii kontrolovat.
- Indapamid, který je obsažen v přípravu Ylpio může mít malý vliv na účinnost léků na diabetes (Zexitor a inzulin Toujeo), avšak vzhledem k užívané dávce indapamidu bude tento vliv minimální.
- Controloc (na žaludek) může při dlouhodobém užívání mírně ovlivnit vstřebávání některých látek, ale u Vaší kombinace to patrně nemá zásadní klinický význam.
Celkově tedy kombinace Vašich léků je běžná a dává smysl. Nevidím zde zjevnou interakci, která by klinicky významně snižovala účinnost léčby.
Pokud byste ale měla pocit, že Krevní tlak není dobře kompenzovaný nebo kolísá hladina krevního cukru, určitě je vhodné to probrat s Vaším lékařem – může jít spíše o potřebu úpravy dávek než o interakci léků.
S přátelským pozdravem(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
Humalog a Toujeo, změna léčby, horší glykémie
(24.03.2026)
Dotaz
Dobry den, lecim se s diabetem typ2 .Pri lecbe ryzodeg a glimepirid, jsem mel hodnoty glukozy hba1c do 59 a ranni cukr kolem8 .Nove mam humalog 15-15-15 a toujeo 30 vecer. No ale hodnoty rano jsou 11-12.Strava je shodná jaká byla.Doktorka se nechce vracet na pro mne efektivnejsi puvodni lecbu.Co s tím? Dekujivěk: 44 let výška: 178 cm váha: 128 kgDetail dotazuOdpověď
Dobrý den,
podle vašich zaslaných údajů váhy a výšky se mi zdá, že vašim hlavním problémem v léčbě cukrovky bude nutnost váhové redukce a zlepšení citlivosti těla na inzulín.
Existují léky, které pomáhají zlepšovat citlivost, snižovat váhu. Nicméně jejich nasazení se řídí celkovým zdravotním stavem pacienta, dalšími nemocemi a výsledky laboratorních testů, které ve vašem případě neznám. Tedy mohu doporučovat pouze v obecné rovině. Z vhodných léků bych zvažovala účinnou látku metformin, dále můžeme používat tzv glifloziny, což jsou léky které pomáhají snižovat váhu a cukr tím, že vylučují cukr do moči. Můžete rovněž začít užívat tzv. GLP-1 analoga (léky typu např. Ozempic nebo Rybelsus, inzulín Xultophy, Trulicity, Mounjaro). Je toho hodně a na změně je potřeba domluvit se s vaším lékařem.
Závěrem: souhlasím s Vámi, že výsledky nejsou nyní dobré, je to potřeba řešit, doporučuji Vám kontrolu u vašeho lékaře a domluvit si úpravu terapie
S pozdravem
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
-
Kombinace lékú
(22.03.2026)
Dotaz
Mohu při aplikaci Ozempicu brát Glykadu a Metformin Teva 1000mg? Děkujivěk: 73 let výška: 164 cm váha: 83 kgDetail dotazuOdpověď
Vážená paní Hano, přeji dobrý den,
kombinaci přípravků Ozempic, Glyclada a Metformin Teva 1000 mg užívat můžete. Tyto léky se u pacientů s diabetem 2. typu běžně kombinují.
Všechny tyto tři léky snižují hladinu krevního cukru, avšak riziko hypoglykémie (nízké hladiny cukru) je spojeno zejména s přípravkem Glyclada (gliclazid). Po zahájení léčby přípravkem Ozempic může dojít k zesílení účinku na snížení glykémie, a tím i ke zvýšení rizika hypoglykémie.
Proto je vhodné zejména na počátku léčby přípravkem Ozempic a při každém zvýšení jeho dávky pečlivě sledovat glykémii pomocí glukometru. Pokud by docházelo k příliš nízkým hodnotám, kontaktujte prosím svého lékaře. Ten může zvážit úpravu léčby, nejčastěji snížení dávky přípravku Glyclada.
Pečlivé sledování glykémie je důležité, protože při léčbě přípravkem Glyclada může dojít k hypoglykemickým příhodám, zejména při nepravidelném příjmu potravy.
S přátelským pozdravem
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
Cukrovka a těhotenství
415 dotazů
-
Hodnoty glykovaného hemoglobinu v těhotenství
(25.04.2026)
Dotaz
Dobrý den, prosím, když jsou hodnoty glykovaného hemoglobinu v těhotenství v normě (34),lze tvrdit, že nedochází k významným vzestupům glykémie a je cukrovka pod kontrolou, tudíž by nemělo být dítě nijak ohroženo na zdraví? Projevila by se cukrovka na hodnotách glykovaného hemoglobinu? Ten brán za dobu těhotenství několikrát. Rovněž lačné hodnoty na kontrolních odběrech jsou v normě. Děkujivýška: 159 cm váha: 51 kgDetail dotazuOdpověď
Dobrý den,
Glykovaný hemoglobin není v těhotenství spolehlivý parametr. Může být ovlivněn anémií a dalšími faktory. Proto by všechny těhotné ženy měly absolvovat screening těhotenské cukrovky a pokud je pozitivní, měly by být sledovány na diabetologii a kontrolovat si hladinu cukru na glukometru.
S pozdravem(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
-
Glykémie během kojení
(24.04.2026)
Dotaz
Dobrý den, v těhotenství jsem měla diagnózu GDM od prvních odběrů v prvním trimestru. Poprvé s hodnotou 5,42, podruhé 5,35. Poté na diabetologii o měsíc později už byla lačná hodnota 4,56 a dlouhý cukr 33,4. Dále jsem byla pouze na dietě, hodnoty párkrát vyšší lačné (do 5,6, asi 3x za celé těhotenství) jinak vše v pořádku. Hodnoty dlouhého cukru pak byly kolem 34. Po porodu (nyní 8 a 1/2 měsíce) se dále sama měřím. Stále kojím několikrát denně a nespočetněkrát v noci. Mé hodnoty na lačno bývají nejčastěji mezi 5,0-5,5. Po jídle po hodině i po 2 bývám většinou v normě. Ale několikrát se mi podařilo naměřit po hodině přes 8 (zpravidla těstoviny nebo rýže). Po sladkém (2 koláče) jsem měla po 2 hodinách 7,2. Snažím se stále držet vyváženou stravu, kterou občas poruším. U lékaře před 3 týdny na prevenci jsem měla lačnou glykémii 4,66 a dlouhý cukr 37,5 (ten mě velmi vyděsil). Dneska jsem zkusila velkou sacharidovou nálož (jáhlová kaše s ovocem a javorovým sirupem, celkem 77 gramů sacharidů) a po hodině byla moje hodnota 10,7. To mě totálně rozhodilo, to jsem nikdy předtím neviděla. Chtěla jsem jít na OGTT po ukončení kojení, ale asi bych měla jít tedy dřív. Problém je, že v noci téměř nespím a velmi často kojím. Můj dotaz zní, jak moc to ovlivní výsledek testu? Je lepší ještě počkat a přejít třeba na low carb dietu (i během kojení) nebo jít na test, ať už mám diagnózu diabetu a může se to začít řešit? Před otěhotněním jsem měla velkou nadváhu 85 kg, kterou jsem v těhotenství i po porodu snížila na aktuální normální váhu (zhubnutí tedy mé glykémie nespasilo).věk: 38 let výška: 162 cm váha: 58 kgDetail dotazuOdpověď
Dobrý den Moniko,
zachovejte klid. Je normální, že hodnota glykémie může být občas vyšší. A u Vás ještě může být ovlivněna kojením, nevyspáním, stresem apod. Jezte racionálně, zdravě, vyhýbejte se rychlým sacharidům, fast foodu a instantním pokrmům. Pravidelně se hýbejte, Je super, že jste po porodu zhubla a určitě si váhu držte. Na kontrolní OGGT si dojděte až bude moci přidat příkrmy. Neměla byste 3 hod před testem a během testu kojit. A až pak podle výsledku se uvidí, jak se to u Vás s cukrovkou bude vyvíjet. S pozdravem
Doporučení redakce:
Podívejte se na naše fotojídelníčky https://www.cukrovka.cz/dietni-jidelnicek, zadejte si do dialogových rámečků 150 g, 175 g, 200 g, nebo 250 g sacharidů na den, dále jestli chcete jídelníček se svačinami či bez, počet dnů v týdnu, pro které chcete jídelníček vytvořit, klikněte na "Generovat náhodně" a vytvoří se Vám pestrý jídelníček, kde nepřekročíte zvolenou denní dávku sacharidů. Pokud vám nějaké jídlo nebude vyhovovat, myší si kliknete na přehled jídel a můžete je dle libosti měnit - ve výsledku ale bude vždy zvolená dávka sacharidů na den. Najedete-li myší na "Postup přípravy" objeví se rámeček s návodem, jak jídlo připravit a "fotojídelníčky jsou to proto, že když si budete dále klikat na obrázek jídla, bude se zvětšovat do maximální velkosti, aby bylo krásně vidět, motivovalo Vás a naladilo Vaše chuťové pohárky :-) Třeba poslouží alespoň jako inspirace, jak a co si připravovat zdravě k jídlu.(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
-
Glykémie po porodu
(05.04.2026)
Dotaz
Dobrý den, v těhotenství jsem měla GDM, ale pouze na dietě (ráno vždy max. 5,2, po jidle max. do 7,5). Teď jsem týden po předčasném porodu (34+6.tt), na diabetologii mi bylo řečeno že mam dodržovat racionální stravu a životní styl a občas se pro klid duše změřit. Po 6měsících od porodu kontrolní oGTT. Ráda bych se zeptala, zda je normální že týden po porodu mám najednou ranní glykémie kolem 5,8? Rozjíždí se mi laktace, momentálně mám pohybu minimum, protože ješte ležím v porodnici. A kdy má případně cenu začít se doma kontrolně měřit? Máme cukrovku II. typu v rodině (rodiče matky) a mám velké obavy, abych ji také neměla. Děkuji za odpověďvěk: 33 let výška: 161 cm váha: 80 kgDetail dotazuOdpověď
Dobrý den, glykémie mohou po porodu ještě lehce kolísat. Má na to vliv kojení, nevyspání, stres apod. Doporučujeme pokračovat ve zdravé racionální stravě, tzn omezit potraviny s obsahem většího množství rychlých sacharidů, průmyslově zpracované potraviny a instantní potraviny, pravidelně se hýbat a určitě si dojít na kontrolní OGTT cca 6 měsíců po porodu, dále pak 1x ročně kontroly u praktického lékaře. Na glukometru se již měřit nemusíte. Pokud Vám ještě zbyly proužky, tak si občas změřte glykémii nalačno a někdy jen tak zkusmo po jídle. Důležitější je ale kontrolní OGTT !!
Zdravím
(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
-
Cukrovka v těhotenství
(30.03.2026)
Dotaz
Ráno nalačno jsem měla 4.5 po hodině po jídle 6.Mam tedy tehotenskou cukrovku?věk: 39 let výška: 167 cm váha: 62 kg těhotenství: 27. týdenDetail dotazuOdpověď
Dobrý den,
hodnoty, které uvádíte (nalačno 4,5 mmol/l a 1 hodinu po jídle 6,0 mmol/l), jsou samy o sobě zcela v normě a odpovídají doporučeným cílovým hodnotám v těhotenství.
Pro orientaci:
- nalačno by měla být glykémie do 5,1 mmol/l
- 1 hodinu po jídle do 7,8 mmol/l
Z těchto dvou měření tedy nelze stanovit těhotenskou cukrovku (gestační diabetes).
Diagnóza se stanovuje na základě tzv. orálního glukózového tolerančního testu (OGTT), který se standardně provádí mezi 24.–28. týdnem těhotenství. Při něm se sledují hodnoty nalačno a poté po vypití glukózy (po 1 a 2 hodinách). K potvrzení diagnózy stačí, pokud je alespoň jedna z hodnot vyšší než stanovené limity.
Vaše aktuální hodnoty jsou v pořádku a samy o sobě těhotenskou cukrovku neukazují. Pokud však máte podezření nebo jste byla odeslána na vyšetření, rozhodující bude výsledek OGTT a doporučení Vašeho lékaře.(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Zvýšená glykémie po porodu
(30.03.2026)
Dotaz
Dobrý den, v těhotenství při testu ogtt mi byla zjištěna cukrovka (hodnoty: na lačno 4,5, po 1 hod 9,45 a po 2 hodinách 9,07). Nebyla potřeba léčba léky,pouze jsem dodržovala dietu a kontrolovala glykémii glukometrem, při kontrole na diabetologii byl vždy glykovaný hemoglobin v normě. Nyní jsem 5 týdnů po porodu, stravuji se jako dříve pred zjištěním diabetu,ranní hodnoty pri měření glukometrem jsou vždy do 5,5 mmol/l, ale hodnoty po hlavním jídle mám občas zvýšené i přes 9 mmol/l. Nejčastěji po bramborách či pečivu. Naopak po sladké snídani (dort a džus/perník a banan) jsem mela hodnotu kolem 6,5 mmol/l. Měření provádím 1 hodinu po jídle. Při měření 2 hodiny po jídle mám hodnoty téměř vždy pod 7 mmol/l. Chtěla bych se zeptat,zda je možné, že to jsou ještě dozvuky těhotenské cukrovky a je možné, že to odezní? A co může být příčinou,že po sladkém mám glykémii v normě, ale po hlavním jídle je zvýšená? A také jsem se chtěla zeptat,když kojim, zda nemůžou vyšší hodnoty u mě v krvi způsobit ,,sladší mléko'', abych neohrožovala syna? Celý život jsem štíhlá,snažím se stravovat poměrně zdravě a pravidelně jsem sportovala až do otěhotnění.Děkuji moc za odpověď.věk: 34 let výška: 172 cm váha: 58 kgDetail dotazuOdpověď
Dobrý den,
kolísání glykémie po porodu může být způsobeno kojením, nevyspáním, větším stresem apod. Těhotenská cukrovka vymizí postupně po šestinedělí. Je velmi důležité, abyste si cca po 6 měsících došla na kontrolní OGTT. To teprve ukáže, zda-li těhotenská cukrovka úplně vymizela. Během kontrolní OGTT a 3 hod před testem byste neměla kojit. Ženy s anamnézou GDM mají zvýšené riziko rozvoje DM 2. typu, po porodu by měly být sledovány svými praktickými lékaři a cca 1x ročně chodit na kontrolní testy. Doporučujeme po porodu se i nadále zdravě stravovat a pravidelně se hýbat.
Ad zvýšená glykémie po hlavních jídlech - vždy záleží na množství a složení sacharidů. Jaké množství tuků je v jídle obsaženo apod.
S pozdravem
(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
Cukrovka a komplikace
359 dotazů
-
Silnější lék na cukrovku - pokračování
(23.04.2026)
Dotaz
Následný dotaz po našem vyžádání medikace:
Děkuji, užívá Tolucombi, Forxiga, Verospiron, Glucophage, Atoris, Lercanidipine MedregPředchozí dotaz:
Dobrý den, maminka 81 let, 150 cm, 56 kg. Užívá Stadamet 1000 a mívá většinou hyperglykémii večer nad 10, doktor jí chce nasadit inzulín, jaká je jiná možnost? napsal ji léky na hubnutí a hubne před očima a motá se, měla mrtvičku, léky na tlak má a také vysoký. Dekujivěk: 82 let výška: 150 cm váha: 55 kgDetail dotazuOdpověď
Dobrý den,
z popisu potíží a léčby Vaší maminky je zřejmé, že její situace je poměrně komplexní a zaslouží si pečlivé individuální posouzení lékařem. Ve věku 81 let, po prodělané cévní mozkové příhodě, s kolísavou glykémií, výrazným hubnutím a závratěmi jde o stav, kde je potřeba velká opatrnost při nastavování léčby.
Současná léčba diabetu se jeví jako poměrně „silná“ (vysoce účinná) a může proto přispívat k četným nežádoucím účinkům, zejména k úbytku hmotnosti a celkové slabosti i závratím. U starších pacientů přitom není cílem další hubnutí, naopak to může být varovný signál. Podobně i léčba vysokého krevního tlaku může být nastavena intenzivněji, než je v tuto chvíli žádoucí – zejména lerkanidipin může u citlivějších pacientů přispívat k závratím a zvýšenému riziku pádů. K tomu se přidává i fakt, že maminka užívá více léků na vysoký krevní tlak současně, navíc užívá lék na diabetes Forxiga, který též přispívá ke snížení krevního tlaku. Mezi těmito léky vznikají vzájemné interakce a jejich účinky se mohou sčítat.
Pokud jde o samotnou otázku inzulínu, jeho nasazení je v podobných situacích standardní a často i bezpečnější než další kombinování tablet, protože umožňuje přesnější dávkování a lepší kontrolu glykémie. Než se ale léčba zásadně změní, je důležité nejprve zhodnotit celkový stav pacientky, včetně hydratace, krevního tlaku, funkce ledvin, hladin minerálů a tolerance současné medikace.
Doporučil bych proto co nejdříve uskutečnit osobní kontrolu u ošetřujícího diabetologa, ideálně s důrazem na popsané obtíže – tedy hubnutí, motání hlavy a večerní zvýšení cukru. Lékař by měl na základě vyšetření posoudit, zda není vhodné některé léky upravit nebo vysadit a jak nejlépe nastavit další léčbu diabetu i hypertenze tak, aby byla pro maminku bezpečná a zároveň účinná. V tuto chvíli je opravdu klíčové nesnažit se léčbu měnit „na dálku“, ale řešit situaci individuálně při osobní návštěvě lékaře.
S přátelským pozdravem
Poznámka redakce:
1. Pacientka užívá Forxigu, která patří do skupiny tzv. gliflozinů, o kterých se v závěru své odpovědi zmiňuje také Prof. Saudek, viz https://www.cukrovka.cz/poradna/silnejsi-lek-na-cukrovku-2.-typu
2. V prvním dotazu uvádíte, že maminka užívá Stadamet a ve druhém dotazu uvádíte, že užívá Glucophage. Oba léky by užívat neměla, jelikož obsahují stejnou účinnou látku, kterou je metformin.
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
kolísavá hladina cukru
(20.04.2026)
Dotaz
Pri dennim raním měření mně kolísá hladina cukru, pohybuje se od 12 až 19. Léčím cholesterol i vysoký tlakvěk: 85 let výška: 152 cm váha: 70 kgDetail dotazuOdpověď
Dobrý den, hodnoty ranní glykémie 12–19 mmol/l jsou výrazně zvýšené a neodpovídají dobré kompenzaci diabetu. Takto vysoké hodnoty už znamenají, že je potřeba situaci aktivně řešit s lékařem a léčbu upravit.
Co může být příčinou ranního zvýšení
Nejčastěji se u ranních vysokých glykémií uplatňují dva mechanismy:
- „Dawn fenomén“ (fenomén úsvitu)
nad ránem dochází vlivem hormonů ke zvýšení hladiny cukru - nedostatečný účinek večerní léčby
(např. slabá dávka léků nebo inzulinu přes noc)
Méně často může jít i o tzv. Somogyiho efekt (noční hypoglykémie s následným vzestupem), ale ten je spíše vzácný.
Co je důležité zkontrolovat
- glykémii v noci (např. kolem 2–3 hodiny)
→ pomůže odlišit příčinu - večerní stravu (hlavně sacharidy, sladké, pečivo)
- pravidelnost užívání léků
Co to znamená pro léčbu
Při těchto hodnotách obvykle platí:
- samotná dieta většinou nestačí
- je potřeba úprava léčby (tablety nebo inzulin)
- někdy je nutné zahájit inzulin, pokud ještě není nasazen
Současná léčba vysokého tlaku a cholesterolu je správná, protože riziko kardiovaskulárních komplikací je při takto vysokých glykémiích zvýšené.
Co můžete udělat hned
- omezit večerní sacharidy
- zařadit lehkou večerní aktivitu (např. procházku)
- hlídat pravidelnost jídla
- případně si změřit glykémii i v noci
Shrnutí
Ranní glykémie 12–19 mmol/l jsou vysoké a vyžadují úpravu léčby. Nejčastěji jde o kombinaci hormonálních vlivů nad ránem a nedostatečného účinku léčby přes noc. Doporučuji co nejdříve kontaktovat svého diabetologa, aby bylo možné terapii upravit a předejít komplikacím.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
- „Dawn fenomén“ (fenomén úsvitu)
-
Albuminurie
(15.04.2026)
Dotaz
Dobrý den,, Nefrolog mě předepsal lék forxiga , Bohužel mám silnou inkontinencí, diabetes 2 , užívám stadomet 500mg ,Glimipirid 3 mg, mám tři krát do týdne nízk. Glikémii večer 3,5 4,3,mám obavu, že lék bude způsobovat pokles glikémii, ohledně inkontinenci těžko zabráním infekcím genitálií. Nebyl by pro mě lepší lék Kerendia? Který je šetrnější? Působí taky na Albuminurii? Děkujivěk: 75 let výška: 167 cm váha: 75 kgDetail dotazuOdpověď
Milý Jane, pro osoby s diabetem a albuminurií se na prvním místě doporučují tato opatření:
Dobře vyrovnaný diabetes.
Dobrá kontrola krevního tlaku, který by neměl být vyšší než zhruba 130/90, optimálně 120/80 až 110/70, nikoliv ale nižší.
Z antihypertenziv používat jako základ tzv. ACE inhibitor nebo sartan, nikoliv oba typy současně. Takových léků existuje řada.
Ano, doporučují se glifloziny, ale pro osobu s inkontinencí mohou být problematické zejména pro riziko kvasinkových a jiných infekcí. Pokud tím trpíte, je to pro vás nevhodné.
Kerendia je novější lék ze skupiny nesteroidních mineralokortikoidů. Doporučuje se rovněž, někdy i spolu s gliflozinem. Jejich hrazení je zatím omezené, ale lék pro vás může být vhodný. Upozorňuji ale, ža na prvním místě je třeba zavést výše uvedená další opatření.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Glykémie? Jdu na operaci, nemám jíst a píchat inzulín...
(12.04.2026)
Dotaz
Dobrý den, jdu na operaci, zákrok bude probíhat v lokálním umrtvení, před zákrokem si nemám pichat inzulín. a také nemám jíst. Chtěla bych vědět kam poleze glikemie, zda zustane stejná jako před operaci nebo bude klesat abych nedostala záchvat. Je mi 83 let, chodím na dialýzu. Děkuji za odṕoved.věk: 84 let výška: 157 cm váha: 77 kgDetail dotazuOdpověď
Milá Marie, škoda, že jste nedodala více informací. Především je pro mě důležité vědět, jaký inzulín a v jakých dávkách si normálně pícháte. Mohu se domnívat, že nejspíš se jedná o diabetes 2. typu. V tomto případě by krátké vynechání inzulínu nemělo příliš vadit, protože většina pacientů si stále tvoří také svůj vlastní inzulín. Ale to jen odvozuji, váš případ nemohu znát.
Obecně bych postupoval tak, že byste si dala normální dávky inzulínu den před operací, včetně případně dlouze působícího inzulínu večer, pokud si jej normálně podáváte.
Jde-li o krátký výkon (1-2 hod.), mohla byste ranní inzulín vynechat a pokračovat až po výkonu. Pokud očekáváte delší dobu, kdy nebudete moci jíst, aplikoval bych ranní dávku dlouze působícího inzulínu (pokud jej užíváte) sníženou o 30% a k tomu žádný rychle působící inzulín.
Samozřejmě je dobré si měřit glykémie a upozornit na váš diabetes lékaře. Podrobněji vám poradit nemohu, protože nemám k tomu dost informací.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Cukrovka... křeče v nohou
(12.04.2026)
Dotaz
Po léku silné křeče,nemohu se postavit na nohu, silné bolesti pod kolenem, zřejmě poškozený sval nebo nějaký úpon,co mám dělat?věk: 75 let výška: 168 cm váha: 80 kgDetail dotazuOdpověď
Milá Boženo, křeče jsou dost častým problémem u starších osob s diabetem i bez diabetu a mají mnoho příčin. Většinou se ale nejedná o křeče způsobené nějakým lékem a rozhodně ne lékem, který se používá na léčbu diabetu. Křeče mnou vznikat např. při nízké hladině vápníku či hořčíku, někdy i draslíku. K tomu může docházet např. při používání diuretik (léku, podporujících tvorbu moči), ale rozhodně to není po jedné tabletě, nebo po jedné či dvou dávkách. Velmi pravděpodobně tedy vaše křeče nejsou způsobené podáváním nějakého léku.
Na prvním místě je třeba vyloučit možnost žilní trombózy (srážení krve), což bývá bolestivé, noha bývá oteklá a možné jsou i křeče. Tato situace může být nebezpečná a proto je nutné se nechat vyšetřit lékařem.
Dále může jít o důsledek nějakého poranění nebo krvácení do uvedeného místa, např. i po malém poranění. To už je méně nebezpečné, ale je také nutné to vyloučit.
Při déle trvajícím diabetu mohou být křeče způsobeny diabetickou polyneuropatií – zde nejlépe působí preventivní cvičení – natahování a povolování svalů, chůze. Je také dobré nechat si vyšetřit hladinu sodíku, draslíku, hořčíku a vápníku. Podrobněji vám poradit nemohu, protože své obtíže líčíte opravdu velmi stručně.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
Cukrovka a technologie
125 dotazů
-
CGM bez nutnosti spárování s mobilním telefonem
(20.04.2026)
Dotaz
Hezký den, rád bych se zeptal, zda je na českém trhu dostupné nějaké zařízení pro CGM, které může uživatel používat i bez chytrého mobilního telefonu. Sám jsem bohužel nic takového nenašel. Můžete prosím doporučit nějaké řešení, pokud je k dispozici? Předem děkuji.Detail dotazuOdpověď
Dobrý den,
ano – řešení bez chytrého telefonu existuje a na českém trhu je dostupné. Jen je potřeba vědět, že většina moderních CGM systémů je dnes primárně navržena pro mobil, ale alternativou bývá tzv. samostatná čtečka (receiver).
Jaká řešení jsou dostupná bez mobilu
1) FreeStyle Libre (Abbott)
- systém FreeStyle Libre 2 má vlastní čtečku (reader)
- funguje zcela bez mobilního telefonu
- měření probíhá přiložením čtečky k senzoru (tzv. „scan“)
- čtečka zobrazí aktuální hodnotu, trend i historii
👉 Jedná se o tzv. FGM (flash monitoring) – není plně automatické, ale v praxi velmi často používané řešení bez telefonu.
2) Dexcom (např. G6 / G7)
- systém Dexcom G7 umožňuje použití samostatného přijímače (receiveru)
- data se zobrazují v reálném čase bez nutnosti mobilu
- má výhodu automatického přenosu a alarmů
👉 Jedná se o plnohodnotné CGM bez nutnosti skenování.
3) Medtrum TouchCare Nano / Glunovo
- systém Medtrum TouchCare Nano CGM (označovaný také jako Glunovo) je dostupný i v ČR
- senzor měří glykémii kontinuálně a odesílá data automaticky (bez skenování)
- standardně je určen pro zobrazení v mobilní aplikaci
👉 Důležité ale je:
- systém Medtrum může být součástí širšího řešení s tzv. PDM (datamanagerem / ovladačem), který slouží jako náhradní zobrazovací zařízení
- u některých konfigurací tedy lze fungovat i bez telefonu, ale není to tak „přímočaré“ jako u Dexcomu (receiver) nebo Libre (čtečka)
- v praxi se často používá spíše s mobilem, případně v kombinaci s pumpou
Co je důležité vědět
- CGM vždy potřebuje nějaké zobrazovací zařízení (mobil, čtečka, receiver nebo PDM)
- mobil je dnes nejčastější, ale není podmínkou
- rozdíly mezi systémy:
- Libre → jednoduché, levnější, ale nutnost skenování
- Dexcom → plnohodnotné CGM s receiverem
- Medtrum → moderní CGM, ale více orientované na mobil / integrovaný systém
Praktické doporučení
- pokud je cílem co nejjednodušší řešení bez telefonu, nejčastěji se volí Libre s čtečkou
- pokud je důležitý automatický přenos a alarmy bez mobilu, vhodnější je Dexcom s receiverem
- Medtrum je zajímavá alternativa, ale bez mobilu spíše v rámci komplexního systému (např. s PDM)
Shrnutí
Ano, CGM bez chytrého telefonu je možné:
- FreeStyle Libre 2 → čtečka (nutnost skenování)
- Dexcom G7 → receiver (plnohodnotné CGM)
- Medtrum TouchCare Nano → možné i bez mobilu, ale spíše jako součást širšího systému
👉 Telefon tedy není nutný, ale u některých systémů (zejména Medtrum) je jeho použití výrazně praktičtější.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Glukometr - rozdílné výsledky různých značek
(22.03.2026)
Dotaz
Dobrý den, dostala jsem glukometr který byl podle všeho již použity od lékařky vyzvedla jsem v lékárně měřicí pásky. A při prvním měřením 0,5 hod. po jídle mi naměřil hodnotu 13,5 a tak jsem si naměřila znovu s glukometru který mám již doma delší dobu a tam jí byla naměřená hodnota 7,6 Pro jistotu jsem si naměřila ještě z dalšího glukometru a tam se mi ukázalo naměřená hodnota 7,5. Nevím tedy jestli glukometr, který jsem dostala od lékařky neměří špatně.věk: 56 let výška: 154 cm váha: 74 kgDetail dotazuOdpověď
Dobrý den,
rozdíl mezi naměřenými hodnotami je ve Vašem případě opravdu výrazný a je správné, že jste si měření ověřila i jinými glukometry. Hodnoty kolem 7,5 mmol/l jsou vzájemně konzistentní, zatímco hodnota 13,5 mmol/l z jednoho přístroje je výrazně odlišná a pravděpodobně neodpovídá skutečnosti.
Příčin může být několik:
- použitý glukometr může být vadný nebo nesprávně kalibrovaný,
- testovací proužky nemusí odpovídat danému přístroji, mohou být prošlé nebo špatně skladované,
- mohlo dojít k technické chybě při měření (např. znečištěné ruce, nedostatečný vzorek krve apod.).
Je také důležité vědět, že běžné glukometry mají určitou toleranci měření, ale rozdíl téměř 6 mmol/l už je nad rámec běžné odchylky.
Doporučuji:
- ověřit, zda používáte správné proužky určené pro konkrétní typ glukometru,
- zkontrolovat jejich expiraci a způsob skladování,
- provést kontrolní měření (ideálně nalačno) na jednom spolehlivém přístroji,
- případně vzít glukometr k lékaři nebo do lékárny, kde lze jeho přesnost porovnat s laboratorním měřením nebo kontrolním roztokem.
S pozdravem
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Nárok na senzor po operaci.
(16.02.2026)
Dotaz
Dobrý den. Chci se zeptat zda mám nárok na senzor. Jsem po operaci při které mne byla odebrána ledvina, slezina a část slinivky. Cukrovka u mne byla zjištěna asi po půl roce po operaci. Po dvou letech léčení jsem přešel z inzulinu na prášky. Děkujivěk: 77 let výška: 172 cm váha: 79 kgDetail dotazuOdpověď
Milý Petře, hrazení glukózových senzorů je mimo okruh diabetiků 1. typu značně omezené, ale je to možné. Jedná se především o osoby, které si stejně jako při diabetu 1. typu podávají inzulín ve 3-4 denních dávkách (anebo pumpou) a regulují si dávky inzulínu podle naměřených hodnot. Navíc mohou mít opakované hypoglykémie, které bez senzoru těžko zvládají. Neznám detaily vaší léčby, ale spíše si myslím, že to není ten případ. Ale můžete se poradit se svým lékařem. Často je také podmínkou doklad vašich záznamů, že si pravidelně alespoň 4x denně měříte glykémie pomocí glukometru a upravujete si podle toho dávky.
Vy navíc nyní ani inzulín neužíváte, takže jeho dávky nepotřebujete během dne upravovat. Senzor by sice i pro vás mohl být dobrá věc, ale bezprostředně jen nepotřebujete. Glykémie vám od hodiny k hodině pravděpodobně výrazně nekolísají a dostatečnou informaci vám dá měření pomocí glukometru. V takovém případě může mít senzor pro pacienta hodnotu zejména „edukační“, aby držel správně dietu, ale za této situace pojišťovna senzory nehradí.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
glukometr
(07.02.2026)
Dotaz
Jsem už čtyři roky s cukrovkou, tudíž i s glikemestrem.Merim podle glikemie jak se pohybují.Nevedel jsem že se musí testovat,za jak dlouho mohu mít novívěk: 58 let výška: 179 cm váha: 108 kgDetail dotazuOdpověď
Dobrý den,
glukometry jsou dnes většinou bez nutnosti kalibrace, jsou nastavené již z výroby, aby měřily správně.
Teoreticky je možnost předpisu glukometru 1x za 6 let, ale pozor každý diabetik NEmusí mít nárok na předpis glukometru na úhradu pojišťovnou. Toto je potřeba probrat s Vaším diabetologemm nebo praktickým lékařem - podle toho, u koho jste sledován. Jinak glukometr je možno i zakoupit na vlastní úhradu v lékárně nebo zdravotnických potřebách. Ceny se pohybují někde kolem 400 až 600Kč.(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
-
sensor Dexcom a nalepovaci pumpa
(04.02.2026)
Dotaz
Dobry den, lze pouzit sensor Dexcom s nekterou nalepovaci pumpou? Pokud ne, lze to s timto sensorem pres nejakou smycku? Dekuji za nazor a infověk: 47 let výška: 172 cm váha: 80 kgDetail dotazuOdpověď
Dobrý den,
se senzory Dexcom G6 a G7 je běžně propojena do hybridního systému pumpa t:slimX2 (Tandem).
Se senzory Dexcom G6 lze zatím propojit i hybridní systém CamAPS (ten využívá pumpu YpsoPump). Ovládání tohoto systému vyžaduje kompatibilní telefon, protože ovládací program pro smyčku je v telefonu.
V ČR je nyní dostupná jen nalepovací pumpa TouchCare Nano, ta má oficiálně propojení jen se specifickými senzory od stejné firmy (Nano TouchCare CGM).
Je možné, že lze propojit pumpu TouchCare Nano s Dexcomy přes neoficiální systém AndroidAPS. Nedokáži říct jistě. Ale jedná se o neschválený neoficiální systém a cokoliv s ním pacient provádí, tak dělá na své riziko a někdy ztrácí při poškození i běžně platné záruky (např. 4 roky na inzulinovou pumpu). Někteří pacienti tento systém velmi dobře využívají, ale rozhodně doporučuji opatrnost.(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
Cukrovka a doplňky stravy
143 dotazů
-
Eliquis x doplňky
(11.03.2026)
Dotaz
Dobrý den, chtěla jsem se zeptat...beru, kvůli opakovaným trombózám (mám leidenskou mutaci) eliquis 2,5mg 2x denně po 12 hodinách. Zároveň mám vyšší cholesterol a prediabetes, na kolik si ubližuji, když si dám 1x denně šálek zeleného čaje nebo čaj z dřišťálu (necelých 5g do 250ml), snažím se stravovat pestře, nepiji alkohol ani kávu.věk: 49 let výška: 174 cm váha: 96 kgDetail dotazuOdpověď
Vážená paní Blanko, přeji dobrý den,
děkuji za Váš dotaz. Při užívání Eliquisu (apixaban) je vždy vhodné být opatrný u různých doplňků stravy a bylinných čajů, protože některé z nich mohou ovlivňovat srážlivost krve nebo metabolismus léku. Zelený čaj v běžném množství, tedy přibližně jeden šálek denně, je obecně považován za bezpečný a nepředstavuje významné riziko ve vztahu k Eliquisu. Obsahuje sice látky, které mohou mírně ovlivňovat srážlivost, ale při tomto množství se klinicky významný efekt nepředpokládá. Není však vhodné přípravek Eliquis přímo zapíjet zeleným čajem, protože by mohlo dojít k částečnému zablokování odbourávání přípravku Eliquis ve střevě
U čaje z dřišťálu je situace méně jednoznačná. Dřišťál obsahuje berberin, který může ovlivňovat metabolismus některých léků v játrech (enzymový systém CYP) a také transportní mechanismy (např. P-glykoprotein). Teoreticky tak může dojít ke změně hladiny Eliquisu v krvi, a tím buď ke zvýšení rizika krvácení, nebo naopak ke snížení účinnosti léčby. Přímých klinických dat sice není mnoho, ale opatrnost je zde na místě.
Z tohoto pohledu bych:
- zelený čaj v uvedeném množství, pokud se jím Eliquis přímo nezapijí, považoval za bezpečný
- u dřišťálu bych spíše jeho pravidelné užívání nedoporučoval, hlavním důvodem je skutečnost, že Eliquis užíváte 2krát denně (ráno a večer) a čaj z dřišťálu by jste musela užívat v poledne, proto, aby se jeho vliv na Eliquis neprojevil
Velmi pozitivně hodnotím Váš celkový přístup – pestrou stravu, omezení alkoholu a snahu řešit rizikové faktory, jako je zvýšený cholesterol a prediabetes. To má pro Vaše zdraví zásadní význam. Pokud byste chtěla využívat bylinné přípravky cíleně (např. na metabolismus), je vhodné to vždy předem konzultovat s lékařem nebo zde v poradně, aby nedošlo k nežádoucím interakcím s antikoagulační léčbou.
S přátelským pozdravem
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
Glucea doplněk stravy
(20.02.2026)
Dotaz
Glucea a léky, Gliclazide,Metformin, Pioglitazon Avtavis možnost uživani?věk: 71 let výška: 177 cm váha: 110 kgDetail dotazuOdpověď
Vážený pane Jiří, přeji dobrý den,
děkuji za dotaz. Glucea je doplněk stravy s obsahem morušovníku, gymnémy, zinku, chromu a L-argininu. Glucea není lék na diabetes, ale doplněk stravy. Její účinek na glykémii může být mírný a individuální, nelze jej srovnávat se standardními léky - antidiabetiky. Sama o sobě nemůže nahrazovat léčbu diabetu 2. typu.
Teoreticky je možné tento doplněk užívat současně s metforminem, gliklazidem i pioglitazonem, ale je třeba opatrnosti, zejména pokud pacient užívá gliklazid (derivát sulfonylurey), protože při kombinaci s jakýmkoli přípravkem, který může snižovat glykémii, může vzrůst riziko hypoglykémie. V takovém případě je vhodné častější sledování hladin cukru v krvi.
Máte BMI přibližně 35, a proto je u Vás klíčová komplexní léčba diabetu 2. typu se zaměřením nejen na kompenzaci glykémie, ale i na snížení kardiovaskulárního rizika a redukci hmotnosti. O případné úpravě terapie, vysazení či přidání léků by však vždy měla rozhodnout ošetřující diabetoložka nebo diabetolog, kteří znají kompletní anamnézu, aktuální hodnoty HbA1c, funkci ledvin a další rizikové faktory.
Doporučuji proto jakékoli změny léčby nebo zařazení doplňků stravy předem konzultovat s ošetřujícím specialistou. Ten může bezpečně posoudit vhodnost kombinace i případnou potřebu úpravy dávkování.
S přátelským pozdravem
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
Zvýšený LDL cholesterol a diabetes 2. typu
(10.02.2026)
Dotaz
Dobrý den. Jsem diabetik II. Typu a mám LDT 3,3. Jde snížit cholesterol jinak než léky ? Děkuji za odpověďvěk: 43 let výška: 155 cm váha: 60 kgDetail dotazuOdpověď
Hodnota „LDT 3,3“ pravděpodobně označuje LDL-cholesterol 3,3 mmol/l (jde o častou záměnu zkratky LDL). LDL-cholesterol je hlavní aterogenní frakce krevních lipidů a jeho hodnocení je u pacientů s diabetem mellitem 2. typu klíčové.
Osoby s diabetem 2. typu jsou považovány minimálně za pacienty s vysokým kardiovaskulárním rizikem, a proto pro ně platí přísnější cílové hodnoty LDL-cholesterolu než pro běžnou populaci, kde je fyziologické rozmezí 1,2 - 3,0 mmol/l. Obecně je cílem dosažení LDL-cholesterolu pod 2,6 mmol/l, u diabetiků s dalšími rizikovými faktory (např. hypertenze, obezita, kouření, dlouhé trvání diabetu nebo orgánové postižení) pak pod 1,8 mmol/l. Hodnota LDL 3,3 mmol/l je tedy u diabetika považována za zvýšenou.
Snížení cholesterolu bez použití léků je možné pomocí režimových opatření, zejména úpravou stravy, zvýšením pohybové aktivity a redukcí tělesné hmotnosti. Tato opatření mohou vést ke snížení LDL-cholesterolu přibližně o 10–20 %, což v absolutních hodnotách obvykle odpovídá poklesu o 0,3–0,6 mmol/l. U části pacientů to však k dosažení cílových hodnot nestačí.
Z přírodních zdrojů má nejlépe doložený účinek rozpustná vláknina (ovesné vločky, luštěniny, psyllium), která snižuje vstřebávání cholesterolu ve střevě. Příznivý vliv mají také rostlinné steroly a stanoly, dále nenasycené mastné kyseliny obsažené v kvalitních rostlinných olejích, ořeších a semenech.
Z přírodních doplňků je dále popisován mírný efekt u česneku, artyčoku a berberinu. Červená fermentovaná rýže obsahuje látky (monakolin K) se statinovým mechanismem účinku a její užívání by mělo být vždy konzultováno s lékařem. Nejčastěji se v lékárnách setkáte s přípravky Arterin cholesterol (extrakty bergamotu, artyčoku a rostlinné steroly včetně vitaminu C) a ArmoLIPID PLUS (Jedna tableta obsahuje suchý extrakt Berberis aristata 588 mg, což odpovídá Berberin chloridu 500 mg, fermentovanou červenou kvasnou rýži 200 mg, což odpovídá monakolinu K 3 mg, polikosanol 10 mg, kyselinu listovou 0,2 mg, koenzym Q 10 2,0 mg a astaxantin 0,5 mg).
Tyto postupy mají význam zejména jako doplněk zdravého životního stylu. U diabetiků s vyšším kardiovaskulárním rizikem však často nepostačují k dosažení cílových hodnot LDL-cholesterolu a nenahrazují doporučenou farmakoterapii.
Z tohoto důvodu jsou u diabetiků velmi často doporučovány hypolipidemické léky (zejména statiny), a to i při relativně mírném zvýšení LDL-cholesterolu. Cílem léčby není pouze úprava laboratorních hodnot, ale především snížení rizika závažných kardiovaskulárních komplikací, jako je infarkt myokardu nebo cévní mozková příhoda.
Další odkazy k prostudování:
https://www.cukrovka.cz/poradna/leky-na-snizeni-cholesterolu-a-triglyceridu-u-dm-1.-typu
https://www.cukrovka.cz/poradna/dotaz/hladina-cukru-a-cholesterolu
https://www.cukrovka.cz/poradna/cervena-ryze-a-atoris
https://www.cukrovka.cz/poradna/test-rostliny-berberis-vulgaris-dristal-obecny
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Kreatin a cukrovka I.typu
(28.01.2026)
Dotaz
Mohu brat jako doplněk stravy při cvičení kreatin pokud mam DM I.typu a aplikuji inzulin? Cca 10-15 jednotek 3xdenně před jidlem a 20jednotek na 24hodvěk: 47 let výška: 180 cm váha: 98 kgDetail dotazuOdpověď
Vážený pane Davide, přeji dobrý den,
ano, kreatin je obecně považován za relativně bezpečný doplněk stravy i u pacientů s diabetem 1. typu, kteří jsou léčeni inzulinem, pokud jsou dodržena určitá pravidla. Kreatin sám o sobě neovlivňuje přímo hladinu krevního cukru ani účinek inzulinu, nicméně při jeho užívání může docházet ke zvýšení tělesné hmotnosti a zadržování vody ve svalech, což může nepřímo ovlivnit citlivost na inzulin a potřebu jeho dávkování. Při pravidelném cvičení je proto vhodné pečlivě sledovat glykémie, zejména v období zahájení suplementace, a případně upravit dávky inzulinu. Důležité je také dbát na dostatečný pitný režim a neužívat kreatin při známkách zhoršené funkce ledvin, protože jak diabetes, tak kreatin mohou ledviny zatěžovat. Pokud máte dlouhodobě dobré kompenzace diabetu a normální laboratorní hodnoty funkce ledvin, lze kreatin v obvyklých doporučených dávkách užívat, ideálně po předchozí konzultaci s ošetřujícím lékařem či diabetologem a za pravidelného sledování zdravotního stavu.
S přátelským pozdravem
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
Možno prejsť z liečby inzulínom pri cukrovke 2 na prírodný liek Insuvel ?
(24.01.2026)
Dotaz
Inzulín má veľa nežiadúcich účinkov. Lekári s prírodnou vedou neodporúčajú túto liečbu . Môžem prejsť na Insuvel ?věk: 85 let výška: 164 cm váha: 70 kgDetail dotazuOdpověď
Dobrý den
preparát Insuvel je potravinový doplněk. Nejedná se o inzulín. Byl vyvinut jako možný pomocný preparát pro případy: inzulínové rezistence, metabolického syndromu, prediabetických stavů a pro osoby, které z různých důvodů usilují o stabilizaci hladiny cukru. Jako podpůrný prostředek je možné jej zařadit spolu s vyváženou stravou a mírnou fyzickou aktivitou. Potravinové doplňky mohou v některých případech pomoci se stabilizací krevního cukru, ale nelze na ně spoléhat.
V žádném případě nemůže nahradit léky, která prošly klinickými testy a prokazatelně snižují hladinu krevního cukru. A to jak tablety, tak inzulín.
Léčba inzulínem patří do rukou specialisty, pokud je doporučena léčba inzulínem, obvykle se nahradit nedá jiným preparátem. Lékař posuzuje řadu parametrů (stav funkce jednotlivých orgánů, laboratorní výsledky, přidružené nemoci, užívané léky) Rozhodnutí o tom, zda je léčba inzulínem vhodná, či lze nahradit jiným preparátem určitě konzultujte se svým lékařem.
S pozdravem
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
Cukrovka a pohyb
23 dotazů
-
Zvýšený cukr po tréninku závodního plavání
(06.05.2025)
Dotaz
Dobrý den, naše 13 letá dcera má vždy zvýšený cukr po tréninku plavání, oběd má ve 13:30 přibližně 40 -50 g uhlohydrátů, žádný insulin, doba tréninku 60 až 90 minut, závodní plavání, cukr po tréninku 4 až 7 pravidelně, 20 minut později cukr 13 a stoupající tendence, dáváme insulin a vše se relativně rychle upraví, co může zapříčinit tak rychlé zvýšení, adrenalin, játra, stresový hormon, resistence nebo chybějící insulin k obědu? Pokud aplikujeme pouze 25% obvyklé inzulínové dávky s obědem během plavání jde rychle dolu a má časté delší přestávky. Prosím o radu. Děkuji RVvěk: 14 let výška: 162 cm váha: 50 kgDetail dotazuOdpověď
Milá Karolíno, správné dávkování inzulínu a jídla při náročnějším sportu je nutné vždy individuálně vyladit a znát více podrobností.
Dcera asi dostává také dlouze působící inzulín, nebo používá inzulínovou pumpu. Zcela bez inzulínu být nemůže ani na poměrně krátkou dobu, a tak předpokládám, že během plavání na ni působí inzulín, který v těle přetrvává od poslední aplikace. Prevence hypoglykémie je pro ni asi zásadní, a proto před sportem požije těch 40 až 50 g sacharidů. Během fyzické zátěže jí glykémie nestoupá vlivem spalování sacharidů ve svalech a také vlivem působení přetrvávajícího inzulínu. Po cvičení ale již asi uplynula příliš dlouhá doba od poslední aplikace inzulínu a v těle není dostatečná zásoba v podkoží. To se může projevit vzestupem glykémie.
Je proto nutné po cvičení co nejdříve znát glykémii a co nejdříve obnovit podávání inzulínu, případně s použitím mírné „nárazové“ dávky, která jeho určitý deficit vyrovná.
Je to ale jen můj názor. Možností je více. Asi je správné, že inzulín na krátkou dobu vynecháte, ale pak je nutné co nejdříve jej znovu podat.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Úprava dávky inzulinu před posilováním a po
(19.04.2025)
Dotaz
Dobrý Den Cely život sportuji od svých 8 let dělám bojové sporty a od svých 14 k tomu i cvičím před 3 roky mi diagnostikovali DM2 Dlouho Jsem nepotřeboval inzulin a kompenzoval Jsem to jen tvrdými tréninky a přísnou dietou po 3 letech mi byl naordinovan inzulín a neumím vůbec s tím pracovat úplně mi to rozhodlo tělo režim tréninky a nevím co s tím necítím se vůbec dobře rozhodlo mi to i glykemie po ránu. Poradili byste mi jak to dělat s inzulinem před a po tréninku? Beru 3xdenně 4jednotky fiasp Při tréninku když zvednu něco těžkého mi to vyletí třeba na 12,13,14 a po 20 30min to zase docela rychle padá vůbec si s tím nevím rady. Byl bych vděčný za jakoukoliv radu a pomoc. Obecne se doporučuje snížit dávky inzulínu o 25-50% před a po tréninku jen ze to mam obavy ze to buď vyletí a nebo když si dam 4 jednoty ze to bude rychle klesat. Je pro mě strašně těžké uzpůsobit tomu jídlo protože tréninky jsou fakt těžký a když si uberu dávku nevím kolik jídla si mám dát. Mockrát děkuji a hezký Den, Ragnarvěk: 29 let výška: 185 cm váha: 69 kgDetail dotazuOdpověď
Milý Ragnare,
předpokládám, že ve vašem případě se jedná o diabetes 1. a nikoliv 2. typu jak píšete, neboť diabetes 2. typu je u takto mladých osob poměrně vzácný, většinou nevyžaduje léčbu inzulínem a navíc bývá u takto mladých osob provázen obezitou, což zjevně váš případ není.
Předpokládám, že užíváte 4 dávky inzulínu, nebo možná máte inzulínovou pumpu. Dost možná užíváte kontinuální senzor hladiny glukózy v podkoží, který vám stále ukazuje změny glykémií a vydává varovná znamení při nebezpečném poklesu či vzestupu. To všechno se pro sportování velmi hodí, jen možná s určitým omezením zrovna pro kontaktní sporty, jako je (asi) bojové umění. Tam se lidé o sebe různě otírají a mlátí a muže dojít k odpadnutí senzoru. Ať to již máte či nikoliv, silně to všem doporučuji, neboť to zlepšuje vyrovnání diabetu a pomáhá to předcházet vzniku pozdních komplikací.
Intenzifikovaná léčba inzulínem však vyžaduje podrobné zacvičení a je nemožné to zde v několika větách zvládnout. Existují také praktická doporučení, jak nakládat s inzulínovou léčbou při aktivním sportu. Základní informace vám ve stručnosti posílám v odkazu ze stránek Centra diabetologie IKEM. Najde je v příloze, ale i další užitečná poučení najdete na stránkách www.ikem.cz pod Centrem diabetologie a edukačními materiály (https://www.ikem.cz/cs/fyzicka-aktivita/a-3903/). Tento návod je velmi praktický a užitečný. Po jeho nastudování byste pak mohl další podrobnosti probrat se svým lékařem.
Před delším sportem bývá vhodné dávku inzulínu snížit. Někdy se stává, že po zahájení intenzivního sportu glykémie přechodně stoupne, a to vlivem stresu. Vy jste ale trénovaný a zvyklý, takže si myslím, že to nebude váš případ. Spíše mě napadá, že si snížíte dávku inzulínu a k tomu se preventivně najíte, a proto vám glykémie nejprve stoupne. Důležité je především předejít hypoglykémii, a proto bych přechodné a mírné zvýšení tolik neprožíval. V průběhu cvičení to určitě klesne.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Diabetes 2. typu a sport
(10.04.2025)
Dotaz
Dobrý den, jak mám po intenzivním a delšíím sportovním výkonu (např. MTB 3 hodiny) zajistit doplnění glykogenu v těle? Bez diabetu se doporučuje mix bílkoviny a "rychlé cukry". Jak je to v případě diabetiků (kompenzovaných Metforminem a Forxigou) Děkuji Petrvěk: 61 let výška: 178 cm váha: 85 kgDetail dotazuOdpověď
Milý Petře, píšete, že máte diabetes 2. typu a jste léčen tabletami, které sice snižují zvýšenou glykémii, ale zpravidla nepůsobí hypoglykémii.
Při intenzivním a dlouhém sportování že zejména náročné správně upravit podávání inzulínu, protože často hrozí hypoglykémie. Vy ale asi inzulín neužíváte.
Vy máte hmotnost celkem přiměřenou nebo jen lehce zvýšenou. Nicméně, pokud by vám sport přispěl k hubnutí, tak by to příliš nevadilo. Proto bych se nesnažil cpát do sebe zbytečné kalorie, které sice možná trochu pomohou zvýšit výkon, ale nebude to příliš zdravé.
Za nejlepší bych považoval dát si normální svačinu, a to dříve, než dojde k vašemu „vyčerpání“. Podle hodnoty glykémie bych volil množství sacharidů v této svačině, někdy by to mohly být i nějaké sušenky nebo něco podobného, protože na kole to řada lidí „vyjezdí“. Během 3hodinové jízdy by takové svačiny mohly být i 2. Je to celkem přirozené a nebylo by nutné si složitě připravovat nějaké speciální nápoje.
Osoby, které si podávají inzulín, jeho dávku před intenzivním sportem snižují a buď si také volí ty malé svačiny, nebo upíjejí sladký nápoj, např. džus nebo jiný sladký nápoj, aby neměly hypoglykémii. Jíž na hranu, jako to dělají závodníci, bych vám při vašem věku a diabetu 2. typu nedoporučoval. Cílem je udržovat se fit a ne se „zničit“. Hlavně je dobré cvičit pravidelně a často.
V principu je možné stejně jako zdraví lidé si brát ty energetické a iontová nápoje. Jen by člověk měl znát svoje glykémie a nevypít toho mnoho při zvýšené glykémii. Záleží na gustu, zda se chcete cítit jako vrcholový sportovec. Já bych to bral spíš víc sportovně a připustil si, že nemusím jít do krajností.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Po sportovni aktivite mam vysokou glikěii i o cca 4 jednoky
(22.10.2024)
Dotaz
Jsem diabetik 2.typu, 73 let. Pri sportovni zatezi jizde na kole cca 3-4x tydne, s vetsim prevysenim terenu cca 1,5 hod mi stoupne glykemie i o cca 3 jednotky, mimo to provozuji denne cca 10 km svizne chuze i casto jeste po jizde na kole. Jsem zvykla na pravidelny pohyb celorocne tj. kolo chuze lyze. Mam vyssi ranni glykemie, denni hodnoty po jidle cca 8-9. Po jizde na kole jsem mela i 12,4, coz me hodne prekvapilo. Pry to nemam resit, ale myslim, zemi to zhorsuje vysledky dlouheho cukru. Jak na to? Dekuji Stanislavavěk: 72 let výška: 162 cm váha: 69 kgDetail dotazuOdpověď
Milá Stanislavo,
pohyb obecně zlepšuje průběh diabetu 2. typu. Vede k lepší účinnosti inzulínu, ale zlepšuje i stav kardiovaskulárního ústrojí. Tento efekt má zejména pohyb vytrvalejší, tady takový, jaký provádíte vy. Proto vám jej nadále doporučuji.
Někdy u osob, které jsou málo trénované a cvičí jen krátkodobě a nárazově skutečně může glykémie stoupat jako projev určitého stresu, který pro ně cvičení představuje. Vy ale jste "sportovkyně", a tak bych to u vás neočekával.
Pochopitelně velmi záleží na tom, zda před fyzickou zátěží jíte sacharidy a kolik jich jíte. Je také možné, že vám prostě chybí dostatek inzulínu. Tomu trochu nasvědčuje fakt, že nemáte nadváhu. I v tomto případě cvičení pomáhá, ale pokud je inzulínu opravdu málo, cvičením ani tabletami jej nenahradíte. To by ale musel posoudit váš diabetolog - nevím, jaké léky užíváte a jak se stravujete. Možná by pro vás byla vhodná malá dávka inzulínu, zatím 1x denně. To ale na dálku posoudit nemohu.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Test fyzicke aktivity a vliv na glykemii
(17.04.2024)
Dotaz
Dobry den, jsem celozivotne nemocny s diabetem a po normalnim jidle mivam vzdy glukozu pres 10 mmol/l. Nyni jsem udelal test po komzumaci celozrne tycinky muesli hmotnost 60kg a potom jsem sel pesky domu rychlou chuzi cca 4km/hod celkem 60 minut. Nic jineho jsem nejedl od rana. Bylo 15h pri konzumaci te muesli tycinky. Glykemii jsem meril v 16h, tedy hodinu po konzumaci, a bylo namereno 6.5mmol/l. Je to normalni hodnota nebo ne ? Dekauji s pozdramvěk: 46 let váha: 80 kgDetail dotazuOdpověď
Dobrý den,
glykémie 6,5 mmol/l může být v této situaci úplně normální. Záleží i na tom kolik jste měl glykémii před tyčinkou. Tyčinka může dle své velikosti a složení mezi 20-40 g sacharidů. Běžný oběd klidně kolem 50-80g sacharidů - podle toho, jaké množství a co jíte.
Běžně při anaerobní aktivitě (kam u většinou chůze spadá) glykémie (hladiny glukózy v krvi) klesá. Při chůzi se tedy mohla část cukru, který jste snědl spálit. Hladina glykémie 6,5 mmol/l může tedy být úplně normální. Rozhodně se nejedná ani o hypoglykémii (nízkou hladinu cukru v krvi) ani o hyperglykémii (vysokou hladinu cukru v krvi).
Poznámka redakce:
omlouváme se za opožděnou reakci
(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
Cukrovka a životospráva
221 dotazů
-
Cukrovka, inzulin, alkohol, stále vyšší glykémie
(15.04.2026)
Dotaz
Před 14dny byla u mě zjištěna cukrovka. Píchám si inzulín 3x denně. Cukr pořád kolem 14. Po vypití třech piv je cukr v normě. Jak je to možné?? Děkuji za odpověď.věk: 62 let výška: 178 cm váha: 85 kgDetail dotazuOdpověď
Dobrý den, pane Jaroslave,
vámi popsaný jev skutečně není neobvyklý, ale je potřeba k němu přistupovat velmi opatrně.
Alkohol (včetně piva) totiž ovlivňuje metabolismus v játrech. Játra mají za normálních okolností důležitou roli v udržování hladiny cukru v krvi – mimo jiné uvolňují glukózu do krve. Když ale vypijete alkohol, játra se přednostně věnují jeho odbourávání a tuto „výrobu“ glukózy dočasně omezí. Výsledkem je pokles glykémie.
Proto u vás po pivu dochází k normalizaci hladiny cukru. Nejde však o léčebný efekt, ale o vedlejší důsledek působení alkoholu.
Je důležité zdůraznit, že tento efekt může být nebezpečný – zejména při léčbě inzulinem. Alkohol může vést i k opožděnému poklesu glykémie (hypoglykémii), a to i několik hodin po požití, například v noci. Navíc může tlumit varovné příznaky hypoglykémie, takže ji člověk nemusí včas rozpoznat.
Současně to, že máte opakovaně glykémii kolem 14 mmol/l, ukazuje na to, že vaše léčba zatím není optimálně nastavena. V prvních týdnech po zjištění diabetu je to poměrně časté a je potřeba postupně upravit dávky inzulinu ve spolupráci s diabetologem.
Doporučuji proto:
- nepoužívat alkohol jako prostředek ke snižování glykémie,
- co nejdříve konzultovat vaše hodnoty s ošetřujícím lékařem (úprava dávek inzulinu),
- sledovat glykémie častěji, zejména pokud alkohol konzumujete.
V případě nejistoty je vždy bezpečnější se alkoholu vyhnout, dokud nebude léčba stabilizována.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
jídelníček
(15.04.2026)
Dotaz
Dobrý den. Ja i manzel mame nasledujici hodnoty. Na lačno 6 resp.ha 6.2 a glyk.krivka po dvounhodinach 4.8 resp.ja 5.4. byla nám doporučená dieta. Můžete nam sestavit jídelníček? Dekuji Gabrielavěk: 58 let výška: 175 cm váha: 82 kgDetail dotazuOdpověď
Milá Gabrielo,
u vámi uvedených hodnot jde pravděpodobně o lehce zvýšenou glykémii nalačno (prediabetes), zatímco po zátěži máte hodnoty velmi dobré. V takové situaci má úprava stravy a hmotnosti zásadní smysl – často dokáže vývoj zcela zvrátit.
Při Vaší výšce a hmotnosti (BMI ~26–27) by pro Vás bylo vhodné zhubnout zhruba 5–7 kg, ale bez drastických diet. Základem je pravidelná, vyvážená strava s omezením rychlých cukrů.
Moje základní doporučení:
jíst 3 hlavní jídla denně (případně malá svačina),
omezit sladké, bílé pečivo, slazené nápoje,
preferovat celozrnné výrobky, zeleninu, luštěniny,
dostatek bílkovin (ryby, drůbež, mléčné výrobky, vejce),
zdravé tuky (olivový olej, ořechy),
večer spíše lehčí jídlo, méně sacharidů.
Ukázka jednoduchého denního jídelníčku:
Snídaně: bílý jogurt + hrst ořechů + trochu ovoce / nebo celozrnný chléb se sýrem a zeleninou
Oběd: kuřecí nebo ryba, velká porce zeleniny, menší příloha (brambory / rýže / celozrnné těstoviny)
Večeře: salát se sýrem, vejcem nebo tuňákem / nebo zelenina + libové maso
Svačina (dle hladu): kefír, tvaroh nebo malé množství ovoce
K tomu je velmi důležitý pravidelný pohyb (rychlá chůze alespoň 30 minut denně, raději déle, a to denně).
Nejde o nic dramatického, ale o varovný signál. Při rozumné dietě a pohybu se hodnoty často vrátí do normy bez potřeby léků. Pokud chcete, můžete se podívat na naše jídelníčky, např. zde:
https://www.cukrovka.cz/dietni-jidelnicek
Volil bych pro vás 175 g sacharidů denně, spíše bez svačin. Pro vašeho muže jídelníček podobný, pokud má nadváhu, jinak pro něho odhadem asi 200 g sacharidů za den.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Výživa - celozrnné versus světlé pečivo
(09.01.2026)
Dotaz
Dobrý den Chci se zetat, při cukrovce je doporučováno celozrnné pečivo. Jaký je rozdíl když u celozrnného i světlého pečiva zjišťuji že tuky, sacharidy a cukry jsou zhruba na stejných hodnotách. Proč je doporučováno celozrnné a tmavé pečivo když složení je zhruba stejné. Děkujivěk: 73 let výška: 178 cm váha: 83 kgDetail dotazuOdpověď
Celozrnné pečivo je doporučováno ne proto, že by mělo méně sacharidů, ale proto, že zvyšuje cukr v krvi pomaleji, méně a stabilněji.
Makroživiny (cukry, sacharidy, tuky)
Ano – na etiketě často vidíte:
-
sacharidy: podobné
-
cukry: podobné
-
tuky: podobné
To ale neříká, jak rychle se ty sacharidy vstřebají.
-
Světlé pečivo: vláknina ≈ 2–3 g / 100 g
-
Celozrnné pečivo: vláknina ≈ 6–10 g / 100 g
1. Vláknina:
-
zpomaluje vstřebávání glukózy
-
snižuje výkyvy glykémie
-
zlepšuje inzulinovou citlivost
-
prodlužuje pocit sytosti
Proto i při stejném množství sacharidů stoupá glykémie po celozrnném pečivu pomaleji a méně.
2. Glykemický index (GI)
-
Bílé pečivo: GI ≈ 70–85
-
Celozrnné pečivo: GI ≈ 45–60
U diabetu je rychlost vzestupu cukru v krvi často důležitější než absolutní množství sacharidů.
3. Struktura škrobu
-
Bílé pečivo = jemně mletá mouka → rychle dostupná glukóza
-
Celozrnné = hrubší částice, obal zrna → pomalejší trávení
Tělo musí „pracovat déle“, cukr se uvolňuje postupně.
4. Mikronutrienty (nevidíte je v tabulce)
Celozrnné pečivo obsahuje více:
-
hořčíku
-
zinku
-
vitamínů skupiny B
-
antioxidantů
Tyto látky:
-
podporují metabolismus glukózy
-
zlepšují funkci inzulinu
5. Sytost a porce
-
Po bílém pečivu má člověk hlad rychleji
-
Po celozrnném často sní menší porci
V reálu tedy přijmete méně sacharidů, i když na 100 g jsou čísla podobná.
(odpovídá redakce, )
-
-
Glikemie po kávě s mlekem
(29.12.2025)
Dotaz
,80 let od 6,h žádné jídlo teď káva s mlékem glikemie 7,3věk: 80 let výška: 168 cm váha: 90 kgDetail dotazuOdpověď
Milá Jaroslavo, zdraví lidé mají v glukózové toleranci poměrně velkou rezervu a dokáží podle potřeby zvyšovat sekreci inzulínu. Diabetes 2. typu se projeví, když již tělo nedokáže čelit zvýšeným metabolickým nárokům a nedokáže tvořit dostatečné množství inzulínu. Za těchto okolností pak i malá změna či malé zvýšení potřeby inzulínu může vyvolat vyšší hladinu glykémie. Protože glukóza se v těle také tvoří, zejména v játrech, stačí málo a glykémie lehce stoupne.
Ve vašem případě bych to ale nehodnotil jako závažné a pokud to nestoupá více, tak bych to zvlášť neřešil, nebo bych případně doporučil jen některé perorální antidiabetikum.(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Diabetes a náhradní, či umělá sladidla
(03.12.2025)
Dotaz
Existuje nějaké umělé sladidlověk: 63 let výška: 173 cm váha: 112 kgDetail dotazuOdpověď
Ano existuje jich hodně,
náhradní sladidla se dají dělit na kalorická a nekalorická.
Mezi kalorická patří fruktóza, sorbitol a manitol, mezi nekalorická patří aspartam, acesulfam K, sacharin, sukralóza, steviosidy.
Nelepší je rozdělit je podle původu na přírodní, syntetická - ale identická s přírodními, nebo na čistě syntetická - bez ekvivalentu v přírodě:
Doporučujeme podívat se na následující odkaz, kde je vše podrobně rozebráno i s jednotlivými příklady:
(https://www.cukrovka.cz/nahradni-sladidla)
(odpovídá redakce, )
Cukrovka a nadváha
279 dotazů
-
Obezita, cukrovka a Ozempic
(26.04.2026)
Dotaz
Ozempic, nadváha a cukrovkavěk: 60 let výška: 164 cm váha: 114 kgDetail dotazuOdpověď
Dobrý den,
z Vámi uvedených údajů ( váha 114 kg, výška 164 cm) vychází BMI přibližně 42, což odpovídá obezitě vyššího stupně. V kombinaci s diabetem 2. typu jde o situaci, kde má léčba zaměřená nejen na snížení cukru, ale i na redukci hmotnosti velký význam.
Léčivý přípravek Ozempic (účinná látka semaglutid) patří mezi tzv. GLP-1 analoga. Tyto léky:
– snižují hladinu krevního cukru,
– pomáhají snižovat tělesnou hmotnost (často výrazně),
– mají příznivý vliv na srdce a cévy.Proto bývají velmi vhodnou volbou právě u pacientů s diabetem 2. typu a obezitou.
Je ale důležité vědět:
– léčba musí být vždy indikována lékařem (diabetologem),
– v ČR je úhrada ze zdravotního pojištění vázána na splnění určitých kritérií (např. BMI, hodnota HbA1c, dosavadní léčba),
– lék není „samospasitelný“ – největší efekt má v kombinaci s úpravou stravy a pohybu.Pokud by nebyl Ozempic z nějakého důvodu vhodný nebo hrazený, existují i další podobné léky ze stejné skupiny.
Doporučuji proto obrátit se na Vašeho diabetologa, který zhodnotí Váš celkový stav a navrhne nejvhodnější léčbu přímo pro Vás.
Doporučení redakce:
Podívejte se na naše fotojídelníčky https://www.cukrovka.cz/dietni-jidelnicek, zadejte si do dialogových rámečků 150 g, 175 g, 200 g, nebo 250 g sacharidů na den, dále jestli chcete jídelníček se svačinami či bez, počet dnů v týdnu, pro které chcete jídelníček vytvořit, klikněte na "Generovat náhodně" a vytvoří se Vám pestrý jídelníček, kde nepřekročíte zvolenou denní dávku sacharidů. Pokud vám nějaké jídlo nebude vyhovovat, myší si kliknete na přehled jídel a můžete je dle libosti měnit - ve výsledku ale bude vždy zvolená dávka sacharidů na den. Najedete-li myší na "Postup přípravy" objeví se rámeček s návodem, jak jídlo připravit a "fotojídelníčky jsou to proto, že když si budete dále klikat na obrázek jídla, bude se zvětšovat do maximální velkosti, aby bylo krásně vidět, motivovalo Vás a naladilo Vaše chuťové pohárky :-)(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Ozempik a cukrovka 2 st.
(20.04.2026)
Dotaz
Ozempik a cukrovka 2 stupne obezita kdo hradi duchodce 68 letvěk: 69 let výška: 168 cm váha: 120 kgDetail dotazuOdpověď
Dobrý den,
odpověď na Váš dotaz je poměrně přímočará:
Lék Ozempic může být hrazen zdravotní pojišťovnou, ale pouze za určitých podmínek – a věk (68 let) v tom nehraje roli.
Kdy pojišťovna Ozempic hradí
Pojišťovna hradí léčbu pouze tehdy, pokud:
- máte diabetes 2. typu
- léčba jinými léky (např. metformin) není dostatečně účinná
- jsou splněna tzv. indikační kritéria (např. vyšší HbA1c)
- léčbu zahájí diabetolog
👉 V takovém případě je lék částečně hrazen a pacient hradí jen doplatek.
Jak do toho zapadá Vaše hmotnost
Při hmotnosti 120 kg a výšce 168 cm (BMI cca 42) se jedná o obezitu III. stupně, což:
- výrazně zvyšuje riziko diabetu i jeho komplikací
- může být pro lékaře důležitý argument pro nasazení této léčby
👉 Důležité ale je, že:
samotná obezita (i těžká) nestačí k úhradě – rozhodující je diabetes a jeho kompenzace.Kdy si pacient hradí Ozempic sám
- pokud je lék užíván primárně na hubnutí
- pokud nejsou splněna kritéria pro úhradu
- pokud diabetes není dostatečně „rozjetý“ podle úhradových pravidel
👉 V těchto případech si pacient léčbu hradí plně sám.
Shrnutí
- Ano, i ve věku 68 let může být Ozempic hrazen
- rozhodující je diabetes 2. typu a jeho kompenzace, nikoli věk
- Vaše obezita (BMI ~42) hraje významnou roli, ale sama o sobě nestačí k úhradě
- o nároku vždy rozhoduje diabetolog podle konkrétních výsledků (zejména HbA1c)
👉 Doporučuji obrátit se na svého diabetologa – ten přesně posoudí, zda splňujete podmínky úhrady, a případně léčbu nastaví.
Doporučení redake:
podívejte se na úhradové podmínky v jedné z našich odpovědí:
https://www.cukrovka.cz/poradna/ozempic-a-jeho-hrazeni
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Inzulin píchám - přibírám na váze
(10.04.2026)
Dotaz
Po inzulínu fiasp přibírám na váze, co s tím délat abych nepřibíral⁹věk: 73 let výška: 170 cm váha: 99 kgDetail dotazuOdpověď
Dobrý den, děkujeme za zajímavý dotaz.
Přírůstek hmotnosti při léčbě inzulinem, včetně rychle působícího inzulinu Fiasp, je poměrně častý a má několik vysvětlitelných příčin. Nejde o „chybu“ léčby, ale o důsledek toho, že se organismus dostává zpět do lepší metabolické rovnováhy.
Proč k přibírání dochází.
Při špatně kompenzovaném diabetu tělo ztrácí část energie močí (glukóza odchází pryč). Po nasazení nebo úpravě inzulinu se cukr začne správně využívat a tělo si energii „ponechá“, což může vést k nárůstu hmotnosti. Inzulin zároveň podporuje ukládání energie do zásob. Dalším častým důvodem je dojídání hypoglykémií nebo preventivní „přikusování“, které postupně zvyšuje celkový příjem kalorií.Ve vašem případě (99 kg, 170 cm) vychází BMI přibližně na 34, tedy obezita I. stupně. To znamená, že i menší úpravy režimu mohou mít velmi dobrý efekt nejen na hmotnost, ale i na dávky inzulinu a celkovou kompenzaci diabetu.
Co můžete udělat, abyste nepřibíral.
Zaměřte se na přesné dávkování inzulinu podle skutečně snědených sacharidů. Pokud je dávka vyšší, než je potřeba, vede to častěji k hypoglykémiím a následnému dojídání.Snažte se minimalizovat hypoglykémie. Každá hypoglykémie znamená příjem cukru navíc. Pokud se opakují, je vhodné spíše upravit dávky inzulinu než „více jíst“.
Velmi důležitý je pravidelný pohyb přiměřený věku. Ideální je rychlá chůze (např. 30 minut denně), případně rozdělená do kratších úseků. Pohyb zvyšuje citlivost na inzulin, takže často umožní snížení dávek.
Upravte skladbu jídelníčku. Pomáhá omezit jednoduché cukry, slazené nápoje a „nenápadné kalorie“. Naopak zařaďte více bílkovin, vlákniny a potravin, které zasytí na delší dobu. Pravidelnost v jídle je důležitější než časté malé svačiny.
Sledujte porce. I při „zdravém“ jídle může nadbytek energie vést k přibírání.
Kdy řešit s lékařem
Pokud hmotnost roste i přes tato opatření, je vhodné situaci probrat s diabetologem. Někdy pomůže úprava dávkování inzulinu, jeho načasování nebo u diabetu 2. typu doplnění léčby o léky, které naopak pomáhají hmotnost snižovat.Shrnutí
Inzulin sám o sobě není příčinou tloustnutí, ale umožní tělu lépe hospodařit s energií. Klíčem je správné dávkování, omezení hypoglykémií, vhodná strava a pravidelný pohyb. I malý pokles hmotnosti (např. o 5–10 %) může výrazně zlepšit kompenzaci diabetu a snížit potřebu inzulinu.Další Doporučení redakce:
Podívejte se na naše fotojídelníčky https://www.cukrovka.cz/dietni-jidelnicek, zadejte si do dialogových rámečků 150 g, 175 g, 200 g, nebo 250 g sacharidů na den, dále jestli chcete jídelníček se svačinami či bez, počet dnů v týdnu, pro které chcete jídelníček vytvořit, klikněte na "Generovat náhodně" a vytvoří se Vám pestrý jídelníček, kde nepřekročíte zvolenou denní dávku sacharidů. Pokud vám nějaké jídlo nebude vyhovovat, myší si kliknete na přehled jídel a můžete je dle libosti měnit - ve výsledku ale bude vždy zvolená dávka sacharidů na den. Najedete-li myší na "Postup přípravy" objeví se rámeček s návodem, jak jídlo připravit a "fotojídelníčky jsou to proto, že když si budete dále klikat na obrázek jídla, bude se zvětšovat do maximální velkosti, aby bylo krásně vidět, motivovalo Vás, naladilo Vaše chuťové pohárky :-) a váha půjde dolů...(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Vysoké hodnoty glykémie
(10.04.2026)
Dotaz
Dobry den, dlouhodobě cukr 14 až 18 mmol/l ranni hodnoty, léky Mulado ráno a večer, test na tvorbu inzulínu vlastní slinivkou v normě.Strava upravena, leč není to znát.Vecer bilkovina, zelenina v 7....rano 18🙈inzulín je řešení na metabolický syndrom?věk: 60 let výška: 168 cm váha: 115 kgDetail dotazuOdpověď
Milá Vladimíro, máte sakramentskou nadváhu, a to je hlavní příčina vašeho diabetu. Obezita výrazně čím dál více zhoršuje citlivost těla na působení inzulínu. Proto, i když si ho stále tvoříte, možná i ve zvýšeném množství, tak to prostě nestačí a glykémie vám stoupá.
Situaci by určitě zlepšilo, kdybyste zásadním způsobem zhubla. Chápu ale, že je to jen stěží proveditelné, protože to byste musela dlouhodobě držet přísnou redukční dietu a k tomu se pravidelně intenzivně pohybovat, a to pokud možno aspoň 30 minut denně, ale raději více. Pokud byste se k něčemu takovému odhodlala, bylo by nejlepší, kdybyste se přihlásila do obezitologické ambulance, kde by vám s tím pomohli. Nejdůležitější a nejtěžší na tom je motivace. Musíte sama dospět k tomu, že to chcete dokázat. Určitě máte k nadváze vlohy a zdaleka to není "vaše vina". Ale nic naplat, člověk by měl dokázat překonávat překážky, které mu život nadělil.
Mulado (metformin) je určitě pro vás vhodný lék, ale sám rozhodně nestačí. Protože vaše tělo už nedokáže tvořit ještě více inzulínu, aby jeho snížený efekt překonalo, nabízí se opravdu jako nouzové řešení nasazení inzulínu. Je to poměrně jednoduché, naučí se to každý, ale problém to dostatečně neřeší. Mnohem lepší by bylo skutečně začít s opravdovou dietou a pohybem, a k tomu případně nasadit léky, které vám v tom pomohou. Na prvním místě se dnes podávají tzv. analoga hormonu glukagon-like peptidu 1 (GLP-1), které se podávají jednoduchou injekcí 1x týdně. Zlepšují vyrovnání diabetu a zlepšují efekt vašeho vlastního inzulínu a hlavně snižují chuť k jídlu a pomáhají držet redukční dietu. To bych ve vašem případě považoval za nejlepší cestu.
Budete ale muset podstoupit pořádné proškolení o dietě a váš kalorický příjem bude potřeba určitě snížit, i když se nyní domníváte, že jste tak již učinila. K tomu budete potřebovat rady a doporučení odborníka, kterého nejlépe najdete v obezitologické poradně.
Doporučení redakce 1:
Podívejte se na naše fotojídelníčky https://www.cukrovka.cz/dietni-jidelnicek, zadejte si do dialogových rámečků 150 g sacharidů na den, dále jestli chcete jídelníček se svačinami či bez, počet dnů v týdnu, pro které chcete jídelníček vytvořit, klikněte na "Generovat náhodně" a vytvoří se Vám pestrý jídelníček, kde nepřekročíte zvolenou denní dávku sacharidů. Pokud vám nějaké jídlo nebude vyhovovat, myší si kliknete na přehled jídel a můžete je dle libosti měnit - ve výsledku ale bude vždy zvolená dávka sacharidů na den. Najedete-li myší na "Postup přípravy" objeví se rámeček s návodem, jak jídlo připravit a "fotojídelníčky jsou to proto, že když si budete dále klikat na obrázek jídla, bude se zvětšovat do maximální velkosti, aby bylo krásně vidět, motivovalo Vás, naladilo Vaše chuťové pohárky :-) a váha půjde dolů...Doporučení redakce 2:
Když si zadáte do rámečku HLEDAT v Poradně klíčové slovo GLP-1, nadváha, nebo například Moujaro, Ozempic, Wegovy, Rybelsus, a jiné, naleznete spoustu zajímavých dotazů na toto téma a mnoho užitečných odpovědí.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Mounjaro a silná vůle
(09.04.2026)
Dotaz
Dobrý den, je mi 46, BMI téměř 40, vysoký tlak i cholesterol a zvýšený cukr. Celý život nyní jsem už dlouho ve stavu, kdy se přejídám a nepřipadám si vlastně nikdy pořádně zcela najedená. Začal mě zlobit i žlučník (čemuž se vůbec nevidím při mých stravovacích návycích) a játra mám ztučnělá. Silně začínám uvažovat o antiobezitikách. Jak moc tedy léky mohou pomoci? Já vím, jak se stravovat správně, do nutriční poradny jsem chodila velmi dlohou dobu, vím, jak cvičit atd, ale nikdy nejsem schopna to udržet dlouhodobě, pořád se vracím do zajetých kolejí špatných návyků. Myslíte, že by v tomto mohlo Munjaro pomoci? děkuji za názorvýška: 162 cm váha: 103 kgDetail dotazuOdpověď
Dobrý den,
děkuji za velmi otevřený dotaz. To, co popisujete, je ve skutečnosti velmi častá situace a rozhodně to není selhání vůle. Dnes už víme, že obezita není jen důsledkem životního stylu, ale chronické onemocnění, ve kterém hraje velkou roli nastavení hormonů regulujících hlad, sytost a ukládání energie. Proto mnoho lidí – stejně jako Vy – dobře ví, jak se stravovat a co dělat, ale dlouhodobě to nedokáže udržet, protože tělo je opakovaně „vrací zpět“.
Moderní léky na obezitu, mezi které patří například tirzepatid, působí právě na tyto regulační mechanismy. Snižují pocit hladu, navozují sytost dříve a na delší dobu, omezují nutkavé přejídání a zároveň stabilizují hladinu cukru v krvi. Pacienti velmi často popisují zásadní změnu v tom, že poprvé nemají neustále hlad a nejsou myšlenkami pořád u jídla.
Účinek těchto léků může být výrazný. U tirzepatidu se běžně dosahuje úbytku hmotnosti přibližně o 15 až 25 % původní váhy a zároveň dochází ke zlepšení krevního tlaku, hladiny cholesterolu, ztučnění jater i glykémie. Ve Vaší situaci, kdy se kombinuje vyšší BMI, vysoký tlak, cholesterol, zvýšený cukr i steatóza jater, jde o léčbu, která je z medicínského hlediska plně indikovaná.
Je důležité zdůraznit, že nejde o „zkratku“ nebo náhradu režimových opatření. Tyto léky spíše umožní to, co se jinak dlouhodobě nedaří – tedy udržet změny v jídelníčku a životním stylu. Neřeší jen to, co jíte, ale hlavně biologické nastavení hladu, chutí a kontroly příjmu potravy.
Co se týče bezpečnosti, nejčastějšími nežádoucími účinky bývá pocit plnosti, nevolnost nebo zpomalené trávení, které se obvykle postupně zmírňují. Vzhledem k tomu, že zmiňujete potíže se žlučníkem, je vhodné situaci individuálně posoudit, protože při rychlejším hubnutí se mohou žlučníkové obtíže přechodně zhoršit.
Na Vaši hlavní otázku tedy odpověď zní: ano, léčba přípravkem Mounjaro může ve Vaší situaci pomoci velmi výrazně. Často má největší přínos právě u lidí, kteří mají dostatek informací, ale nedaří se jim změny dlouhodobě udržet, protože lék odstraní hlavní překážku – trvalý pocit hladu a chutě.
Doporučil bych obrátit se na obezitologickou nebo diabetologickou ambulanci, kde s Vámi lékař probere vhodnost léčby, její nastavení i praktické otázky včetně úhrady.
Shrnuto, nejde o nedostatek vůle, ale o biologii, kterou dnes již umíme účinně ovlivnit, a ve Vašem případě dává tato léčba velmi dobrý smysl.
Doporučení redakce:
Když si zadáte do rámečku HLEDAT v Poradně klíčové slovo Mounjaro, naleznete spoustu zajímavých dotazů na toto téma a mnoho užitečných odpovědí.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
Napsat dotaz
Doporučení a pravidla poradny: Dříve než nám zašlete svůj dotaz, vyhledejte si prosím, zda stejný nebo velmi podobný dotaz nepoložil jiný čtenář či čtenářka před vámi. Doporučujeme vepsat do obdélníčku "Hledat v poradně" klíčová slova týkající se vašeho dotazu a prohlédnout si starší odpovědi na stejné či podobné téma. Upozorňujeme, že položené dotazy budou zveřejněny stejně jako odpověď na ně. V odpovědi uvedeme pouze vaše křestní jméno, rok narození, tělesnou hmotnost a výšku, jelikož tyto parametry s odpovědí většinou souvisí. Pokud bude k dotazu přiložena fotografie nebo video, odpovídající lékař zváží její zveřejnění. Velmi děkujeme za vaši přízeň. Věříme, že vám přinášíme užitečnou službu v daném oboru medicíny. Upozorňujeme, že tyto internetové stránky slouží pouze jako informační zdroj. V žádném případě nenahrazují lékařskou či jinou odbornou péči!
