Poradna
Doporučení a pravidla poradny: Dříve než nám zašlete svůj dotaz, vyhledejte si prosím, zda stejný nebo velmi podobný dotaz nepoložil jiný čtenář či čtenářka před vámi. Doporučujeme vepsat do obdélníčku "Hledat v poradně" klíčová slova týkající se vašeho dotazu a prohlédnout si starší odpovědi na stejné či podobné téma. Upozorňujeme, že položené dotazy budou zveřejněny stejně jako odpověď na ně. V odpovědi uvedeme pouze vaše křestní jméno, rok narození, tělesnou hmotnost a výšku, jelikož tyto parametry s odpovědí většinou souvisí. Pokud bude k dotazu přiložena fotografie nebo video, odpovídající lékař zváží její zveřejnění. Velmi děkujeme za vaši přízeň. Věříme, že vám přinášíme užitečnou službu v daném oboru medicíny. Upozorňujeme, že tyto internetové stránky slouží pouze jako informační zdroj. V žádném případě nenahrazují lékařskou či jinou odbornou péči!
Obecné
1072 dotazů
-
renální selhání a diabetes
(19.01.2021)
Dotaz
Dobrý den.Mám takový dotaz.Bude-li dekompenzace diabetu a zvýšení tolerance glukózy při těchto stavech - Renální selhání a\nebo srdeční selháni,hypotyreóza? NataliaDetail dotazuOdpověď
Milá Natalia, poslala jste nyní hned 3 dotazy, kterým úplně nerozumím. Pokusím se nějak odpovědět, ale raději postupně. Váš první dotaz jsem si vyložil asi takto: Vy se ptáte, jestli při srdečním selhání, selhání ledvin či při snížené funkci štítné žlázy dochází ke zhoršení vyrovnání diabetu či zhoršení glukózové tolerance.
Dá se říci, že většina onemocnění vyvolává určitý stupeň inzulínové rezistence, což u někoho může vést až ke zhoršení glukózové tolerance nebo vzniku diabetu. To se týká různých horečnatých infekčních chorob, úrazových stavů, důsledků větší operace, ale také srdeční nedostatečnosti, nedostatečnosti ledvin a snížené funkce štítné žlázy.
Někdy také ale mají diabetes a přidružená onemocnění některé příčiny společné. Tak metabolická porucha vedoucí někdy až k diabetu postihuje také srdce a vyvolává obraz ischemické choroby srdeční. Stejně tak se inzulínová rezistence často pojí se sníženou funkcí štítné žlázy. Při pokročilém onemocnění ledvin se rovněž většinou snižuje účinek inzulínu. Na druhé straně ale je inzulín částečně v těle inaktivován ledvinami. Při jejich závažné poruše může být inzulín méně odbouráván, a to může mít za následek i častější hypoglykémie u osob léčených inzulínem nebo deriváty sulfonylmočoviny.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
ošklivá vyrážka, není to cukrovka?
(17.01.2021)
Dotaz
Dobrý den, moje matka, 77 let, komplikovaná povaha, už řadu let nebyla u lékaře. Nyní se jí na obou nohou od paty směrem nahoru ke kolenu udělala ošklivá vyrážka. Prý ji ale nijak nebolí ani nesvědí. Hledala jsem, co by to mohlo být, protože k lékaři odmítá jít, a napadlo mě, zda by to nemohla být začínající cukrovka. Stěžuje si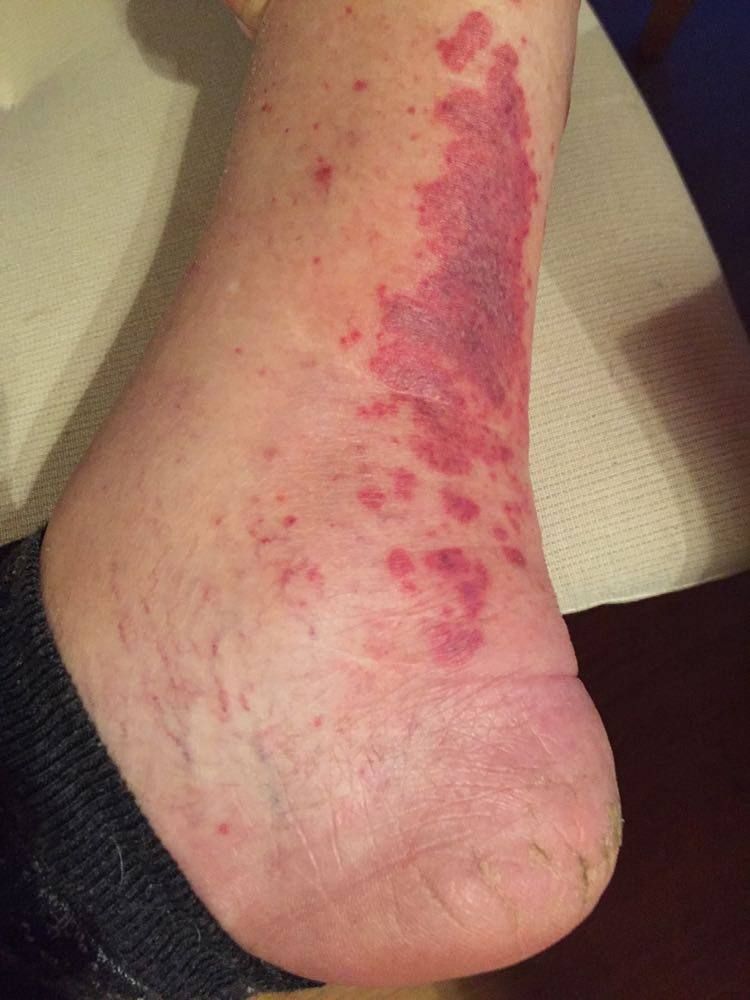 také na křeče do lýtek, hlavně v noci, na které bere magnézium. Ty má ale už mnoho měsíců, kdežto vyrážku "teprve" dva až tři týdny. Pokud by se jednalo o podezření na cukrovku, jak jí pomoci, když k lékaři prostě nepůjde? Bylo by možné nějak otestovat moč v domácích podmínkách, třeba koupit lakmusové papírky v lékárně? Předem moc děkuji za odpověď. Lucie věk: 78 letDetail dotazu
také na křeče do lýtek, hlavně v noci, na které bere magnézium. Ty má ale už mnoho měsíců, kdežto vyrážku "teprve" dva až tři týdny. Pokud by se jednalo o podezření na cukrovku, jak jí pomoci, když k lékaři prostě nepůjde? Bylo by možné nějak otestovat moč v domácích podmínkách, třeba koupit lakmusové papírky v lékárně? Předem moc děkuji za odpověď. Lucie věk: 78 letDetail dotazuOdpověď
Milá Lucie, nic z toho, co popisujete, neukazuje přímo na diabetes. Přítomnost cukru můžete snadno ověřit. V lékárnách se prodávají různé diagnostické proužky, např. GlukoPhan, asi 120 Kč., 50 proužků. Test je poměrně citlivý, vážně bych bral výsledek, kdy bude glukóza jasně přítomná, nikoliv pouze stopy.
Cukr se do moči u většiny lidí dostává, když hladina krevního cukru přesahuje asi 10 mmol/l. O diabetu mluvíme, když je glykémie na lačno opakovaně vyšší než 7,1 mmol/l. Lehká forma diabetu může být tedy přítomna, i když výsledek bude negativní. Glykémii můžete také otestovat osobním glukometrem, který je možné rovněž zakoupit. Cena se ale pohybuje okolo 1 500 Kč. K němu je nutné zakoupit diagnostické proužky. Může se to v rodině hodit, ale je třeba dbát na hygienu, pokud by jej používalo více lidí. Odběr kapky krve musí být sterilní jehličkou, zcela mimo přístroj. Ten je totiž jinak určen spíše jen pro jednu osobu. Ani vyšetření glukometrem není ale zcela stoprocentní. Přístroj je totiž určen pro monitorování hodnot u diabetiků. Významně zvýšenou glykémii tím ale poznáte spolehlivě.
Vyrážka na noze nepřipomíná nálezy, které bývají způsobené diabetem. Na prvním místě by mě napadla nějaká alergie, nejčastěji na nějaké mazání na nohy, případně na nějaké ošetření bot nebo ponožek (třeba i prací prášek). Dále by se mohlo jednat o reakci na nějaké léky, které vaše maminka případně užívá. Nebere nějaké léky proti srážení krve nebo proti tvorbě krevních sraženin?
Myslím, že bez návštěvy praktického lékaře a následně asi ještě dermatologa to nepůjde. Pro starší lidi je to někdy obtížné, zvláště v dnešní době. Nicméně pokud byste šla s ní a zajistila jí pohodlné cestování, tak by se snad dala přemluvit.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
hyperglykémie po ránu a nový glukometr
(17.01.2021)
Dotaz
Asi v desátém měsíci loňského roku mi diabetoložka vyměnila glukometr Onetouch za Welliton Galileo. Ihned mi naskočila ranní glukóza z 8 na 9,5. Posléze se neustále zvyšovalo číslo až do poslední naměřené hodnoty 17,3. Do té doby jsem užíval léky 2x Metformin 750 a v okamžiku dosažení čísla 15 mi diabetoložka nasadila i Galvus 50mg. Naprosto nic se nezměnilo hodnota jde nahoru. Držím dietu bez cukru, vyhýbám se bílému pečivu a jím pouze potraviny označené, jako snižující glukózu. Nemám žádné příznaky jako žízeň, nateklé kotníky, časté močení a pod. Jsem po operaci bypassu(5 roků), léčím se se zvětšenou štítnou žlázou. Mírná neuropatie, kompenzovaná angina pectoris. Poslední měřená hodnota HbA1c byla na čísle 57. Celkový cholesterol mi byl naměřen 3,11mmol/l. Oční pozadí bez diabetických změn. Ta vysoká hodnota ranní glykémie mně značně znervózňuje. Chtěl by znát váš názor. Na pravidelnou kontrolu jdu až v polovině února. Karelvěk: 76 let výška: 179 cm váha: 94 kgDetail dotazuOdpověď
Milý Karle, ten glukometr v tom bude asi nevinně. Prostě se vám zhoršil diabetes, což může mít více příčin. Bohužel, tato nemoc má spíše zhoršující se charakter, pokud se s tím něco aktivně nedělá. Ale i tak inzulín většinou spíše ubývá a citlivost vůči němu se zhoršuje. Možná se také méně pohybujete, když jsou taková omezení. Ale pohybovat byste se měl, a to co nejvíce.
Protože se cítíte dobře a hodnoty nemáte nějak vysloveně kritické, nemusí se s léky snad do poloviny února nic dělat. Případně Galvus byste mohl užívat 2x 1 tabl. po 50 mg. Předpokládám, že s tím metforminem pokračujete dál, dávka by ale mohla být klidně i 3x 750 mg.
Co vám ale doporučuji, je pečlivé spočítání množství sacharidů, které za den sníte. A započítejte všechny! Pomoci si můžete podle různých tabulek, případně pomocí chytré aplikace pro telefon Kalorické tabulky. Ono nejde jen o to, zda je pečivo světlé či tmavé. Musí ho být zejména málo, ať již jde o chleba, rohlíky, knedlíky, brambory, rýži, kukuřici, ovoce. Cukry jsou ale i v jogurtu, v ovoci, v některé zelenině, v omáčkách, v zavářkách do polívky, v obalovaném mase, atd. A vy byste měl sníst celkem maximálně tak 180 g, což je asi méně, něž dosud jíte. Pokud se diabetes nezlepší ani pak, bude asi potřebná změna, např. nasazení malé dávky inzulínu. Já ale sázím na to, že pořádná dieta a pohyb zaberou.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
zvýšený cukr nalačno, jaterní testy a steatóza
(15.01.2021)
Dotaz
Dobrý den, domácím glukometrem jsem si večer, cca 7h po jídle naměřil hodnotu 6,0 mmol/ l, ve 2300 jsem snědl tyčinku snickers s obsahem sacharidů cca 50 g. Ráno okolo 6té naměřeno 6,7 l/ mmol. Kromě toho mě již 3 týdny svědí celé tělo, mám zánět předkožky, od srpna tinnitus a poslední 2 dny občasné svědění konečníku. Mohlo by se již jednat o cukrovku ? Před 3 měsící jsem byl na odběrech, měl jsem lehce zvýšené jaterní testy a na sono odhalen náběh ke steatoze. Cukr byl v normě. Janvěk: 27 let výška: 179 cm váha: 94 kgDetail dotazuOdpověď
Milý Jane,
odhalit takto na dálku počínající cukrovku nemohu, nicméně vaše údaje pro ni nesvědčí. Vaše hodnoty po jídle jsou ještě v normě, ráno na lačno jste měl glykémii zvýšenou, ale je třeba uvážit, že jste měření provedl na osobním glukometru, který není určen k diagnostice diabetu, ale k monitorování glykémií u pacientů s diabetem, aby si podle toho mohli upravovat dávky inzulínu nebo léků a kontrolovat efekt diety. Vaše potíže se často vyskytují při diabetu, nicméně to bývají hodnoty glykémií výrazně vyšší.
Máte ale nadváhu a počínající steatózu, tedy ztučnění jater. Určitě je na místě úprava diety, sport, mírné hubnutí. Ve vašem věku se vyskytuje častěji diabetes 1. typu, a ten mívá zpravidla při vzniku výrazné projevy. Protože ale máte nadváhu a asi také vzhledem ke ztučnění jater nedodržujete dostatečně vhodnou životosprávu, mohl byste mít klidně i náběh na diabetes 2. typu. Možná k tomu přispívá i omezení venkovních aktivit v současné době. Nicméně, diabetu 2. typu by se dalo vhodnou životosprávou předcházet, nebo by se jeho rozvoj mohl alespoň výrazně oddálit.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
zvýšená hladina cukru v krvi u 13letého dítěte
(14.01.2021)
Dotaz
Dobrý den, syn 13let. Bere Jodid 100 na štítnou žlázu. Začal hodně hubnout a dnes mu byla v laboratoři zjištěna i hladina cukru v krvi 20. Měl pozitivní i screening v moči na cukr a ketony. Zítra jdeme na další odběr. Prosím o radu jak ev. dál. Kam se obrátit. Zda je nutná hospitalizace či mohu s chlapcem event. někam dojet na nastavení léčby. Lenkavěk: 14 let výška: 170 cm váha: 54 kgDetail dotazuOdpověď
Milá, váš syn má téměř jistě nově zjištěný diabetes 1. typu. Potřebuje co nejdříve vyšetření internistou - specialistou na diabetes, nejlépe dětský diabetes.
Pravděpodobně bude hned zahájena léčba inzulínem. To téměř vždy probíhá v nemocnici a současně se provádí edukace (zaškolení) pacienta a v tomto případě také rodičů. Asi jste vylekaná, ale věřte, že zde opravdu platí, že nic není tak horké, jako když se to uvaří. Všechno se rychle naučíte a váš syn bude téměř zdravý a spokojený.
Nyní by měl dostatečně pít, nejíst a nepít nic sladkého a měl by s vámi co nejdříve odejít do dětské nemocnice. Není dobré čekat, až se stav zhorší, čím dříve začne léčba, tím dříve se stav upraví.
Nevím, zda má nějaké onemocnění štítné žlázy, když užívá ten Jodid. Onemocnění štítné žlázy se s diabetem dost často pojí.
Tedy: zachovejte klid, prakticky hned zavezte syna do specializované nemocnice a nastudujte si něco o diabetu 1. typu, hodně najdete i na našem webu, ale existují kvalitní knihy o dětském diabetu pro rodiče i pro děti, např. autorů z pražské nemocnice v Motole. Že by se stav sám upravil, je velmi nepravděpodobné.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
cukrovka a glykémie 9,7
(11.01.2021)
Dotaz
Glykémie 9.7 mmol/1 je to moc nebo akorát.věk: 69 let výška: 178 cm váha: 104 kgDetail dotazuOdpověď
Dobrý den
glykémie 9,7 mmol/l je jednorázová hladina krevního cukru v danou minutu odběru. Hladina glykémie se ale může během dne měnit podle množství a typu jídla, a také podle vaší fyzické aktivity. Takže z jedné hodnoty vám nemohu říci, jestli je to moc nebo akorát.
Pokud máte možnost měřit si cukr pravidelně, tak nalačno by se měl pohybovat nejčastěji mezi 5-6,5 mmol/l a 2 hodiny po jídle mezi 7-10 mmol/l. Vaše hodnota 9,7 mmol/l, pokud jste byl po jídle, byla na horní hranici normálu.
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
Poznámka redakce:
přehled diagnostických hodnot naleznete také v rubrice Diagnostika na našem webu cukrovka.cz
-
prosba o radu ke své medikaci
(10.01.2021)
Dotaz
Vážený pane profesore, prosím o radu pro úpravu mojí medikace. Dg.urologa: Benigní hyperplazie prostaty s polakisuriemi, nykturie a noční polyurie. Užívané léky: původně Omic Tocas 0,4 ( 1x1), později nahrazen Urorec 4 mg (1x1) a pro zmírnění častého noč.močení Minirin 120 mg. Dále Dg. léčba cukrovky 2 tyou: Glucophage XR 1000 ( 1x2) a přidán Jardiance 10 mg tabl. (1x1). Nyní moje reakce na současnou léčbu. Urolog - nová kombinace s urorec zlepšila vyprazdňování a noč. močení cca po 3 hod.dle pití. Diabetolog - při kontrole byl ke Glucophage XR 1000 ( 2x1) nyní přidáno Jardiance 10 mg a výsledek: snížení glykemie ale díky vylučování cukru došlo ke zvýšenému močení po 2 hod. během dne i v noci ! , kdy účinek Minirinu 120 mg není znát. Můj problém, tedy nyní je jestli bude podle Vás možné zlepšit to časté močení a myslím, že jsem i více unavený i to močení je jako by rozděleno na více drobných částí. A tak se omlouvám, za mnoho slov a předem děkuji za pomoc. Antonínvěk: 78 let výška: 186 cm váha: 88 kgDetail dotazuOdpověď
Vážený pane Antoníne, k Vaší otázce se vyjádřili dva odborníci, jeden z pohledu farmakologa a druhý z pohledu diabetologa:
Pohled farmakologa:
Přípravek Jardiance patří k antidiabetikům, která vedle snížení hladiny cukru příznivě ovlivňují činnost kardiovaskulárního systému a snižují riziko úmrtí. Jedná se tak o lék, který pacientům s diabetem přináší značný prospěch. Důležitou vlastností tohoto léku je, že dovoluje krevnímu cukru aby se vyloučil močí. To však má za následek zvýšení tvorby moči a častější močení, jak ostatně uvádíte. Váš problém spočívá v tom, že máte onemocnění prostaty, které také vede k potřebě častějšího močení. Bylo by možné zvážit změnu času podávání léků, přípravky Glucophage a Jardiance užívat ráno, přípravek Urorec večer nejlépe ihned po večeři a přípravek Minirin přibližně 1-2 hodiny před spaním (pokud možno na prázdný žaludek). Pokud takto již léky užíváte, bude nezbytné poradit se se svým urologem o případné změně terapie benigní hyperplazie prostaty.
(odpovídá PharmDr. Josef Suchopár, Interakční akademie DrugAgency, a.s.)
Pohled diabetologa:
Já zcela souhlasím s panem magistrem Suchopárem a rovněž vám doporučuji používat lék Jardiance ráno a Minirin před spaním. Možná to tak ale již děláte. Mám ale ještě následující poznámky:
- Jardiance nepůsobí u většiny pacientů časté noční močení. Množství moči za den se přechodně často zvětšuje, ale po určité době dojde k určitému přizpůsobení. Nicméně lék působí na vylučování cukru močí tím více, čím má pacient vyšší hodnoty glykémie. Při vysokých hodnotách glykémie dochází i tak ke zvýšenému močení a Jardiance to pak ještě zvyšuje. Pokud ale máte diabetes vyrovnaný s hodnotami glykémie pod 10 mmol/l, nebude vliv Jardiance na noční močení tak výrazný. Připomínám také, že Jardiance může případně zvyšovat množství moče za den, ale tento lék sám o sobě nepůsobí časté močení, ale spíše (u lidí bez onemocnění prostaty) hojnější močení.
- Lék Minirin zvyšuje koncentraci moči. Snižuje tedy její objem, a to především u osob, které mají nedostatek tzv. antidiuretického hormonu. Používá se buď u lidí, kterým tento hormon chybí, nebo přechodně u dětí, které se pomočují. U dospělých se používá tehdy, když v noci z nějakého důvodu hodně močí, ale po vyloučení řady známých příčin. U lidí starších než 65 let se má používat s opatrností, aby nedošlo k nerovnováze hladin krevních iontů (zejména sodíku).
- Lék Urorec působí cíleně na tzv. benigní (nenádorové) zbytnění prostaty, což je váš případ. Zvětšená prostata dráždí močový měchýř, zmenšuje proud moči a vede často k tomu, že měchýř se při močení nevyprázdní dostatečně. Močový měchýř se proto dříve znovu naplní a vyvolává nucení k močení. Tento lék tedy nesnižuje množství moči za den, ale spíše pomáhá k tomu, aby při každém močení odešlo více moče a vy se pak v noci zbytečně nebudil.
- Řada starších lidí má problémy s nočním močením a nemusí to být vyvoláno jen zbytněnou prostatou. Během dne se u řady lidí postupně hromadí voda v těle, zejména v oblasti dolních končetin. To může vést ke zjevným či nenápadným otokům. Přispívají k tomu menší výkonnost srdce a ledvin, ale také (zejména u diabetiků) větší propustnost kapilár na dolních končetinách, kde je vlivem stání vyšší celkový tlak tekutiny. V noci se srdce méně namáhá a vede k lepšímu prokrvení ledvin a rovněž se sníží tlak tekutiny v dolních částech těla. Voda se pak během ležení dostává zpět z mezibuněčných prostorů do krve a je vylučována močí. To se pak projevuje nočním močením.
Co bych vám tedy doporučil?
- Pokud močíte v noci často a jen malé množství, konzultujte svého urologa. Tato porucha je zřejmě vyvolána prostatou nebo jinou poruchou v oblasti dolních močových cest. Pokud byste navíc měl opakované infekce močových cest, bylo by lepší Jardiance nahradit jiným lékem.
- Pijte dostatečně, ale většinu tekutin vypijte do 16 hod., do večeře pijte méně a pak už nepijte.
- Dejte si pozor na nadměrné solení. To zvyšuje sklon k otokům, které se pak upravují větším močením v noci.
- Minirin raději užívejte jen přechodně. Pokud jsou problémy způsobené prostatou, tento lék nebude mít žádný léčebný efekt na prostatu.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
jak získat zpět pohodu při změně jídelníčku
(08.01.2021)
Dotaz
Dobrý den, ráda bych se poradila, jak získat zpět pohodu, kterou jsem měla dříve po jídle. Je to asi měsíc, co jím cíleně jen 1/3 KJ, které jsem jedla dříve..... Je mi strašně. Psychicky jsem šla o 1000 % dolů. Před měsícem jsem byla prvně na obezitologii a zároveň mi byla diagnostikovaná cukrovka. Čím mám nahradit cukry a tuky, po kterých jsem se cítila blaženě? Ivetavěk: 46 let výška: 160 cm váha: 108 kgDetail dotazuOdpověď
Milá Iveto, léčba obezity je běh na velmi dlouhou trať a je to úkol komplexní. Samozřejmě hlavní úlohu máte vy, ale potřebujete podporu více odborníků. Prvním úkolem je přesvědčit vás, že zhubnout skutečně potřebujete. Pokud si nebudete jista, zda zhubnout skutečně chcete a jste pro to částečně změnit svůj dosavadní přístup k životu, tak budou všechny snahy odsouzené předem k neúspěchu. Vidina, že si jednou vyměníte šatník, budete v chůzi stačit svým štíhlým známým, že nebudete vystavovat svoje klouby, srdce, plíce a slinivku břišní zbytečné obrovské zátěži a pravděpodobně si značně prodloužíte život, by měla být tím bodem, na který se budete těšit a který vám vynahradí to nekonečné úsilí. Hodně lidí to nedokáže a říkají si, že raději zůstanou takoví, jací jsou, jen když jim bude dobře. A bude, ale jenom po krátkou dobu.
Hledání motivace a posilování vůle jsou hlavní důvody, proč má být součástí obezitologického týmu také psycholog. S jeho pomocí byste si měla dokázat více uvědomit to budoucí uspokojení, které získáte, když se vám alespoň trochu podaří zhubnout. Měl by vás naučit objevovat jiné životní radosti, než je pocit plného žaludku. Ostatně, pokud bych soudil podle sebe, je to pocit velmi krátkodobý. Stává se mi, že mám chuť na něco, co bych jíst rozhodně neměl, třeba na tabulku čokolády. Když ale podlehnu, jsem vzápětí tam, kde jsem byl. Mám znovu chuť na další čokoládu, ale navíc mám vztek, že jsem zase doplnil tolik zbytečných kalorií, kterých jsem se před tím zbavil sportem. Skutečné uspokojení to není, alespoň ne pro mne.
Já vám tady na polovině stránky rozhodně systematického psychologa-obezitologa nenahradím. V obezitologické poradně by vám rozhodně měli někoho doporučit, a to co nejdříve, dokud není pozdě. A doufám, že není, že jste ještě svojí novou spanilou jízdu ještě nepokazila, i když vám není psychicky dobře.
Vy jste mladá a mohla byste mít ještě hodně životních radostí před sebou. Zhubnout byste určitě měla. Já si myslím, že vás nyní váš lékař na obezitologii testuje, zda máte dost odhodlání. Pokud ano, mohla byste velmi pravděpodobně být dobrým kandidátem pro tzv. bariatrickou léčbu. O té možná již něco víte a také se můžete o tom dočíst na našich stránkách. Bariatrický způsob léčby dává šanci na trvalé a velmi výrazné zhubnutí, např. z vašich 108 na 70 kg po 2 letech. Pokud je ale člověk po operaci neukázněný, tak se mu může podařit svoje zažívací ústrojí natrénovat znovu do bývalé formy a ztracené kilogramy znovu nabrat. Většinou je pak ale boj s neustálou chutí k jídlu podstatně menší. Mít ve vašem případě 70 kg by ale mohlo znamenat zbavit se cukrovky, vyměnit šatník, věnovat se turistice a .....
Já nejsem psycholog. Pro tento okamžik vás nabádám, abyste v dietě nepolevila. Nakupte si hodně nesladké zeleniny, vařte si různá zeleninová jídla, hodně pijte nesladké nápoje. A dejte si nějaké prospěšné úkoly, které vás zabaví, abyste na to jídlo nemusela tolik myslet. Snažte se splnit si nějaké jiné přání, o kterém jste třeba již dříve uvažovala. Já vím, dnes je to obtížné, ale něco se určitě najde. A vyhledejte toho psychologa co nejdříve.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
hypoglykémie a kovid
(08.01.2021)
Dotaz
Dobrý večer, matka byla v pondělí 4.1.2021 hospitalizována s kovidem. Je diabetička a inzulín si aplikovala 2x denně. Ovšem v nemocnici jí naměřili nízkou hladinu cukru, takže jí dávku snížili na jednu denně. Ve čtvrtek jí propustili do domácího ošetřování a dneska si matka naměřila10,9. Do poradny, kam dochází, jsme se oba dny nedovolali, takže teď tápeme, kolikrát si má inzulín vlastně píchnout? Vzhledem ke kovidu nemá vůbec chuť k jídlu a je vyčerpaná. Můžete poradit? Děkujivěk: 84 let výška: 165 cm váha: 64 kgDetail dotazuOdpověď
Dobrý den
onemocnění COVID většinou hladiny krevního cukru zvyšuje, a to že je vaše maminka už doma a má cukr spíše nižší, svědčí o tom, že se nejspíše nejednalo o závažnou formu. Dávku inzulínu v nemocnici snížili podle aktuálních glykémií, které se doporučují udržovat mezi 6-10 mmol/l. Cukr šel dolů, protože maminka asi méně jedla. Nyní po propuštění tak, jak bude probíhat rekonvalescence lze předpokládat, že se dávky inzulínu vrátí postupně na původní hodnoty. Dokud bude mít cukr mezi 6-10 mmol/l, nechala bych inzulín podle doporučení z nemocnice. Nepíšete o jaký druh inzulínu se jedná a jaké jsou dávky. S návratem do původních dávek inzulínu, tedy 2x denně, bych doporučila následující. Pokud bude cukr nalačno více než 3x za sebou nad 10,0 mmol/l, přidat polovinu z dávky inzulínu, který maminka dříve aplikovala a který jí byl v nemocnici odebrán. I nadále měřte cukr minimálně 1x denně, pokud po 3 dnech bude cukr stále nad 10,0 mmol/l, tak dejte zpět plnou původní dávku inzulínu 2x denně.
s pozdravem
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
-
pořízení glukometru
(08.01.2021)
Dotaz
Dobrý den. Při oGTT mi naměřili hodnot na lačno 7 a po 2 hodinách hodnotu 15,9. Mám předepsán Stadamet 500 1 tabletu večer. Typ cukrovky nemám určen. Má smysl pořízení glukometru? Lékařka mi jej prý nemůže předepsat.věk: 58 let výška: 182 cm váha: 96 kgDetail dotazuOdpověď
Dobrý den,
bohužel pacienti na PAD (perorálními diabetiky = terapie tabletami) opravdu nemají zatím nárok na úhradu glukometru pojišťovnou (dle úhradové vyhlášky z 1.1.2021). Na rok mu ale pojišťovna hradí 100kusů proužků do glukometru.
Lékař může Vaši dlouhodobou kompenzaci částečně hodnotit z hodnoty glykovaného hemoglobinu, ale jednou za čas zkontrolované glykemické profily (s kontrolami glykémií nalačno, před jídly a po jídlech) mohou napomoci k určení úspěšnosti současné terapie a mohou vést k rozhodnutí léčbu upravit. Stejně tak v neobvyklých situacích jako je např. onemocnění (kdy má glykémie tendenci často stoupat), nevolnost, velký stres... je vhodná kontrola glykémií glukometrem. Glukometry jsou dnes dostupné na trhu v různých cenových relacích a doplňkových funkcích.
Glukometr tedy není u pacientů na PAD 100% nezbytný, ale je to určitě vhodný a dobrý pomocník.
(odpovídá MUDr. Pavlína Krollová z diabetologické stanice a ambulance Interní kliniky Fakultní nemocnice v Motole)
Napsat dotaz
Doporučení a pravidla poradny: Dříve než nám zašlete svůj dotaz, vyhledejte si prosím, zda stejný nebo velmi podobný dotaz nepoložil jiný čtenář či čtenářka před vámi. Doporučujeme vepsat do obdélníčku "Hledat v poradně" klíčová slova týkající se vašeho dotazu a prohlédnout si starší odpovědi na stejné či podobné téma. Upozorňujeme, že položené dotazy budou zveřejněny stejně jako odpověď na ně. V odpovědi uvedeme pouze vaše křestní jméno, rok narození, tělesnou hmotnost a výšku, jelikož tyto parametry s odpovědí většinou souvisí. Pokud bude k dotazu přiložena fotografie nebo video, odpovídající lékař zváží její zveřejnění. Velmi děkujeme za vaši přízeň. Věříme, že vám přinášíme užitečnou službu v daném oboru medicíny. Upozorňujeme, že tyto internetové stránky slouží pouze jako informační zdroj. V žádném případě nenahrazují lékařskou či jinou odbornou péči!
