Výsledky vyhledávání v poradně
-
užívání léků, kombinace inzulínu a tablet
(30.04.2021)
Dotaz
Mám dotaz na užívání léků na cukrovku. Picham inzulin Novorapid 10-10-12 a večer Tresiba 26 jednotek a k tomu Glucophage ČR 750 mg 1-0-1 a nyní jsem k tomu dostala lék Jardiance 10mg 1-0-0.je možná tato kombinace? Miroslavavěk: 70 let výška: 164 cm váha: 84 kgDetail dotazuOdpověď
Milá Miroslavo, ano, je to dobrá kombinace. Glucophage SR obsahuje lék metformin a Jardiance lék empagliflozin. Existuje i pevná kombinace obou léků v jedné tabletě, jmenuje se Synjardy.
Jardiance má více příznivých efektů, ale zejména snižuje glykémii tím, že zvyšuje vylučování glukózy do moči. Proto je potřeba dbát na zvýšenou hygienu intimních partií, aby ani kapka nezůstávala, protože cukr mají rády kvasinky, a ty by vás mohly potrápit. Ale věřím, že o tom jste dostala potřebné poučení.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
těhotenská cukrovka
(28.04.2021)
Dotaz
Dobrý den, těhotenskou cukrovku mi zjistili teprve před týdnem. Jsem ve 27tt dietu dodržuji, po jidle mám hodnoty vždy kolem 6,8. Ale lačnou mívám kolem 5,4. Chtěla bych vědět jestli to může souviset s tím ze špatně spím? Většinou se vzbudim kolem 2 hodiny v noci a už nemůžu pořádně usnout. Děkujivěk: 26 let výška: 167 cm váha: 80 kg těhotenství: 27. týdenDetail dotazuOdpověď
Dobrý den, lačné glykémie mohou být ovlivněny nedostatkem spánku, složením a dobou 2. večeře apod. Zkuste tedy ještě zařadit 2. večeři cca okolo 21 hod., ideální je kousek pečiva, šunka, sýr, ořechy (max. do 20g sacharidů). Pokud to bude možné v noci se nebudit 🙂. Jestliže nic z toho nepomůže a ranní glykémie budou opakovaně nad 5,3, musí se zahájit léčba (metformin, inzulín). S pozdravem
(odpovídá MUDr. Kateřina Anderlová, Ph.D. z interní ambulance porodnice "U Apolináře" v Praze)
-
Inzulinová rezistence a její vývoj
(23.04.2021)
Dotaz
Dobrý den pane profesore, chtěl bych požádat o váš odborný názor. V říjnu 2020 jsem upravil svůj jídelníček ( omezil jsem špatné tuky, hotová jídla, pochutiny), zařadil jsem více zeleniny a ovoce, přestal jsem pít veškerý alkohol ( pil jsem 4 piva/den, kouřit ( 10cigaret /den). V této době jsem vážil 104 kg/188 cm, beru Milurit 100 mg na dnu a Sortis 10 mg na cholesterol. Začal jsem jezdit 2 x týdně 1 hodinu na rotopedu, při které jsem spálil 750 kcal. V 10.03.2021 jsem byl na preventivní prohlídce a krevních testech , hodnoty : glukóza z plazmy 5,8 mmol , cholesterol 4,44, HDL 1,13, LDL 2,73, triacylglyceroly 1,27, kyselina močová 384, ALT 1.09, AST 0,63, GGT 1,44, hmotnost 98kg. Hladiny cukru v krvi jsem se trochu lekl a myslel si, že ji rychle upravím režimovým opatřením, přestal jsem jíst všechny sladkosti ( koláče, dorty sušenky, čokoládu), přidal více zeleniny a ovoce, bílé pečivo vyměnil za celozrnné a přidal na pohybu , 2x týdně rotoped nebo kolo, 3x týdně chůze 8 km, rychlost 5,5 km/hod, 1 x týdně /hodinu cvičím (činky, břišní svaly). Po 6-ti týdnech 21.04.2021 jsem šel na kontrolní odběry, jaterní enzymy v normě, glukóza v plazmě 5,4 mmol a hmotnost o 2 kg nižší (96 Kg) Vzhledem k tomu , že jsem poměrně důsledně upravil jídelníček a na pohybu víc nepřidám (cítím únavu, svaly a úpony pobolívají) , čekal jsem, že hodnota glukózy bude nižší (max 5,0 mmol). Moje otázka tedy je, zda to potvrzuje, že mám inzulínovou rezistenci a jak to případně řešit. Děkuji za váš čas a odpověď. Josefvěk: 52 let výška: 188 cm váha: 96 kgDetail dotazuOdpověď
Milý Josefe,
především vám gratuluji k tomu, že jste dokázal změnit svoji životosprávu. Co vás k tomu vedlo, přímo nepíšete, ale asi jste měl zvýšenou glykémii a byl obézní.
Nyní uvádíte z hodnot vztahujících se k diabetu pouze glykémii na lačno. 5,8 mmol/l je hodnota lehce zvýšená, ale neodpovídá ještě diabetu. Dobré by bylo znát hodnotu glykovaného hemoglobinu, který ukazuje, jak to s glykémiemi vypadá dlouhodobě.
Odpověď na vaši otázku vám spolehlivě nemohu dát, ale asi opravdu máte určitý stupeň inzulínové rezistence. Ta se přesnými metodami špatně měří a je to veličina relativní. Řada lidí má v porovnání s většinou lidí citlivost vůči inzulínu sníženou, ale diabetes se u nich neprojeví, protože to jsou schopni vyrovnávat zvýšenou sekrecí inzulínu.
Léčba inzulínové rezistence je však základním opatřením v prevenci a léčbě diabetu 2. typu. Ve vašem případě k tomu nejsou potřeba žádné léky, ale zvládnout byste to měl dietou a fyzickou aktivitou. Z dietních opatření je nejdůležitější snížit celkový kalorický příjem. Neměl byste jíst nezdravá tučná jídla a zbytečně byste také neměl jíst sladké. Pokud jde ale o sacharidy, tak jde zejména o jejich celkové množství. Tedy ani tzv. „zdravé“ zdroje sacharidů, jako je např. celozrnné pečivo, byste neměl jíst neomezeně. Vše se započítává do sacharidů, a vám by celkové mohlo stačit 200 g denně, což zahrnuje ovoce, sladší zeleninu, přílohy, omáčky atd. Rovněž vaše pohybová aktivita se zdá dostatečná. Měl byste dělat to, co vás baví a při čem se alespoň trochu zadýcháte. Pokud tedy ještě chcete něco dalšího pro prevenci diabetu udělat: omezte ještě trochu kalorický příjem a cvičte pravidelně. Ve vašem věku byste se měl spíš více vytrénovat, než abyste si působil bolesti šlach a svalů. Proto se o vhodném způsobu fyzické námahy poraďte třeba ve fitness centru, abyste svaly nezatěžoval jednostranně.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
dotaz ohledně neklesajícího krevního cukru při dietě
(21.04.2021)
Dotaz
Dobrý den, píši Vám jménem svojí maminky. Má přes rok diagnostikovanou cukrovku 2. typu. Bere na ni lék Glucophage 2 x denně 500 mg. Dále bere léky Betamed 20 mg a Tezeo 80 mg na tlak a Roxilip 20 mg na cholesterol. Hladinu krevního cukru má 7,7. Přestože zhubla 13kg a má teď spíše podváhu a dodržuje danou dietu, že si všechno jídlo odvažuje, hladina krevního cukru jde spíše nahoru. Chtěla bych se zeptat, zda-li je možné nějak zjistit, proč se toto děje? Nemůže to být vedlejší účinek některého z léků? A můžete nám, prosím, doporučit nějakého odborníka, na kterého bychom se mohli obrátit? - její obvodní lékařka ji totiž nechce nikam poslat. Děkuji a přeji příjemný den. Evavěk: 77 let výška: 155 cm váha: 51 kgDetail dotazuOdpověď
Milá Evo,
Já se domnívám, že vaše maminka má nedostatečnou inzulínovou sekreci. Glykémii na lačno má sice zvýšenou jen málo, ale hodnoty po jídle ani výsledek glykovaného hemoglobinu neznám. Kromě Glucophage existují ještě další léky, které mohou zlepšovat účinky inzulínu nebo podporují inzulínovou sekreci, ale vzhledem k tomu, že vaše maminka je zcela štíhlá a možná dále ještě hubne, tak bych doporučoval tyto léky ke Glucophage nepřidávat, ale spíše zařadit podávání inzulínu, pravděpodobně jen v malé dávce. Inzulín je to, co vaší mamince chybí, je to látka přirozená a dovolí obnovit normální zdravé stravování. Inzulín, pravděpodobně v jedné dávce dlouze působícího přípravku, by měl nasadit diabetolog, ke kterému by matku měl odeslat obvodní lékař.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
Nutnost brát léky?
(19.04.2021)
Dotaz
Dobrý den. Jsem žena a je mi 59 let,vážím 78kg a měřím 166cm. Užívám Tritace Combi 5mg denně na tlak, Sortis 40mg denně nacholesterol a Diomax na žili. Teď mi lékařka řekla, že mám cukrovku a mám brát Stadamet 850mg denně. Naměřili mi hodnoty 6,2 nalačno a 46 dlouhodobý cukr. Je nutné brát už tet tyto léky, nebo nejprv skusit držet dietu bez léku na cukr. Nemám žádné příznaky cukrovky. Děkuji za odpověď. Hanavěk: 60 let výška: 166 cm váha: 78 kgDetail dotazuOdpověď
Milá Hano,
podle vašich stručných údajů usuzuji, že máte tzv. syndrom inzulínové rezistence, jehož hlavními součástmi jsou: obezita, zvýšený krevní tlak, zvýšené hladiny krevních tuků a zejména porušený účinek inzulínu, který může vyústit až v diabetes 2. typu. Podrobněji, doufám ale, že srozumitelně, se o tom můžete více dočíst na našich stránkách:
https://www.cukrovka.cz/inzulin-a-inzulinova-rezistence
Tato porucha je základem pro vývoj pozdních komplikací, a proto se vyplatí ji věnovat pozornost a „léčit“ soustředěně všechny její součásti. Ve vašem případě užíváte léky na zvýšený krevní tlak a zvýšenou hladinu cholesterolu. Vaše tělo v současné době již nedokáže čelit snížené účinnosti inzulínu, a to se projevuje zvýšenými hodnotami glykémie.
Dá se říci, že všechny poruchy dobře reagují na základní opatření, kterými jsou dostatek tělesného pohybu a snížení kalorického příjmu. Kromě zbytečných živočišných tuků byste měla také omezit celkovou spotřebu sacharidů. Pro vás by bylo vhodné jejich množství do 150 g za den, přičemž je nutné zahrnout jejich podíl ve všech složkách stravy (včetně např. polévek a omáček). Toto opatření sice může fungovat, ale v praxi bývá užitečné tělu ještě více pomoci a zařadit také metformin (je v léku Stadamet), který zlepšuje citlivost tkání na působení vašeho vlastního inzulínu. Tento lék má navíc řadu příznivých účinků jak na tělesnou hmotnost, tak také na spektrum krevních tuků. Je velmi dobře ověřen a je prokázáno, že u porušené glukózové tolerance brzdí vývoj směrem ke zjevnému diabetu. Proto vám tento lék doporučuji, i když fyzická aktivita a přísná dieta by možná mohly stačit. Není důvod čekat, až cukrovka bude mít svoje příznaky. Potom již budete potřebovat kombinovanou léčbu. Lépe je takovému vývoji předejít.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
diabetes -mama berie nový liek, ale glykémia neklesá
(17.04.2021)
Dotaz
Mame zistili cukrovku hodnota na lacno 12. obvodna predpísala glucophage 1000mg.s krát denne. Ma 62 rokov. zmenila stravu cvičí lebo ma nadváhu ale cukor je stále rovnaký od 9 do 13.co by ste jej poradili? Ešte sme neboli na diabetologii.. Je to 5 dni co užíva liek.co by ešte mohla urobiť aby sa aspoň ten ranný cukor znížil.? Ďakujem.věk: 62 let výška: 162 cm váha: 90 kgDetail dotazuOdpověď
Dobrý den
Glucophage (účinná látka metformin) je lék, který používáme v léčbě cukrovky vždy jako první. Zlepšuje účinek inzulínu v těle pacienta a snižuje cukr zejména nalačno. Než se ale efekt léků a také změněného režimu dostaví, může trvat cca 4-6 týdnů. Teprve poté, pokud zároveň s dietou a pohybem nedojde ke zlepšení ranních hodnot k 6-6,5 mmol/l, doporučujeme zvyšování dávky nebo přidání dalších léků. Proto bych vaší mamince radila vydržet minimálně 4, ale klidně 8 týdnů, než budete léčbu upravovat.
s pozdravem
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
-
přestávka mezi jídly
(13.04.2021)
Dotaz
Čím delší mám přestávky mezi jídlem ,tím mám vyšší hodnoty cukru.Užívám glimepirid mylan ráno 2 ks.večer jeden ks.Stadamet 500 mg-ráno jeden v poledne jeden.Dříve mi delší přestávky mezi jídlem mi cukr klesal.věk: 66 letDetail dotazuOdpověď
Dobrý den,
Glimepirid je silný preparát, který zvyšuje uvolňování inzulínu ze slinivky. Obvykle neradi využíváme vyšších dávek, protože může po delší době dojít ke snížení produkce inzulínu slinivkou. Ve vašem případě bych neradila zvyšovat dávku léků, spíše zvážit úpravu léčby přidáním jiného preparátu. Je možné, zvláště pokud máte cukrovku řadu let, že vaše slinivka již nevyrábí tolik inzulínu. Proto proberte hodnoty glykémie na diabetologii. Lze v laboratoři zkontrolovat zda slinivka inzulín ještě vyrábí. Podle toho by pak pro vás možná byla vhodná kombinační léčba inzulínu s tabletami. Bez znalosti vašeho typu diabetu a dalších nemocí podrobněji léčbu upravovat nelze.
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
-
čerstvě diagnostikovaná cukrovka a pivo
(13.04.2021)
Dotaz
Týká se muže ve věku 42 let - netýká se mě dotazovatelky.
Glykémie v hodnotě (úplně první měření) 17. Můj dotaz, zdali škodí pití piva, v jakém denním množství nevadí?! Hana
věk: 42 let výška: 180 cm váha: 85 kgDetail dotazuOdpověď
Milá Hano,
Pivo samo o sobě není žádný jed, a to ani pro pacienty s diabetem. Obsahuje v sobě ale poměrně dost kalorií a také sacharidy. Kromě toho samozřejmě obsahuje alkohol, a ten s klidným svědomím nemůže doporučovat žádný lékař. Tedy vše s rozumem, při diabetu zvlášť.
Jistě záleží na tom, jak ona osoba, které se to týká, zvládá svůj diabetes a jak je léčena. Správně je nutné pivo započítat to celkového limitu kalorií a zejména sacharidů. Obsah sacharidů v pivu je různý, ale např. Plzeň 12 ° obsahuje v 500 ml asi 25 gramů, což je hodně. A s tím je nutné počítat. Bez dalších opatření bude tedy zvyšovat glykémii a navíc může to vést k obezitě.
Dobře vyrovnaný diabetik může v přiměřené míře pít pivo, ale obsah sacharidů musí započítat do svého dietního plánu. Pokud jde např. o pacienta s diabetem 1. typu, tak si trochu přidá inzulínu nebe ubere sacharidy v příloze. Jde-li o osobu s diabetem 2. typu, musí především myslet na obezitu, ale také musí předcházet tomu, aby pivo zvyšovalo glykémii.
Mám ale obavu z jedné věci: Disciplinovaný a vyškolený člověk s diabetem na tyto věci sám přijde. Když se ale někdo ptá tak, jako vy, tak v tom pociťuju velkou touhu po tom pivu a sklon k malé disciplíně. Po jednom pivu člověk často dostane chuť na další a tak dále. Navíc ztrácí ostych, a dokonce si dá nějaké jídlo navíc, které glykémie dále zvyšuje.
Existuje také docela dobré tzv. „diapivo“. To sacharidy skoro vůbec neobsahuje (protože jsou všechny zkvašeny na alkohol). V malé míře může být dobrým doplňkem pro rozumné osoby, ale je zejména nutné dávat pozor na obsah alkoholu, stejně jako u ostatních osob. Některá diapiva jsou dokonce velmi dobrá, ale v hospodě je nemají.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
diabetes sekundární - čtečka a senzor (úhrada VZP)
(08.04.2021)
Dotaz
Dobrý den, manželovi byl v prosinci 2020 diagnostikován tumor na slinivce. V polovině ledna prodělal operaci, kde mu byl odstraněn kousek žaludku, slinivka, slezina, žlučník (po histologickém vyšetření naštěstí byl tumor ještě benigní). Díky tomu, že nemá slinivku, je nyní diabetik na inzulínu. Dle sdělení jeho ošetřující diabetoložky prý nemá nárok na plnou úhradu pojišťovnou na senzor, čtečku (např. Freestyle libre) atd. Můžete mi, prosím, sdělit, zda opravdu nemá nárok, když dle jeho zdravotního stavu je vlastně diabetik 1. typu, kteří na to nárok mají? Jaký je tedy rozdíl mezi diabetikem 1. typu a sekundárním diabetikem? Dle sdělení VZP je prý možné ho zařadit do nějaké výjimky, aby na tyto zdrav. pomůcky měl nárok. Mnohokrát Vám děkuji za vysvětlení a případný návod na možnost úhrady pojišťovnou.věk: 50 let výška: 187 cm váha: 79 kgDetail dotazuOdpověď
Vážená paní, adresuji svoji odpověď vám, protože vy jste ten, kdo se ptá, i když se jedná o manžela.
Diabetes, který vzniká po odstranění slinivky břišní, patří do širší skupiny, která se označuje jako "jiné specifické typy diabetu". Není to tedy diabetes 1. typu, což je onemocnění autoimunitní, ani diabetes 2. typu. Ve svém důsledku ale připomíná značně diabetes 1. typu, protože také zcela chybí sekrece inzulínu. Ba co více, chybí nejen buňky, které tvoří inzulín, ale také buňky, které vyrábějí další důležitý hormon, a to glukagon. Glukakon je hormon kontraregulační, který glykémii naopak zvyšuje a pomáhá tělo chránit v případě hypoglykémie.
Diabetes vzniklý po odstranění pankreatu je zpravidla značně kolísavý a hrozí časté hypoglykémie při inzulíové léčbě. Ještě navíc je často provázen odstraněním části žaludku a dvanáctníku, takže nepravidelné je často i vstřebávání sacharidů ze střeva.
Senzory nejsou pomůcky, na které má určitý typ pacientů automaticky "nárok". Pro jejich předpis není nutná pouze samotná diagnóza, ale také to, že pacient je umí náležitě používat a že reálně přispějí ke zlepšení vyrovnání diabetu.
Pokud má váš manžel diabetes kolísavý a není to způsobeno jeho nedisciplinovaností, může mu lékař senzory typu FreeStyle Libre předepsat. Je ale nutné jej náležitě zaškolit a ověřit, že je používá kvalifikovaně a že přispívají ke zlepšení jeho diabetu. Jejich úhrada se započítává do celkové spotřeby pomůcek na léčbu diabetu a celková výše těchto nákladů nemůže překročit 60 tis. Kč. Nárok tedy není automatický, lékař jej musí zdůvodnit a ověřit. Pokud by se podařilo dosáhnout dobrých výsledků s použitím například 4-5 denních měření, nemělo by smysl mnohem dražší způsob měření glykémie předepisovat. Nicméně obecně mám za to, že v případě diabetu po pankreatektomii to má smysl, pokud opravdu je pacient ochoten a schopen jej správně používat. Pokud by se později ukázalo, že pacient senzory používá neadekvátně či případně se ani dostatečně neinformuje o hodnotách, které přístroj naměří, pojišťovna pak může senzory přestat hradit.
Pokud by se později ukázalo, že váš manžel má navzdory používání systému Freestyle Libre závažné hypoglykémie, bylo by vhodnější používat senzory, které nejen glykémii ukazují, pokud ji pacient chce znát, ale také samy informují pomocí poplašných hlášení, že například hypoglykémie hrozí, takže pacient může hypoglykémii včas předejít. Takovéto aktivní varování systém Fresstyle Libre neumí.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
ráno vysoká hladina cukru
(06.04.2021)
Dotaz
Dobrý den, s cukrovkou se léčím 6 let posledních 5 jsem na lécích ráno 1x Jardiance, večer 2x Glukophage XR 750 a 45 jednotek Toujeo. Nejhorší jsou ranní hodnoty od 10 po 14, dietu držím a každý den, chodím, děkuji za radu, Veravěk: 65 let výška: 164 cm váha: 72 kgDetail dotazuOdpověď
Dobrý den,
kombinace léků, kterou užíváte je dobře zvolená. Měla by ovlivňovat zejména glykémii ráno nalačno, Jardiance pak i glykémii přes den po jídle. Pokud se nedaří vylepšit ranní glykémii, mohla byste udělat následující.
1. Ujistit se, že ve večerních hodinách nepřijímáte žádné cukry (ovoce, jogurty, oříšky, pečivo apod.) 2. Inzulín lze ještě zvyšovat, po 2j týdně, ale dávku máte již poměrně vysokou, jako maximální bych pro vás viděla dávku někde kolem 50-55 jednotek. Někdy též užíváme jiný druh dlouhodobě působícího inzulínu. Dejte si také pozor, jestli neděláte technické chyby při aplikaci inzulínu (nutné je měnit místa vpichu, neaplikovat inzulín do zatvrdlého podkoží, po 3 dnech měnit jehly k inzulínovému peru) 3. Hladinu glykémie nalačno by také mohlo zlepšit navýšení dávky Glucophage na 2x 1000 mg denně.
Konkrétní úpravu léků je ale zapotřebí provést po poradě s vaším lékařem. Pro zvyšování dávek léků, či jejich změnu, je potřeba posoudit více věcí a nelze to provádět on-line.
Držím Vám palce
s pozdravem
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
-
diabetes a pul roku boli hlava, brni koncetiny, jsem unaveny
(04.04.2021)
Dotaz
Dobry den mam cukrovku, pani doktorka jeste nevy jakeho typu, ale uz pul roku mam velke problemi. Byl jsem zvykli jezdit na vylety uzivat si s detmi hezke pocasi a radovat se snimi. Bohuzel od doby co mi zjistili cukrovku nic nezvladam porad me boli hlava mam problemy s pohybem, vse me vycerpa a brni me koncetiny. Prosim poradte rad bych se vratil do normalniho zivota. Zena uz je taky vycerpana a nestastna. Dekuji Jaroslavvěk: 37 let výška: 184 cm váha: 90 kgDetail dotazuOdpověď
Milý Jaroslave, jak vám mohu udělit kvalifikovanou radu, když pořádně nevylíčíte, co vám je? To je, jako bych se na webu ptal automechanika, proč mi špatně jezdí auto, aniž bych mu řekl, o jaké auto jde, kolik má najeto kilometrů, jak probíhaly předchozí servisní úkony, a zejména, jak se špatný výkon auta projevuje. Asi by mi poradil, ať zajdu do servisu a tam nechám auto prohlédnout. Tak nějak by se hodilo odpovědět vám. Zajděte ke svému lékaři, podrobně mu své potíže popište a nechejte se vyšetřit.
Nicméně, když už jste se na naši dálkovou poradnu obrátil, upozorním vás na 2 základní možnosti:
- Před půl rokem vám byl zjištěn diabetes. Jste ještě mladý, nemáte větší nadváhu. Nevím, zda jste před tím zhubnul a zda vám byl nasazen inzulín, ale odhaduji, že ano. Je tedy více pravděpodobné, že se jedná spíše o diabetes 1. typu. Typ 2 pochopitelně bez dalších informací nemohu vyloučit. Pravděpodobně by v takovém případě zjištění diabetu předcházela vaše špatná životospráva a nadváha. Glykémie by asi nebyly tak výrazně zvýšené.
V každém případě ale u každého nově zjištěného případu diabetu, zejména u mladého a aktivního člověka, je potřeba pacientovi podrobně vysvětlit, v čem porucha spočívá, jak se léčí, jak se má upravit dieta a jaké parametry má pacient sám doma sledovat. Ve většině případů po několika týdnech po nasazení správné diety a odpovídajících léků se stav začíná zlepšovat a dobře motivovaní pacienti se po 3 měsících cítí jako dříve, jen mají trochu více starostí a dá jím to trochu více práce udržovat se fit, než jinak zcela zdravým osobám.
Napadá mě tedy, že vám není pořádně jasné, jaká opatření máte dodržovat, jak se máte stravovat a jak důležitá je pro vás fyzická aktivita. Také možná nevíte, jak pečlivě je potřeba sledovat vlastní glykémie a jak postupovat, aby se glykémie pohybovaly ve správném rozmezí. U nově zjištěného diabetu u mladší osoby je velmi důležité vše brát náležitě vážně. Nejdříve se to zdá příliš složité a namáhavé, ale nakonec zjistíte, že se to dá dobře zvládnout a přitom pokračovat ve svých dosavadních aktivitách a společenském uplatnění. Dá vám to, řekněme, asi 30 minut denně starání navíc, ale zato budete zase fit. V životě takových 30 minut denně mnoho lidí zbytečně ztratí při jiných, často zbytečných nebo dokonce škodlivých aktivitách.
Když ale někdo hned od začátku usiluje o kompromisy a léčí se jen tak, aby to nějak prošlo, tak se potom mnozí cítí unavení, nevýkonní, nebývá jim dobře, ještě ke všemu si zadělávají na pozdní komplikace diabetu, které se vyvíjejí během let.
- No, a pak je tu ta druhá možnost, a sice, že máte ještě nějakou jinou poruchu, která se možná podílela na vzniku diabetu, nebo také ne. A tahle porucha je příčinou vašich obtíží, i když třeba diabetes máte nyní již velmi dobře vyrovnaný.
Zatímco tu první variantu byste mohl sám rozpoznat podle toho, že se o svůj diabetes moc nestaráte, nerozumíte dietě, neměříte si pravidelně několikrát denně glykémie a ani pořádně nevíte, jak dobře je váš diabetes po půl roce vyrovnaný, tak tu druhou možnost by měl posoudit váš lékař, který vás podrobněji vyšetří.
Já vám přeju, ať svoji přechodnou indispozici brzy překonáte. Bude to chtít se toho o diabetu víc naučit, dbát o své zdraví a každodenně se trénovat, abyste byl více fyzicky fit a zvládal i psychické potíže. Dělejte to krok po kroku, ne všechno najednou a pak s tím zase přestat. Tento přístup ostatně pomůže skoro u všech typů dlouhodobých onemocnění.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
Mám cukrovku?
(02.04.2021)
Dotaz
Beru Diaprel 45 mg denně, Zkusila jsem ho na několik dní vysadit a cukr mám stále stejný maximálně 5,5 Jindřiškavěk: 62 let výška: 150 cmDetail dotazuOdpověď
Milá Jindřiško, předpokládám, že máte diabetes 2. typu a pravděpodobně máte nadváhu. Málo-kdy se v takovém případě bere pouze Diaprel, většinou se užívá současně také metformin, který zejména zlepšuje účinnost inzulínu. Diaprel spíše potencuje jeho sekreci.
V léčbě diabetu 2. typu hraje nejdůležitější roli dieta. Jsou-li zejména po jídle glykémie vyšší a pacient není příliš obézní, podávají se léky typu Diaprelu. Ve vašem případě nevím, zda uvádíte hodnoty glykémie na lačno, nebo zda máte takové pěkné hodnoty i po jídle. Pokud by tomu tak bylo, tak byste opravdu ten Diaprel nepotřebovala. Já si ale spíš myslím, že si glykémie za 1 či 2 hodiny po jídle netestujete. Normální hodnota na lačno pak nemusí být dostatečným ukazatelem.
Jinak si ale opravdu myslím, že u osob s nadváhou je lepší přitvrdit v dietě, než užívat Diaprel jako jediný lék, protože Diaprel obezitu neovlivňuje, nebo ji dokonce může potencovat.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
chybná diagnóza
(31.03.2021)
Dotaz
Dobrý den přeji, rád bych se zeptal, jaký vliv na plod matky může mít "píchání" inzulinu v těhotenství, (v průměru 10jednotek), pokud se zjistí, že diagnóza byla špatná a ve finále bylo zjištěno, že pacientka těhotenskou cukrovkou netrpí a vše bylo zapříčiněno špatným glukometrem. Léčba začala na základě odběrů které ukázali 5.1 Moc děkuji za Vaši odpověď, Michal.Detail dotazuOdpověď
Dobrý den,
inzulín neprostupuje placentou a tedy neovlivňuje vývoj miminka. Inzulín snižuje hladinu cukru v krvi a pokud by si pacient aplikoval vyšší dávky inzulínu, mohla by se mu hladina cukru v krvi snížit příliš a objevila by se nevolnost, slabost, pocit hladu.
S pozdravem
(odpovídá MUDr. Kateřina Anderlová, Ph.D. z interní ambulance porodnice "U Apolináře" v Praze)
-
Stravování při diabetu 2. typu
(27.03.2021)
Dotaz
Cukr na lačno mám okolo hodnoty 8. Čím bych měl sladit? Jak je to třeba s pudinkem slazeným třeba čekankovým sirupem, nebo jogurty s ovocem, nebo čokoládou? Jaroslavvěk: 82 let výška: 175 cm váha: 75 kgDetail dotazuOdpověď
Dobrý den Jaroslave,
téma náhradních sladidel si můžete nastudovat zde: Náhradní sladidla | cukrovka
Je téměř jedno, které náhradní sladidlo si zvolíte. Všechna náhradní sladidla jsou bezpečná. Nejvíce záleží na vašich chuťových preferencích.
Já osobně nejvíce používám čekankový sirup, který obsahuje 5% cukru. Lze jej používat i na tepelnou úpravu. A diabetici udávají, že nepozorují jeho efekt na glykémii. Můj druhý oblíbenec je Erythritol. Jeho energetická hodnota je nulová. Rovněž nezvyšuje cukr v krvi ani sekreci inzulinu. Lze jej zakoupit ve formě bílých granulí nebo prášku, který je podobný běžnému cukru. Nedoporučuje se jím zcela nahradit cukr, spíše je vhodnější jeho kombinace s jiným sladidlem.
Pudink je škrob (tedy sacharid) a pokud se dělá z mléka, obsahuje dále i mléčné cukry. Proto vám pudink (i když slazený čekankovým sirupem) nejspíše glykémii zvedne. Ale určitě bych ho nezařadila na černou listinu. Možná byste ho mohl po uvaření vyšlehat s nízkotučným tvarohem a doplnit tak další bílkoviny.
Slazené jogurty opět glykémii zvedají, ale pozor - na našem trhu lze sehnat jogurty s vyšším i nižším obsahem cukrů. Nebo i jogurty s náhradními sladidly. Vždy sledujte tabulky energetických hodnot, které jsou vytištěny na obalech potravin. Najděte si takový jogurt, který máte rád a který má uvedeno v kolonce SACHARIDY (nikoli pouze CUKRY) nejnižší obsah sacharidů.
Vhodnější varianta je koupit si klasický bílý jogurt nebo jogurt s vysokým obsahem bílkovin a dochutit si ho čerstvým ovocem či náhradním sladidlem. I jogurt s kvalitním hořkým kakaem bude fajn.
Je zde třeba počítat s tím, že i neochucený jogurt obsahuje mléčný cukr a může zvýšit glykémii. Rozhodně to ale není důvod k tomu, abychom mléčné výrobky nekonzumovali.
Tomuto tématu jsem se obsáhle věnovala zde:
Mléko a mléčné výrobky I. – mléko, fermentované mléko a jogurty | O cukrovce
(odpovídá Mgr. Beáta Bohnerová, ambulantní nutriční terapeutka)
-
Diabetolog mi neuznal nárok na očkování po 35 letech diabetu I.
(25.03.2021)
Dotaz
Diabetolog mi neuznal nárok na očkování po 35 letech diabetu I. na inzulínu, nemám prý komplikace a to mu hlásím křeče, trpnutí rukou, nohou, dle rozboru zjistil vyšší cholesterol, kompenzace už není moc dobrá. Rosťavěk: 50 let výška: 179 cm váha: 80 kgDetail dotazuOdpověď
Milý Rosťo,
V současné době probíhá v České republice očkování proti Covid-19 pokud možno co největší rychlostí. Rychlost je ale ze všeho nejvíc závislá na počtu dávek očkovací látky, které se dostanou do České republiky. Tak je tomu v podstatě ve všech evropských státech.
Ministerstvo zdravotnictví proto vypracovalo směrnici, je postupně očkovat nejvíce rizikové pacienty, kterým nejvíce hrozí těžký průběh onemocnění v případě nákazy. Roli hraje také věk. Jakmile budou proočkováni ti nejrizikovější, kritéria pro očkování se hned rozšíří. Cílem je, aby postupem času byly očkovány všechny dospělé osoby kromě těch, které si očkování vysloveně nepřejí nebo pro které je očkování vysloveně kontraindikováno.
Lékaři se opakovaně setkávají s tím, že různé osoby se dožadují přednostního očkování. Lékař však musí postupovat podle stanovených pravidel a nemůže je porušovat. Do jinak vedlo k tomu, že některé osoby by si přednostní očkování vynutily na úkor jiných.
Diabetes sám o sobě představuje rizikový faktor pro těží průběh koronavirové infekce. Na druhé straně, diabetes mellitus 1. typu sám o sobě riziko příliš nezvyšuje. Nebezpečí se týká zejména diabetiků vyššího věku, obézních nebo vysloveně špatně léčených. Podle stanovených kritérií by musely být přítomny další rizikové komplikace, jako jsou diabetické onemocnění ledvin, ischemická choroba srdeční, těžká hypertenze aj.
Doporučují vám k prostudování následující odkaz, který je pro lékaře v současné době závazný. Ti pak na základě této směrnice mohou v současné době vystavit pacientovi tzv. kód, na jehož základě se mohou registrovat k očkování v jednom z mnoha očkovacích center v ČR. I po zaregistrování však trvá nějakou dobu, než bude pacient k očkování pozván, a to podle dostupnosti očkovací látky.
Zde tedy ten odkaz: https://www.ikem.cz/UserFiles/Image/1616578892Diagn%C3%B3zy_a_zdravotn%C3%AD_stavy_prioritn%C3%AD_o%C4%8Dkov%C3%A1n%C3%AD.pdf
Směrnice je platná nyní a může být časem nahrazena jinou, jakmile se možnosti očkování dále rozšíří.
Doporučuji vám tedy, abyste důvěřoval svému lékaři, který vám jistě nechce možnost očkování odepřít, ale postupuje podle této směrnice, aby postupně byli proočkovány osoby s nejvyšším rizikem a postupně se dostalo i na ostatní.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
Správná diagnóza/léčba?
(22.03.2021)
Dotaz
Dobrý den, několik let jsem byla vedena jako diabetik neurčeného typu a asi před rokem jsem byla zařazena do 2. typu. Držím nízkosacharidovou dietu (do 100 g/den), ráno si píchám 14 j Lantusu a 2x denně užívám Synjardy 5/1000 mg. Ráno mám většinou cukr kolem 5 mmol/l. Snídaně (99% 2 malé celozrnné tousty s Lučinou a kedlubnou) mi vystřelí cukr až na 13 mmol/l, dolu ho dostávám sportem (+asi tak 3 hodiny po snídani začne působit Lantus) a celý den bojuji s vyšším cukrem po každém jídle (pro měření používám senzor FreeStyle Libre). Pro krátkodobý inzulín prý není důvod, jsem jasně "dvojka". Dá se to takto určit? Děkuji předem za odpověď. Martinavěk: 39 let výška: 176 cm váha: 74 kgDetail dotazuOdpověď
Milá Martino, jak byste se dočetla i na našich stránkách, existují více typů diabetu, ale typ 2 je zdaleka nejčastější a po něm následuje typ 1. Zároveň ale ten typ 2 se nechová vždycky stejně. U některých osob převažuje obezita, sklon k vyššímu krevnímu tlaku a zvýšené hladiny krevních tuků, u jiných je spíše nedostatečná inzulínová sekrece, i když tvorba inzulínu přetrvává. Pokud v tomto případě sekrece inzulínu dále klesá, není někdy v klinických projevech zásadní rozdíl od typu 1, i když příčina ztráty produkce inzulínu je odlišná.
Léčba některých případů diabetu 2. typu není zásadně odlišná od léčby diabetu 1. typu. U obézních pacientů, kteří se navíc málo pohybují a mají zjevnou inzulínovou rezistenci, dávají lékaři přednost postupům, které zlepšují citlivost k inzulínu. Nasazení inzulínu a zvyšování jeho dávek může někdy jen zhoršovat obezitu a citlivost k inzulínu dále snižovat.
Když ale nemáte větší nadváhu, držíte dietu s výrazným omezením sacharidů (100 g je už docela málo, pokud to počítáte správně), dostatečně se pohybujete a vaše glykémie i při užívání léku Synjardy jsou zvýšené, tak zjevně potřebujete zvýšit dávku inzulínu. Nejvhodnější by asi bylo podávat Lantus spíše na noc (a dávku volit tak, abyste se ráno blížila ideálně hodnotě asi 5 mmol/l a přitom neměla noční hypoglykémii). Před jídlem byste si pak měla dávat malou dávku rychlého inzulínu, ze začátku např. 2 j. Dávky rychlého inzulínu byste pak volila také podle toho, co se chystáte sníst a jakou fyzickou zátěž očekáváte.
Stálo by také zato vyšetřit občas přítomnost ketolátek v moči. Pokud by byly pozitivní více než slabě plus, tak byste ten inzulín potřebovala tím více.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
diabetes 2 typu, mám pocit, že metformin neúčinkuje
(22.03.2021)
Dotaz
Dobrý den, mám diabetes 2 typu, ráno beru ráno Glimepirid 4mg a v poledne a večer (19,00h) Metformin 500 mg, ale když se kolem 23.00 h změřím, mám cukr kolem 15 a ráno před snídaní taktéž. Jako by ten Metformin vůbec neučinkoval. Můžete poradit? Ještě doplním, že když se změřím ve 2.15 až 2.30 h, tedy po obědě, mám do 10 mmol. Díky za odpověď Josef.věk: 65 let výška: 178 cm váha: 87 kgDetail dotazuOdpověď
Milý Josefe,
Metformin je lék, který zlepšuje účinnost inzulínu a u diabetu 2. typu patří k základním přípravkům. Účinkuje ale spíše dlouhodobě, nepůsobí bezprostřední pokles glykémie. Zejména brání tomu, aby se glykémie nezvyšovala na lačno tím, že se glukóza v těle nadměrně nově nevytváří nebo neuvolňuje ze zásobního glykogenu v játrech.
Pokud držíte správně dietu, zejména nejíte zbytečně mnoho sacharidů, tak vám vaše dosavadní léčba zjevně nestačí. Mohl byste zkusit jíst denně asi 150 g sacharidů (je ale nutné skutečně započítat všechny, ve všech složkách stravy), ale pokud by to nepostačovalo, doporučoval bych používat na noc malou dávku dlouze působícího inzulínu. Pokud byste měl nadváhu, což vy nemáte, tak by se daly přidávat ještě jiné léky v tabletách, ale asi by byl ten inzulín nejvhodnější.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
vysoká citlivost na inzulin
(22.03.2021)
Dotaz
Dobrý den, prosím o radu, jestli má lěčba diabetu je správná. Hodnota C- peptid je 127 mmol/l, glykovaný hemoglobin 47 mmol/l. Před léčbou inzulinem jsem mívala glykovaný hemoglobin kolem 43. S cukrovkou původně 2. typu se léčím 32 roků a jen inzulinem Tresiba a NovoRapid půl roku. Tresiba 8 jednotek ráno, NovoRapid 4, 2, 4. Tento krátkodobý inzulin si mám píchat 1,5 hodiny po jídle, dle naměřených hodnot cukru. Tyto hodnoty mívám kolem 14.mmol/l. A po aplikaci 4 jednotek NR mi hladina rapidně klesne. V noci mívám hodnoty kolem 5 mmol/l. Proto si nemůžu píchat víc Tresiby, protože bych měla hypoglykemii, léčím se středně těžkým apnoe. Podle paní doktorky jsou to malé dávky, ale i ty mi způsobují velké rozdíly v glykemii, hlavně během dne po jídle. Jsem prostě hodně citlivá na inzulin. Jím 3 x denně a mezi jídly jen ovoce či zeleninu. Vím, že je to těžké, ale prosím o Váš názor. Děkuji Vlastavěk: 72 let výška: 170 cm váha: 62 kgDetail dotazuOdpověď
Milá Vlasto,
podle toho, jak líčíte svůj případ, u vás postupně klesá schopnost produkovat inzulín, takže se situace nyní více podobá diabetu 1. typu. Produkci inzulínu máte ale ještě částečně zachovanou, jenom nejste schopna reagovat na zátěž sacharidů v jídle. Alespoň se tak domnívám, pokud vámi udávaná koncentrace C-peptidu je v jednotkách pmol/l. Hodnotu glykovaného hemoglobinu máte celkem dobrou.
Myslím, že by vám nyní prospělo používání kontinuálního senzoru hladiny glukózy v podkoží Freestyle Libre, na kterém byste mohla pozorovat včas vzestupy i poklesy glykémií a mohla podle toho včas reagovat.
Navrhoval bych malinko navýšit dávku Tresiby, třeba na 10 j., efekt se ale dostaví až po několika dnech, protože Tresiba účinkuje velmi dlouho. K tomu byste mohla podle glykémií podávat Novorapid, ale rozhodně před jídly, možná v menší dávce, třeba jen 2 nebo 3 j.
Více vám poradit na dálku nemohu. Rozhodně vše řešte ve spolupráci s paní doktorkou. Ten senzor by vám ale určitě pomohl, jen někteří lidé na jeho informace reagují ukvapeně, proto byste potřebovala zacvičení.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
Tresiba Apidra jak dávkovat
(21.03.2021)
Dotaz
Dobrý večer se chci zeptat ja mam inzulin Tredibu a mam si oorad problémy mam pocit ze nefunguje protože kazdej den si musím na noc píchat denni inzulin Apidru a někdy musím si pripychovat celou noc denni inzulin a to i když jdu spát s glikemii 6 třeba tak už si musím pripychovat denni ale někdy mam kvůli tomu hypoglikemie v noci nebo ráno ale když si nenechám denni inzulin tak to porad se chce zvyšovat a doktor říkal ze to je náhoda ale mam to kazdej den ten problém a mam cukrovky 1 typu děkujiDetail dotazuOdpověď
Pokud jste léčen pro diabetes 1. typu, jsou důležité dvě věci.
1. stanovit správně dávku dlouhodobého inzulínu (to je inzulín Tresiba) nepíšete kolik si aplikujete inzulínu Tresiba, dávka se u většiny diabetiků 1. typu pohybuje mezi 16-30j/den. Proto pokud máte trvale přes noc vzestup cukru, je možné dávku Tresiby zvyšovat o 2 jednotky za týden a to dokud nebudete mít uspokojivou hodnoty cukru ráno nalačno (5-7mmol/l)
2.dále je důležité aplikovat si krátkodobý inzulín (denní inzulín, Apidra) vždy cca 15minut před každým jídlem, které obsahuje cukry (brambory, rýže, těstoviny, pečivo, ovoce) Apidru pak můžete i přes den dopíchnout pokud je vaše glykémie vyšší než cca 10-12mmol/l. Je důležité podat si Apidru tak akorát. Tedy ani moc ani málo. Možná jí na noc dáváte příliš, proto pak máte hypoglykémie. 1 jednotka Apidry sníží obvykle cukr o 2-2,5mmol/l.
podrobnější rozbor záznamů z glukometru nebo ze systému pro kontinuální monitoring glykémie a úpravy dávek inzulínu je potřeba zkonzultovat u vašeho diabetologa
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
-
jak mám odhadnout správnou dávku inzulinu
(19.03.2021)
Dotaz
Dobry vecer se chci zeptat mám cukrovku 1 typu a mám ji 10 let a doktor mi říkal že si mám před jídlem čekat 10 15 minut a pýcha si Apidra a Lantus w stehy se mi že když mám třeba 10 a pichnúť si 5 a čekám 10 Minut a najím se tak mám po jidle tak za 30 Minut nisi hodnotu třeba i 2 nebo 3 a nic na to nebom a asi tak za dalších 10 Minut my to leze samo nahoru tak jsem zkusil čekat 5 minut a měl jsem to za 30 mi už na 14 a nevím jak to mám dělat nevím jak mám odhadnout správnou dávku inzulinu jedině co vím že si pýcham lantus na noc 9 a dění moc nevím někdy potřebuji víc někdy min od 4 do 6 a každej den mám jiné hodnoty jeden den jsou normální další den nisi a dál si vysokej a ráno snídám 40 sacharidu na oběd 60 večeře 60 a ráno si většinou počkam 4 pak 4 nb 5 nb 6 na oběd večeře a nejde mi to odhadnout a ještě mám problémy s lantusem když nemám druhou večeři tak pak po půl jedné ráno my to pokaždé leze dolu tak jim až v noci někdy musí i 2 krát 3 krát za noc a jsem pořád nevyspalej a nevím jestli mám ještě snížit lantus omlouvám se jestli něco bude nesrozumitelné děkuji zatím naschle Stanislavvěk: 26 let výška: 178 cm váha: 64 kgDetail dotazuOdpověď
Milý Stanislave,
základem léčby diabetu 1. typu je dobré pochopení vlivu diety, pohybu a dávek inzulínu na glykémii. Člověk by se měl naučit dávky upravovat podle toho, co se chystá sníst, jakou má právě glykémii a co se chystá v následujících hodinách dělat. Na někoho působí inzulín jinak ráno a jinak večer, tak i k tomu se musí přihlížet.
Dávka dlouze působícího inzulínu se zpravidla volí tak, aby glykémie byly v dobrém rozmezí (třeba 4,5-9 mmol/l) na lačno, zejména ráno, ale také během dne, když člověk nic nejí. Rychlý inzulín se dává tak, aby glykémie po jídle nevystoupila pokud možno nad asi 10 a aby také nenásledovala hypoglykémie třeba za 2 hodiny od dávky inzulínu.
Není to vůbec snadné, ale váš lékař by to s vámi měl probrat a doporučit vám, kolik asi budete potřebovat inzulínu, abyste mohl sníst 10 g sacharidů. Také by vám měl pomoci určit, o kolik můžete očekávat, že vám klesne glykémie, když nic nejíte a podáte si 1 j. inzulínu. Z těchto údajů se pak dá vypočítat, kolik inzulínu si máte před jídlem dát.
Mohl bych vám také poradit, abyste se podíval na edukační stránky IKEM (www.ikem.cz , Centrum diabetologie). Tam najdete přehledné návody.
Jinak to ale chce důslednost a pečlivost. Když se snažím pochopit, na co se přesně ptáte, tak je to pro mě obtížné. Máte tam tolik překlepů a zkomolenin, že je mi hned jasné, že jste svůj dotaz po sobě vůbec nepřečetl, a já nakonec skoro nerozumím, na co se ptáte. Chce to pečlivost, stejnou jako pečlivost při volbě dávek inzulínu.
Obecně platí, že pokud máte glykémii v dobrém rozmezí (mezi 4 a 7 mmol/l), tak stačí, když si bolusovou dávku inzulínu dáte až těsně před jídlem.
Když ale máte hodnotu zvýšenou, tak je nutné počítat s tím, že glykémie musí nejprve klesnout na normální hodnotu a pak teprve byste měl jíst. Proto při hodnotách mezi 7-10 mmol/l je dobré počkat aspoň 15 minut, při hodnotách vyšších déle. Někdy je také nutné přidat trochu inzulínu navíc, nebo omezit množství sacharidů v jídle. Jen musíte vědět, jakou činnost po jídle budete dělat. Když třeba půjdete na náročnější výlet či rychlou procházku, je lepší dávku příliš nezvyšovat, abyste navzdory jídlu neměl pak asi za 2 hod. hypoglykémii.
Osobně si myslím, že byste se měl prostřednictvím vašeho diabetologa objednat na pohovor k dietní sestře či nutričnímu terapeutovi. Ten by vám to vysvětlil a vy byste mohl průběžně ptát. Je to velmi důležité pro váš další života, tak byste to měl udělat. V dnešní době to jde i pomocí videohovoru.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
C-peptid, hodnota z krve 1070, co to znamená?
(17.03.2021)
Dotaz
Pozná se podle toho kolik dává slinivka inzulínu a do jaké míry funguje?věk: 48 letDetail dotazuOdpověď
Milá Jano, vyšetření C-peptidu se nejčastěji provádí právě kvůli tomu, abychom mohli posoudit, zda určitá osoba je schopna si tvořit v těle svůj vlastní inzulín.
Inzulín se uvolňuje z beta buněk to krve tak, že se nejprve uvolní větší molekuly, které obsahují 2 pevně spojené součásti, a to C-peptid a inzulín. V krvi se tato molekula rozštěpí na samostatný inzulín a C-peptid.
Inzulín je ale možné také podávat to těla injekčně. C-peptid nikoliv. Proto i u osob léčených inzulínem v injekcích poznáme, zda tvoří také svůj vlastní inzulín.
U osob s diabetem 2. typu často inzulín špatně funguje. Tělo na to reaguje tak, že tvoří inzulínu více, než jinak potřebují zdravé osoby. To se mimo jiné projeví také tím, že mají vysokou krevní hladinu C-peptidu.
Neuvedla jste jednotky, ve kterých je vaše hodnota C-peptidu uvedena. Podle vysokého čísla usuzuji, že se jedná o pmol/l. Pokud tomu tak opravdu je, vaše hodnota je vysoká a svědčí pro to, že a) produkujete sama značné množství inzulínu a b) inzulín vám asi nefunguje dostatečně, protože hladina je dosti vysoká.
Jinými slovy: pokud byste neměla nadváhu, dostatečně sportovala a držela dietu, asi by vám vaše inzulínová sekrece postačovala k tomu, abyste nemusela brát příliš léků na diabetes.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
testovací proužky
(16.03.2021)
Dotaz
diabetička 2 typu, 3x denně aplikace inzulinu, 1x aplikace dlouhého Na kolik testovacích proužků za rok mám nárok, Květavěk: 69 let výška: 154 cm váha: 71 kgDetail dotazuOdpověď
Milá Květo, pacienti léčení tzv. intenzifikovaným inzulínovým režimem (kombinace 4 dávek inzulínu denně nebo inzulínová pumpa + samostatné monitorování glykémií + náležitá edukace a úprava dávek podle glykémie) mohou mít nyní bez doplatku předepsáno až 1 500 proužků pro monitorování glykémie za 1 rok. Intenzifikovaná léčba musí být řádně dokumentovaná.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
prediabetes
(13.03.2021)
Dotaz
Dobrý den, touto cestou se na Vás obracím s velikou prosbou. Potřeboval bych, zda byste mi mohli poradit v situaci, ve které se nacházím poprvé. Jako každý člověk, musím chodit na pravidelné zdravotní prohlídky. Při té letošní, však na mne čekalo nemilé překvapení. Mým praktickým lékařem mi bylo sděleno, že se moje hodnoty cukru v krvi nacházejí nad hranicí tolerance, tedy v překladu pro mne, že by se u mne mohla začít rozvíjet cukrovka. To mne, nebudu lhát překvapilo a začal jsem si klást otázku, z jakého důvodu se tak děje a co pro to, abych se diabetikem nestal, mohu udělat. K hodnotě, která mi byla zjištěna uvádím, že se jedná o hodnotu 6,3, kdy toto je hodnota, která se nachází v tzv. šedém pásmu, tedy, to, že nejsem zcela v pořádku, ale ještě nejsem cukrovkář. Je mi zřejmé, že toto víte. Ohledně sebe mohu říci, že si o sobě nemyslím, že bych byl obézní, i když asi jako každý o sobě občas pochybuji. nejsem rovněž nijak vychrtlý, řekl bych, že mám na svoji výšku normální váhu, kdy při výšce 175 cm vážím 75-76 kilogramů. Rovněž se snažím, pokud to jde, pravidelně sportovat. Nejím téměř žádné sladké, kromě ovoce, jím vícekrát denně, žádné extra mastné, kořeněné, nebo fast food jídlo. Je pravdou, že mám moc rád uzeniny, ale ty mám tak jednou, maximálně dvakrát do týdne. Rovněž nekouřím a nepiji a i jinak si myslím, že žiji prakticky zdravě. V rodině jsem se ptal a cukrovkou u nás nikdo netrpí. Každopádně na základě výsledků mé zdravotní prohlídky, jsem se rozhodl pozměnit své stravovací návyky a jídelníček, a zkusit udělat něco pro to, abych se do kolonky diabetik nikdy nedostal. Protože však cukrovkou nikdo z naší rodiny netrpěl ani netrpí a ani v mém okolí nikoho takového neznám, tak nevím, jakým způsobem a kde bych měl vlastně začít. Z tohoto důvodu se tedy obracím na Vás a zasílám Vám tento email s prosbou, zda byste mi nemohli nějak poradit tedy poradit s jídelníčkem, nebo odkázat na nějakou konkrétní osobu, která by mi s tímto mohla pomoci, rovněž jako předat jiné rady a zkušenosti, které jistě, s počtem lidí, kterým jste pomohli, budou reálné a vyzkoušené. Slyšel jsem, že vysoký cukr může být i z dlouhodobějšího stresu, kterého mám nyní požehnaně, neboť moje práce i soukromí je již několik měsíců permanentně přetěžované. I když u koho, toto za současné situace není. Snažím se tedy odbourávat i tento nahromaděný stres za pomoci odborníka. Budu pevně věřit ve Vaši odpověď a moc se na ni těšit. Předem děkuji za pomoc a přeji Vám mnoho zdraví a lepší zítřky. S pozdravem Richardvěk: 34 let výška: 175 cm váha: 76 kgDetail dotazuOdpověď
Milý Richarde, napsal jste poměrně rozsáhlý dotaz, ale nepodíval jste se, co všechno na téma prediabetu bylo na našem webu už napsáno. Proto vám doporučuji, podívejte se na následující odkazy:
https://www.cukrovka.cz/inzulin-a-inzulinova-rezistence
https://www.cukrovka.cz/prevence
https://www.cukrovka.cz/diagnostika
Kromě toho byste tam našel hodně našich odpovědí na podobné otázky, viz https://www.cukrovka.cz/poradna?search=prediabetes.
Po přečtení vaší zprávy nalézám vlastně jen jeden dotaz. Ptáte se, jakou byste měl dodržovat životosprávu a zejména jak byste se měl stravovat. Nejprve mi ale dovolte, abych se vyjádřil k té glykémii na lačno 6,3 mmol/l.
Správně jste si vyhledal, že normální hodnota glykémie má stanovenou horní hranici, a tou je 5,6 mmol/l. Hodnoty od 7 mmol/l již odpovídají diabetu, přičemž výsledky mezi těmito dvěma čísly se označují jako porušená glykémie na lačno, porušená glukózová tolerance, respektive prediabetes. Není to všechno úplně totéž, ale přibližně ano. Podrobnější klasifikace by vyžadovala další upřesnění, např. glukózový toleranční test. V každém případě ale jedna hodnota glykémie ke klasifikaci nestačí. Pokud vám tedy lékař zjistil hodnotu na lačno 6,3 mmol/l, měl by vás přinejmenším pozvat na minimálně jedno další vyšetření. Vyšetření by mělo být provedeno ráno po celonočním lačnění. Stanovení by mělo být provedeno v centrální laboratoři, tedy nikoliv pouze s použitím osobního glukometru. Glykémie je hodnota kolísavá a jedna hodnota nad 5,6 mmol/l ještě „zimu“ nedělá, bych odpověděl v paralele s vlaštovkami, kdy se říká, že jedna vlaštovka jaro nedělá.
Budete-li mít opakovaně zvýšenou hodnotu a budete-li hodně zvědavý, tak byste se měl objednat na orální glukózový toleranční test, abyste věděl přesněji, jak na tom stran metabolismu glukózy jste. Vypijete 75 g cukru v čaji a glykémie vám bude vyšetřena před podáním, za hodinu a za 120 minut.
Nyní odpovím na otázku, co byste měl dělat, pokud by se zvýšená glykémie mezi 5,7 a 6,9 mmol/l potvrdila.
- Skoro jistě by se jednalo o prediabetický stav směřující ke vzniku diabetu 2. typu. Nelze ale ve vašem mladém věku a s přihlédnutím k tomu, že nemáte nadváhu, že by se mohlo jednat také a první a zcela náhodný záchyt rozvíjejícího se jiného typu diabetu, zejména diabetu 1. typu. Toto onemocnění vzniká různě rychle, a pokud se vyvíjí velmi pomalu, může být prvním nálezem jen mírně zvýšená glykémie. Pro tento případ bude nutné glykémii v kratší době (třeba za 1 měsíc) zopakovat, a stejně tak, pokud by se u vás objevily nějaké obtíže, jako třeba časté močení a hubnutí.
- Jinak by ale mohlo jít o varovný nález, který odpovídá riziku, že se postupem času u vás může vyvinout diabetes 2. typu. Ten velmi často souvisí s obezitou, malou fyzickou aktivitou a nezdravým způsobem života. V tomto případě je důležité, abyste si udržoval stabilní přiměřenou tělesnou hmotnost, pravidelně – pokud možno každý den – se dostatečně pohyboval, nejlépe alespoň jednu hodinu denně. Jídlo byste měl mít kaloricky vyrovnané s dostatkem zeleniny a méně sladkého ovoce, s určitým omezením sacharidů (asi 200 g denně), s vynecháním nezdravých tučných jídel a omezením vysloveně sladkých jídle. Neměl byste také pít nápoje slazené cukrem. To všechno ale platí obecně i pro zdravé osoby a podle vašeho líčení se ani moc neliší od toho, co dosud děláte. Jen byste v tom měl pokračovat. Zejména pohyb a štíhlá linie jsou důležité faktory v prevenci diabetu 2. typu.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
diabetes 2. typu, průjem 5 let
(11.03.2021)
Dotaz
Mám diabetes 2 typu od r. 2008. Užívám léky Janumet (sitagliptin, metformin) a Amaril (glimepirid) ráno a večer. Od operace žlučníku mám průjem již 5 let. Všechna vyšetření jsou v pořádku. Po 5 letech vyměněn Janumet za Januviu (sitagliptin) a průjem ustal. Prý alergie na Metformin. Jenomže po úpravě mám zvýšený cukr 9 až 11 po jídle. Ráno také kolem 9 na lačno. Je nějaká léčba, abych měla cukr v normě a neměla průjmy? Je mi 64 let a vážím 82 kg/168 cm. Děkuji. Jiřinavěk: 65 let výška: 168 cm váha: 82 kgDetail dotazuOdpověď
Milá Jiřino, možností existuje celá řada, ale na prvním místě je dieta, zejména omezení kalorického příjmu a množství sacharidů v dietě.
U toho metforminu zjevně nejde o alergii (což je imunologická reakce), ale prostě pro omezenou střevní snášenlivost. Já bych v první řadě doporučoval opět zkusit ten metformin, ale v menší dávce, třeba jen 500 mg 1x denně (protože v Janumetu je ho buď 850 mg, nebo 1000 mg). Věřím, že potom bude snášenlivost lepší. Jinak je možné přidat některý lék ze skupiny gliflozinů, ty může lékař předepsat v v případě, kdy metformin neberete, pokud opravdu doloží, že metformin nesnášíte. O gliflozinech se můžete dočíst i na našich stránkách. Další možností je použít některý analog GLP-1, které se podávají injekčně 1x týdně. Ty podobně jako glifloziny pomáhají hubnutí. Konečně byste mohla užívat lék pioglitazone (Actos, Pioglitazon), který podobně jako metformin zlepšuje citlivost na inzulín. O všech těchto lécích se můžete dočíst na našich stránkách, ale samozřejmě to musíte probrat se svým lékařem.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
Je třeba inzulín, neublíží to miminku?
(09.03.2021)
Dotaz
Dobrý den chtěla bych se zeptat, zda je opravdu potřeba podávat inzulin, jsem ve 3 měsíci těhotenství a hodnoty cukru níže v obrázku, bojím se aby to nějak neublížilo miminku je to moje první těhotenství tak se bojím, děkuji za odpověď
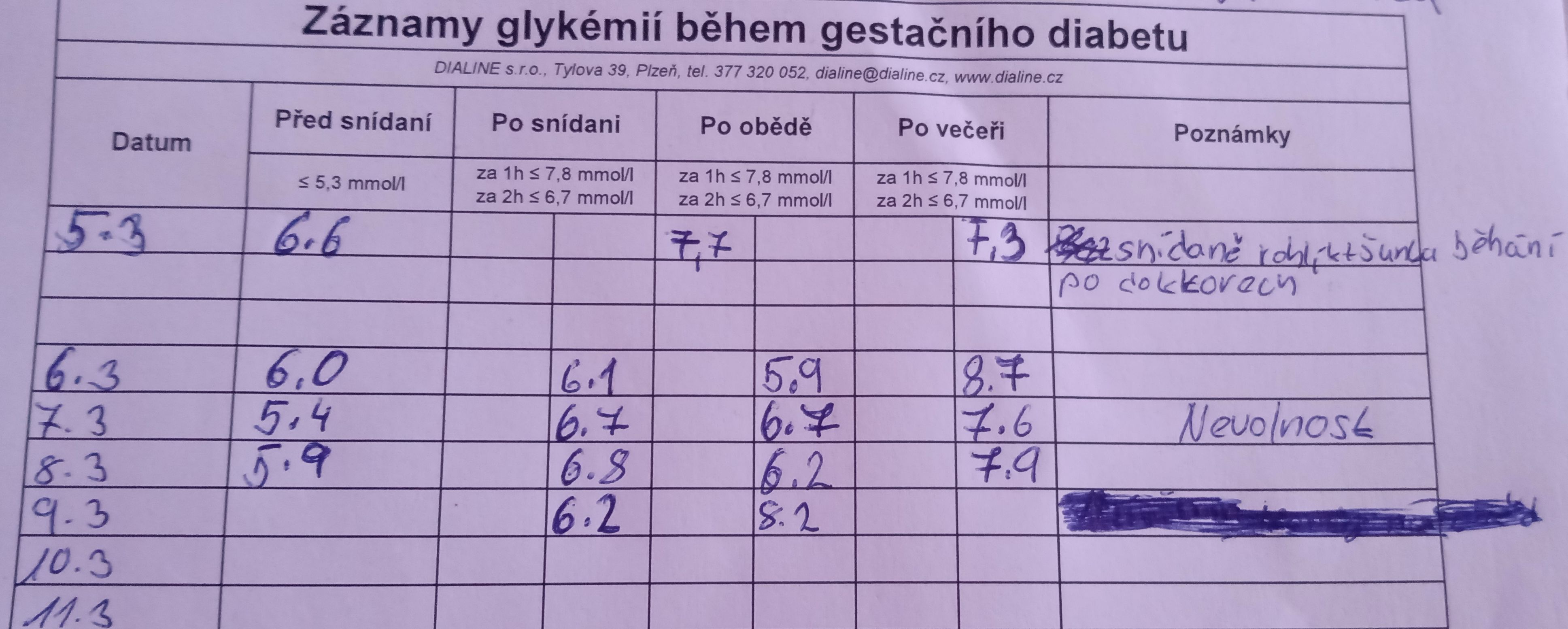 věk: 25 let výška: 179 cm váha: 150 kg těhotenství: 12. týdenDetail dotazu
věk: 25 let výška: 179 cm váha: 150 kg těhotenství: 12. týdenDetail dotazuOdpověď
Dobrý den, hodnoty nalačno máte vyšší (norma je do 5,3), léčba je tedy opravdu potřeba. Inzulín se přes placentu k miminku vůbec nedostane, neovlivní jeho vývoj. Naopak opakované vyšší hladiny cukru mohou jeho vývoj ovlivnit. Kromě inzulínu je možno podat tabletky metforminu. S pozdravem
(odpovídá MUDr. Kateřina Anderlová, Ph.D. z interní ambulance porodnice "U Apolináře" v Praze)
Poradna
Doporučení a pravidla poradny: Dříve než nám zašlete svůj dotaz, vyhledejte si prosím, zda stejný nebo velmi podobný dotaz nepoložil jiný čtenář či čtenářka před vámi. Doporučujeme vepsat do obdélníčku "Hledat v poradně" klíčová slova týkající se vašeho dotazu a prohlédnout si starší odpovědi na stejné či podobné téma. Upozorňujeme, že položené dotazy budou zveřejněny stejně jako odpověď na ně. V odpovědi uvedeme pouze vaše křestní jméno, rok narození, tělesnou hmotnost a výšku, jelikož tyto parametry s odpovědí většinou souvisí. Pokud bude k dotazu přiložena fotografie nebo video, odpovídající lékař zváží její zveřejnění. Velmi děkujeme za vaši přízeň. Věříme, že vám přinášíme užitečnou službu v daném oboru medicíny. Upozorňujeme, že tyto internetové stránky slouží pouze jako informační zdroj. V žádném případě nenahrazují lékařskou či jinou odbornou péči!
Obecné
1094 dotazů
-
Kolísání cukru
(25.04.2026)
Dotaz
Dobrý den. Píchám si inzulín 4krát dávka7-8. Příklad: před jídlem mám 6.8, píchnu 7 a 1-2 hod po jídle mi spadne cukr pod 4. Několikrát za měsíc.Kupuju si senzor,sám to neuhlídám. Mohou vynechat píchnutí před jídlem a podle křivky na senzoru si připíchnout. Děkuji.věk: 79 let výška: 185 cm váha: 100 kgDetail dotazuOdpověď
Milý Josefe, škoda, že neuvádíte přesně, jak se léčíte. Z vašich údajů usuzuji, že si 3x denně pícháte rychle působící inzulín a čtvrtá dávka je dlouze působící inzulín, přičemž by bylo dobré znát druh, abych věděl přibližnou délku jeho působení. Kromě toho máte značnou nadváhu.
Napadá mě, že by možná pro vás stačil jen dlouze působící inzulín, ale asi ve vyšší dávce, než je 8 j., např. Tresiba nebo Toujeo 16 až 20 j., odhadem. Bylo by také vhodné trochu snížit kalorický příjem, zejména množství sacharidů, maximálně do 200 g/den, ale raději méně.
Pokud aplikujete inzulín 4x denně, mohla by vám při správném zdůvodnění lékařem senzory hradit - je to jen pro lékaře administrativně trochu složité, zvláště v současné době, kdy se pravidla často mění a dokumentace je složitá. Rozhodně je ale senzor pro vás moc dobrá věc.
Hodnota 4 nemusí být příliš nízká, je to v podstatě ještě v normě, ale u staršího člověka jsme opatrnější, zejména by to nešlo ještě více dolů, např. pod 3 mmol/l. Pokud byste svůj inzulínový ani stravovací režim neměnil, doporučuji dávky inzulínu před jídly trochu snížit, např. na 5 j. Pokud byste nezvýšil dávku bazálního inzulínu, zatím bych inzulín před jídly nevynechával docela.(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Reaktivní hypoglykémie
(23.04.2026)
Dotaz
Dobrý den, už několik let mívám stavy, že když se delší dobu nenajím, začne mi být špatně, mžitky před očima, závratě. Někdy vydržím 4 hodiny, někdy je to už po 2 hodinách. Je jedno co sním. Zvláštní ale je, že když mi přijde špatně, nestačí se napít nebo sníst bonbón/hroznový cukr, musí to být něco co mě i zasytí. U diabetoložky jsem byla, řekla že cukrovku nemám, a nemá smysl dělat test na zjištění inzulinové resistence, že se to léčit nedá, pouze držet dietu-200 g sacharidů za den. Hodnoty krevi byli: Glukóza-5,34 mmol/l a Glykovaný hemoglobin 36 mmol/mol. Můj tatínek si od mládí píchá inzulin, mamin má zvýšený cukr. Myslíte, že se u mně jedná o insulinovou resistenci, a mám jen zkusit tu dietu? Nebo je to reaktivní hypoglykémie či něco jiného? Děkuji za odpověď a přeji hezký den S pozdravem Leavěk: 37 let výška: 153 cm váha: 50 kgDetail dotazuOdpověď
Dobrý den, Leo,
podle toho, co popisujete, nejde o typický obraz inzulinové rezistence. Ta se většinou neprojevuje takto náhle vznikajícími stavy slabosti po několika hodinách bez jídla, ale spíš dlouhodobě, a to zejména únavou, přibýváním na váze nebo postupným zvyšováním glykemie. Vaše obtíže naopak velmi připomínají tzv. reaktivní (funkční) hypoglykémii, případně obecně horší toleranci delšího hladovění.
Typické je, že se potíže objevují po 2–4 hodinách bez jídla, máte mžitky před očima, závratě a slabost, a úleva přijde až po jídle. To, že nepomůže samotný cukr nebo bonbón, ale spíše „normální jídlo“, do toho dobře zapadá. Rychlý cukr může někdy stav zlepšit jen krátce, protože vyvolá další vyplavení inzulinu.
Vaše laboratorní výsledky jsou přitom zcela v normě (glykemie i glykovaný hemoglobin), takže v tuto chvíli nejde o cukrovku. Rodinná zátěž sice znamená určité riziko do budoucna, ale nevysvětluje tyto konkrétní potíže.
Inzulinová rezistence se nedá úplně vyloučit, ale není to pravděpodobně hlavní příčina vašich obtíží. V tomto směru měla vaše diabetoložka pravdu i v tom, že případná léčba je především režimová.
Pokud byste chtěla mít jistotu, je možné doplnit oGTT (glukózový toleranční test), ideálně i s měřením inzulinu, případně krátkodobě použít kontinuální monitor glykemie, který by ukázal, zda při těchto stavech skutečně dochází k poklesům cukru. Podle mého názoru je to ale celkem zbytečné.
Z praktického hlediska je nejdůležitější úprava režimu: jíst pravidelně menší porce, zhruba každé 3 hodiny, a kombinovat sacharidy s bílkovinami a tuky, aby se vstřebávání zpomalilo. Nevhodné jsou naopak samotné rychlé cukry. Není tolik podstatné striktně počítat 200 g sacharidů denně, jako spíše dbát na jejich kvalitu a pravidelnost příjmu.
Celkově tedy vaše obtíže nejspíše odpovídají reaktivní hypoglykémii nebo zvýšené citlivosti na pokles glykémie. Nejde o diabetes, a základním řešením je režim. Pokud by se ale stavy zhoršovaly, byly častější nebo by došlo i ke ztrátě vědomí, pak by bylo vhodné další vyšetření.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Umelý inzulín.
(22.04.2026)
Dotaz
Ako obnoviť vlastný inzulín pri diabete 2 .Prečo inzulín len udržuje človeka pri živote a nevylieči ? Ďakujem .věk: 85 let výška: 164 cm váha: 70 kgDetail dotazuOdpověď
Milá paní Mário,
vaše otázka je dost častá a chápu, co tím myslíte. Pokusím se odpovědět co nejjednodušeji.
U diabetu 2. typu není hlavní problém jen v tom, že by tělo „nemělo inzulín“. Naopak – v počátku ho bývá často i dost. Problém je v tom, že na něj tělo špatně reaguje (tzv. inzulínová rezistence) a postupně se navíc schopnost slinivky inzulín tvořit snižuje.
Proto inzulín neléčí příčinu nemoci, ale nahrazuje to, co už tělo nezvládá. Podobně jako brýle neuzdraví oči, ale umožní dobře vidět.
Obnova vlastního inzulínu je bohužel omezená. Co ale lze ovlivnit:
- snížení hmotnosti (i malé zhubnutí může výrazně pomoci),
pravidelný pohyb,
- vhodná strava (méně jednoduchých cukrů, rozumné množství sacharidů),
- moderní léky, které zlepšují účinek vlastního inzulínu nebo podporují jeho tvorbu.
U některých lidí se díky tomu podaří potřebu inzulínu oddálit nebo snížit. Ve vyšším věku a při delším trvání diabetu už ale slinivka často není schopna produkci inzulínu dostatečně obnovit.
Je důležité říci, že inzulín pro vás není „poslední špatná možnost“, ale velmi účinná a bezpečná léčba, která chrání organismus před komplikacemi (oči, ledviny, nervy, cévy).
Ve vašem případě, kdy váha je celkem v pořádku, už pravděpodobně nejde tolik o dietu, ale spíše o to, jak dobře vaše slinivka ještě pracuje. O tom rozhodne váš lékař podle hodnot cukru a případně dalších vyšetření.
Inzulín člověka „udržuje při životě“ proto, že nahrazuje chybějící hormon. Samotnou příčinu diabetu 2. typu ale zatím medicína úplně odstranit neumí.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Pri diabete 2 ako obnoviť vlastný inzulín ?
(20.04.2026)
Dotaz
Som na umelom inzulíne, má veľa nežiadúcich účinkov s ktorými nemôžem pri tomto lieku súhlasiť, stav sa mi stále zhoršuje vysoký tlak, zlé trávenie, svrbenie tela, slabosť a únava. Aký revolučný liek bol vyvinutý, aby ľudia na cukrovku mohli žiť ?věk: 85 let výška: 164 cm váha: 70 kgDetail dotazuOdpověď
Milá Maria,
je těžké správně komentovat váš případ, protože uvádíte velmi málo podrobností, jen si stěžujete na vedlejší účinky inzulínu.
Vaše potíže jsou nepříjemné, ale je důležité říci, že inzulín sám o sobě obvykle nezpůsobuje vysoký tlak, celkové svědění ani zhoršování stavu. Tyto příznaky častěji souvisejí s nevyrovnanou cukrovkou, jinými léky nebo dalším onemocněním (např. ledviny, játra, štítná žláza). Proto by bylo vhodné léčbu znovu zhodnotit s lékařem, nikoli inzulín vysazovat.
Pokud jde o „nové“ léky, u diabetu 2. typu dnes výrazně pomáhají např. semaglutid nebo dapagliflozin, které zlepšují kompenzaci a mají i další přínosy. U diabetu 1. typu však inzulín zůstává základní a nenahraditelnou léčbou. Myslím, že byste neměla hledat „revoluční“ náhradu, ale spíš je potřeba najít skutečnou příčinu vašich potíží a podle toho upravit stávající léčbu.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Inzulinová rezistence a inzulín
(20.04.2026)
Dotaz
Jaký inzulín je vhodný při inzulinové rezistencivěk: 69 let výška: 182 cm váha: 97 kgDetail dotazuOdpověď
Neexistuje „speciální“ inzulin na inzulinovou rezistenci. Volba inzulinu se řídí tím, jaké jsou glykémie během dne a noci, nikoli samotnou rezistencí.
Co je důležité pochopit
Inzulinová rezistence znamená sníženou citlivost tkání na inzulin.
Proto je obvykle potřeba vyšší dávka inzulinu, ne jiný typ.U Vás (97 kg / 182 cm, ročník 1957) jde o mírnou nadváhu, která může k inzulinové rezistenci přispívat, ale nejde o extrémní situaci.
Jaký inzulin se obvykle používá
1) Bazální (dlouhodobě působící) – základ léčby
Používá se nejčastěji jako první krok.
- Lantus
- Toujeo
- Tresiba
Výhody:
- stabilní účinek
- nižší riziko hypoglykémie
- dávkování 1× denně
U inzulinové rezistence často dostačující na začátku.
2) Rychle působící inzulin (k jídlu)
Přidává se, pokud nestačí bazální inzulin.
- Novorapid
- Humalog
Používá se ke zvládnutí vzestupů glykémie po jídle.
3) Koncentrované inzuliny (při vyšších dávkách)
U výraznější inzulinové rezistence:
- Toujeo
- Humulin R U-500
Výhodou je menší objem injekce při vyšších dávkách.
Co je v tomto případě klíčové
Ve Vašem případě je zásadní, že:
- inzulin nemusí být vůbec nutný, pokud jsou glykémie jen mírně zvýšené
- základ léčby inzulinové rezistence je režim, nikoli inzulin
Důležité kroky:
- redukce hmotnosti (i o 5–10 % má velký efekt)
- pravidelný pohyb (alespoň 150 minut týdně)
- úprava stravy
- často lék jako metformin
Shrnutí
- Neexistuje „nejlepší inzulin“ na inzulinovou rezistenci
- nejčastěji se začíná bazálním inzulinem (např. Lantus nebo Tresiba)
- při větší rezistenci jsou potřeba vyšší dávky nebo koncentrované formy
- hlavní léčbou je ale úprava životního stylu a řešení příčiny
V praxi tedy u podobného pacienta obvykle nejprve optimalizujeme režim a perorální léčbu a inzulin přidáváme až tehdy, pokud to nestačí.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
Cukrovka a léky
890 dotazů
-
Doplatí mi něco pojišťovna na léky Wegovy?
(07.04.2026)
Dotaz
Mám apnoi, urologické problémy, bolesti kolenavěk: 73 let výška: 162 cm váha: 83 kgDetail dotazuOdpověď
Dobrý den,
jste pacientka s hmotností 83 kg a výškou 162 cm a s BMI přibližně 31,6, což spadá do pásma obezity I. stupně. V kombinaci s přidruženým onemocněním, kterým je ve vašem případě obstrukční spánková apnoe, se již jedná o situaci, kdy lze uvažovat o léčbě lékem Wegovy s úhradou ze zdravotního pojištění.
Podmínkou však není pouze samotná hodnota BMI a přítomnost komorbidity, ale také doložení, že předchozí režimová opatření (úprava stravy, pohyb) nevedla k dostatečnému efektu. Velmi důležitou roli hraje také kvalita dokumentace spánkové apnoe – ideálně s výsledkem vyšetření (polysomnografie) a uvedením její závažnosti. Čím závažnější apnoe, tím vyšší je šance na schválení léčby.
V praxi tedy podmínky splňujete, ale schválení léčby není automatické. Žádost se podává prostřednictvím specialisty (nejčastěji obezitologa, diabetologa nebo endokrinologa) a o úhradě rozhoduje zdravotní pojišťovna, často i s posouzením revizním lékařem. Reálná šance na schválení v podobných případech existuje, ale závisí právě na kvalitě podkladů a správně vedené žádosti.
Na závěr lze doporučit obrátit se na specializované pracoviště – ideálně obezitologickou ambulanci nebo diabetologii se zkušeností s léčbou obezity. V Praze je možné využít například Centrum pro léčbu obezity při Všeobecná fakultní nemocnice v Praze, obezitologickou ambulanci IKEM nebo specializovaná pracoviště v rámci Fakultní nemocnice Královské Vinohrady. Zde mají s podáváním žádostí o tuto léčbu zkušenosti a mohou posoudit konkrétní situaci i šanci na úhradu.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Mounjaro jsem diabetik
(29.03.2026)
Dotaz
Mongaro bude hrazen pojišťovnou z větší castivěk: 68 let výška: 158 cm váha: 105 kgDetail dotazuOdpověď
Doporučení redakce:
Když si zadáte do rámečku HLEDAT v Poradně klíčové slovo Mounjaro, naleznete spoustu zajímavých dotazů na toto téma a mnoho užitečných odpovědí.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Léky na vysoký tlak, vysoký cholesterol, diabetes 2.typu
(26.03.2026)
Dotaz
Dobrý den, beru léky na vysoký krevní tlak ráno Betaxu 20, Ylpio 80, Controloc na pálení žáhy, poledne s jídlem na cholesterol Ezen, Lescol, na diabetes 2x denně Zexitor a večer inzulin TouJeo 7j. Nemohou tyto léky navzájem snižovat efekt? Děkuji za odpověď! Erikavěk: 59 let výška: 174 cm váha: 72 kgDetail dotazuOdpověď
Vážená paní Eriko, přeji dobrý den,
děkuji za Váš dotaz, je velmi rozumný. Podle uvedeného seznamu léků se nezdá, že by si tyto přípravky navzájem výrazně snižovaly účinek. Naopak se jedná o kombinaci léků, která se u pacientů s vysokým krevním tlakem, cukrovkou a zvýšeným cholesterolem používá poměrně často.
Několik poznámek, které mohou být užitečné:
- Léky na tlak (Betaxa, Ylpio) se běžně kombinují a jejich účinek se vzájemně doplňuje.
- Léky na cholesterol (Ezen, Lescol) také působí každý jiným mechanismem, takže se jejich efekt sčítá.
- Léky na diabetes (Zexitor a inzulin Toujeo) jsou standardní kombinací, ale je důležité sledovat hladiny cukru, aby nedocházelo k hypo- nebo hyperglykémii.
Co ale stojí za zmínku:
- Betaxa může u některých pacientů mírně ovlivnit vnímání příznaků nízké hladiny cukru, takže je vhodné být opatrná a pravidelně si glykemii kontrolovat.
- Indapamid, který je obsažen v přípravu Ylpio může mít malý vliv na účinnost léků na diabetes (Zexitor a inzulin Toujeo), avšak vzhledem k užívané dávce indapamidu bude tento vliv minimální.
- Controloc (na žaludek) může při dlouhodobém užívání mírně ovlivnit vstřebávání některých látek, ale u Vaší kombinace to patrně nemá zásadní klinický význam.
Celkově tedy kombinace Vašich léků je běžná a dává smysl. Nevidím zde zjevnou interakci, která by klinicky významně snižovala účinnost léčby.
Pokud byste ale měla pocit, že Krevní tlak není dobře kompenzovaný nebo kolísá hladina krevního cukru, určitě je vhodné to probrat s Vaším lékařem – může jít spíše o potřebu úpravy dávek než o interakci léků.
S přátelským pozdravem(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
Humalog a Toujeo, změna léčby, horší glykémie
(24.03.2026)
Dotaz
Dobry den, lecim se s diabetem typ2 .Pri lecbe ryzodeg a glimepirid, jsem mel hodnoty glukozy hba1c do 59 a ranni cukr kolem8 .Nove mam humalog 15-15-15 a toujeo 30 vecer. No ale hodnoty rano jsou 11-12.Strava je shodná jaká byla.Doktorka se nechce vracet na pro mne efektivnejsi puvodni lecbu.Co s tím? Dekujivěk: 44 let výška: 178 cm váha: 128 kgDetail dotazuOdpověď
Dobrý den,
podle vašich zaslaných údajů váhy a výšky se mi zdá, že vašim hlavním problémem v léčbě cukrovky bude nutnost váhové redukce a zlepšení citlivosti těla na inzulín.
Existují léky, které pomáhají zlepšovat citlivost, snižovat váhu. Nicméně jejich nasazení se řídí celkovým zdravotním stavem pacienta, dalšími nemocemi a výsledky laboratorních testů, které ve vašem případě neznám. Tedy mohu doporučovat pouze v obecné rovině. Z vhodných léků bych zvažovala účinnou látku metformin, dále můžeme používat tzv glifloziny, což jsou léky které pomáhají snižovat váhu a cukr tím, že vylučují cukr do moči. Můžete rovněž začít užívat tzv. GLP-1 analoga (léky typu např. Ozempic nebo Rybelsus, inzulín Xultophy, Trulicity, Mounjaro). Je toho hodně a na změně je potřeba domluvit se s vaším lékařem.
Závěrem: souhlasím s Vámi, že výsledky nejsou nyní dobré, je to potřeba řešit, doporučuji Vám kontrolu u vašeho lékaře a domluvit si úpravu terapie
S pozdravem
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
-
Kombinace lékú
(22.03.2026)
Dotaz
Mohu při aplikaci Ozempicu brát Glykadu a Metformin Teva 1000mg? Děkujivěk: 73 let výška: 164 cm váha: 83 kgDetail dotazuOdpověď
Vážená paní Hano, přeji dobrý den,
kombinaci přípravků Ozempic, Glyclada a Metformin Teva 1000 mg užívat můžete. Tyto léky se u pacientů s diabetem 2. typu běžně kombinují.
Všechny tyto tři léky snižují hladinu krevního cukru, avšak riziko hypoglykémie (nízké hladiny cukru) je spojeno zejména s přípravkem Glyclada (gliclazid). Po zahájení léčby přípravkem Ozempic může dojít k zesílení účinku na snížení glykémie, a tím i ke zvýšení rizika hypoglykémie.
Proto je vhodné zejména na počátku léčby přípravkem Ozempic a při každém zvýšení jeho dávky pečlivě sledovat glykémii pomocí glukometru. Pokud by docházelo k příliš nízkým hodnotám, kontaktujte prosím svého lékaře. Ten může zvážit úpravu léčby, nejčastěji snížení dávky přípravku Glyclada.
Pečlivé sledování glykémie je důležité, protože při léčbě přípravkem Glyclada může dojít k hypoglykemickým příhodám, zejména při nepravidelném příjmu potravy.
S přátelským pozdravem
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
Cukrovka a těhotenství
415 dotazů
-
Hodnoty glykovaného hemoglobinu v těhotenství
(25.04.2026)
Dotaz
Dobrý den, prosím, když jsou hodnoty glykovaného hemoglobinu v těhotenství v normě (34),lze tvrdit, že nedochází k významným vzestupům glykémie a je cukrovka pod kontrolou, tudíž by nemělo být dítě nijak ohroženo na zdraví? Projevila by se cukrovka na hodnotách glykovaného hemoglobinu? Ten brán za dobu těhotenství několikrát. Rovněž lačné hodnoty na kontrolních odběrech jsou v normě. Děkujivýška: 159 cm váha: 51 kgDetail dotazuOdpověď
Dobrý den,
Glykovaný hemoglobin není v těhotenství spolehlivý parametr. Může být ovlivněn anémií a dalšími faktory. Proto by všechny těhotné ženy měly absolvovat screening těhotenské cukrovky a pokud je pozitivní, měly by být sledovány na diabetologii a kontrolovat si hladinu cukru na glukometru.
S pozdravem(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
-
Glykémie během kojení
(24.04.2026)
Dotaz
Dobrý den, v těhotenství jsem měla diagnózu GDM od prvních odběrů v prvním trimestru. Poprvé s hodnotou 5,42, podruhé 5,35. Poté na diabetologii o měsíc později už byla lačná hodnota 4,56 a dlouhý cukr 33,4. Dále jsem byla pouze na dietě, hodnoty párkrát vyšší lačné (do 5,6, asi 3x za celé těhotenství) jinak vše v pořádku. Hodnoty dlouhého cukru pak byly kolem 34. Po porodu (nyní 8 a 1/2 měsíce) se dále sama měřím. Stále kojím několikrát denně a nespočetněkrát v noci. Mé hodnoty na lačno bývají nejčastěji mezi 5,0-5,5. Po jídle po hodině i po 2 bývám většinou v normě. Ale několikrát se mi podařilo naměřit po hodině přes 8 (zpravidla těstoviny nebo rýže). Po sladkém (2 koláče) jsem měla po 2 hodinách 7,2. Snažím se stále držet vyváženou stravu, kterou občas poruším. U lékaře před 3 týdny na prevenci jsem měla lačnou glykémii 4,66 a dlouhý cukr 37,5 (ten mě velmi vyděsil). Dneska jsem zkusila velkou sacharidovou nálož (jáhlová kaše s ovocem a javorovým sirupem, celkem 77 gramů sacharidů) a po hodině byla moje hodnota 10,7. To mě totálně rozhodilo, to jsem nikdy předtím neviděla. Chtěla jsem jít na OGTT po ukončení kojení, ale asi bych měla jít tedy dřív. Problém je, že v noci téměř nespím a velmi často kojím. Můj dotaz zní, jak moc to ovlivní výsledek testu? Je lepší ještě počkat a přejít třeba na low carb dietu (i během kojení) nebo jít na test, ať už mám diagnózu diabetu a může se to začít řešit? Před otěhotněním jsem měla velkou nadváhu 85 kg, kterou jsem v těhotenství i po porodu snížila na aktuální normální váhu (zhubnutí tedy mé glykémie nespasilo).věk: 38 let výška: 162 cm váha: 58 kgDetail dotazuOdpověď
Dobrý den Moniko,
zachovejte klid. Je normální, že hodnota glykémie může být občas vyšší. A u Vás ještě může být ovlivněna kojením, nevyspáním, stresem apod. Jezte racionálně, zdravě, vyhýbejte se rychlým sacharidům, fast foodu a instantním pokrmům. Pravidelně se hýbejte, Je super, že jste po porodu zhubla a určitě si váhu držte. Na kontrolní OGGT si dojděte až bude moci přidat příkrmy. Neměla byste 3 hod před testem a během testu kojit. A až pak podle výsledku se uvidí, jak se to u Vás s cukrovkou bude vyvíjet. S pozdravem
Doporučení redakce:
Podívejte se na naše fotojídelníčky https://www.cukrovka.cz/dietni-jidelnicek, zadejte si do dialogových rámečků 150 g, 175 g, 200 g, nebo 250 g sacharidů na den, dále jestli chcete jídelníček se svačinami či bez, počet dnů v týdnu, pro které chcete jídelníček vytvořit, klikněte na "Generovat náhodně" a vytvoří se Vám pestrý jídelníček, kde nepřekročíte zvolenou denní dávku sacharidů. Pokud vám nějaké jídlo nebude vyhovovat, myší si kliknete na přehled jídel a můžete je dle libosti měnit - ve výsledku ale bude vždy zvolená dávka sacharidů na den. Najedete-li myší na "Postup přípravy" objeví se rámeček s návodem, jak jídlo připravit a "fotojídelníčky jsou to proto, že když si budete dále klikat na obrázek jídla, bude se zvětšovat do maximální velkosti, aby bylo krásně vidět, motivovalo Vás a naladilo Vaše chuťové pohárky :-) Třeba poslouží alespoň jako inspirace, jak a co si připravovat zdravě k jídlu.(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
-
Glykémie po porodu
(05.04.2026)
Dotaz
Dobrý den, v těhotenství jsem měla GDM, ale pouze na dietě (ráno vždy max. 5,2, po jidle max. do 7,5). Teď jsem týden po předčasném porodu (34+6.tt), na diabetologii mi bylo řečeno že mam dodržovat racionální stravu a životní styl a občas se pro klid duše změřit. Po 6měsících od porodu kontrolní oGTT. Ráda bych se zeptala, zda je normální že týden po porodu mám najednou ranní glykémie kolem 5,8? Rozjíždí se mi laktace, momentálně mám pohybu minimum, protože ješte ležím v porodnici. A kdy má případně cenu začít se doma kontrolně měřit? Máme cukrovku II. typu v rodině (rodiče matky) a mám velké obavy, abych ji také neměla. Děkuji za odpověďvěk: 33 let výška: 161 cm váha: 80 kgDetail dotazuOdpověď
Dobrý den, glykémie mohou po porodu ještě lehce kolísat. Má na to vliv kojení, nevyspání, stres apod. Doporučujeme pokračovat ve zdravé racionální stravě, tzn omezit potraviny s obsahem většího množství rychlých sacharidů, průmyslově zpracované potraviny a instantní potraviny, pravidelně se hýbat a určitě si dojít na kontrolní OGTT cca 6 měsíců po porodu, dále pak 1x ročně kontroly u praktického lékaře. Na glukometru se již měřit nemusíte. Pokud Vám ještě zbyly proužky, tak si občas změřte glykémii nalačno a někdy jen tak zkusmo po jídle. Důležitější je ale kontrolní OGTT !!
Zdravím
(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
-
Cukrovka v těhotenství
(30.03.2026)
Dotaz
Ráno nalačno jsem měla 4.5 po hodině po jídle 6.Mam tedy tehotenskou cukrovku?věk: 39 let výška: 167 cm váha: 62 kg těhotenství: 27. týdenDetail dotazuOdpověď
Dobrý den,
hodnoty, které uvádíte (nalačno 4,5 mmol/l a 1 hodinu po jídle 6,0 mmol/l), jsou samy o sobě zcela v normě a odpovídají doporučeným cílovým hodnotám v těhotenství.
Pro orientaci:
- nalačno by měla být glykémie do 5,1 mmol/l
- 1 hodinu po jídle do 7,8 mmol/l
Z těchto dvou měření tedy nelze stanovit těhotenskou cukrovku (gestační diabetes).
Diagnóza se stanovuje na základě tzv. orálního glukózového tolerančního testu (OGTT), který se standardně provádí mezi 24.–28. týdnem těhotenství. Při něm se sledují hodnoty nalačno a poté po vypití glukózy (po 1 a 2 hodinách). K potvrzení diagnózy stačí, pokud je alespoň jedna z hodnot vyšší než stanovené limity.
Vaše aktuální hodnoty jsou v pořádku a samy o sobě těhotenskou cukrovku neukazují. Pokud však máte podezření nebo jste byla odeslána na vyšetření, rozhodující bude výsledek OGTT a doporučení Vašeho lékaře.(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Zvýšená glykémie po porodu
(30.03.2026)
Dotaz
Dobrý den, v těhotenství při testu ogtt mi byla zjištěna cukrovka (hodnoty: na lačno 4,5, po 1 hod 9,45 a po 2 hodinách 9,07). Nebyla potřeba léčba léky,pouze jsem dodržovala dietu a kontrolovala glykémii glukometrem, při kontrole na diabetologii byl vždy glykovaný hemoglobin v normě. Nyní jsem 5 týdnů po porodu, stravuji se jako dříve pred zjištěním diabetu,ranní hodnoty pri měření glukometrem jsou vždy do 5,5 mmol/l, ale hodnoty po hlavním jídle mám občas zvýšené i přes 9 mmol/l. Nejčastěji po bramborách či pečivu. Naopak po sladké snídani (dort a džus/perník a banan) jsem mela hodnotu kolem 6,5 mmol/l. Měření provádím 1 hodinu po jídle. Při měření 2 hodiny po jídle mám hodnoty téměř vždy pod 7 mmol/l. Chtěla bych se zeptat,zda je možné, že to jsou ještě dozvuky těhotenské cukrovky a je možné, že to odezní? A co může být příčinou,že po sladkém mám glykémii v normě, ale po hlavním jídle je zvýšená? A také jsem se chtěla zeptat,když kojim, zda nemůžou vyšší hodnoty u mě v krvi způsobit ,,sladší mléko'', abych neohrožovala syna? Celý život jsem štíhlá,snažím se stravovat poměrně zdravě a pravidelně jsem sportovala až do otěhotnění.Děkuji moc za odpověď.věk: 34 let výška: 172 cm váha: 58 kgDetail dotazuOdpověď
Dobrý den,
kolísání glykémie po porodu může být způsobeno kojením, nevyspáním, větším stresem apod. Těhotenská cukrovka vymizí postupně po šestinedělí. Je velmi důležité, abyste si cca po 6 měsících došla na kontrolní OGTT. To teprve ukáže, zda-li těhotenská cukrovka úplně vymizela. Během kontrolní OGTT a 3 hod před testem byste neměla kojit. Ženy s anamnézou GDM mají zvýšené riziko rozvoje DM 2. typu, po porodu by měly být sledovány svými praktickými lékaři a cca 1x ročně chodit na kontrolní testy. Doporučujeme po porodu se i nadále zdravě stravovat a pravidelně se hýbat.
Ad zvýšená glykémie po hlavních jídlech - vždy záleží na množství a složení sacharidů. Jaké množství tuků je v jídle obsaženo apod.
S pozdravem
(odpovídá MUDr. Kateřina Anderlová, Ph.D., Diabetologická a interní ambulance porodnice „U Apolináře“ VFN a 1. LF UK v Praze)
Cukrovka a komplikace
359 dotazů
-
Silnější lék na cukrovku - pokračování
(23.04.2026)
Dotaz
Následný dotaz po našem vyžádání medikace:
Děkuji, užívá Tolucombi, Forxiga, Verospiron, Glucophage, Atoris, Lercanidipine MedregPředchozí dotaz:
Dobrý den, maminka 81 let, 150 cm, 56 kg. Užívá Stadamet 1000 a mívá většinou hyperglykémii večer nad 10, doktor jí chce nasadit inzulín, jaká je jiná možnost? napsal ji léky na hubnutí a hubne před očima a motá se, měla mrtvičku, léky na tlak má a také vysoký. Dekujivěk: 82 let výška: 150 cm váha: 55 kgDetail dotazuOdpověď
Dobrý den,
z popisu potíží a léčby Vaší maminky je zřejmé, že její situace je poměrně komplexní a zaslouží si pečlivé individuální posouzení lékařem. Ve věku 81 let, po prodělané cévní mozkové příhodě, s kolísavou glykémií, výrazným hubnutím a závratěmi jde o stav, kde je potřeba velká opatrnost při nastavování léčby.
Současná léčba diabetu se jeví jako poměrně „silná“ (vysoce účinná) a může proto přispívat k četným nežádoucím účinkům, zejména k úbytku hmotnosti a celkové slabosti i závratím. U starších pacientů přitom není cílem další hubnutí, naopak to může být varovný signál. Podobně i léčba vysokého krevního tlaku může být nastavena intenzivněji, než je v tuto chvíli žádoucí – zejména lerkanidipin může u citlivějších pacientů přispívat k závratím a zvýšenému riziku pádů. K tomu se přidává i fakt, že maminka užívá více léků na vysoký krevní tlak současně, navíc užívá lék na diabetes Forxiga, který též přispívá ke snížení krevního tlaku. Mezi těmito léky vznikají vzájemné interakce a jejich účinky se mohou sčítat.
Pokud jde o samotnou otázku inzulínu, jeho nasazení je v podobných situacích standardní a často i bezpečnější než další kombinování tablet, protože umožňuje přesnější dávkování a lepší kontrolu glykémie. Než se ale léčba zásadně změní, je důležité nejprve zhodnotit celkový stav pacientky, včetně hydratace, krevního tlaku, funkce ledvin, hladin minerálů a tolerance současné medikace.
Doporučil bych proto co nejdříve uskutečnit osobní kontrolu u ošetřujícího diabetologa, ideálně s důrazem na popsané obtíže – tedy hubnutí, motání hlavy a večerní zvýšení cukru. Lékař by měl na základě vyšetření posoudit, zda není vhodné některé léky upravit nebo vysadit a jak nejlépe nastavit další léčbu diabetu i hypertenze tak, aby byla pro maminku bezpečná a zároveň účinná. V tuto chvíli je opravdu klíčové nesnažit se léčbu měnit „na dálku“, ale řešit situaci individuálně při osobní návštěvě lékaře.
S přátelským pozdravem
Poznámka redakce:
1. Pacientka užívá Forxigu, která patří do skupiny tzv. gliflozinů, o kterých se v závěru své odpovědi zmiňuje také Prof. Saudek, viz https://www.cukrovka.cz/poradna/silnejsi-lek-na-cukrovku-2.-typu
2. V prvním dotazu uvádíte, že maminka užívá Stadamet a ve druhém dotazu uvádíte, že užívá Glucophage. Oba léky by užívat neměla, jelikož obsahují stejnou účinnou látku, kterou je metformin.
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
kolísavá hladina cukru
(20.04.2026)
Dotaz
Pri dennim raním měření mně kolísá hladina cukru, pohybuje se od 12 až 19. Léčím cholesterol i vysoký tlakvěk: 85 let výška: 152 cm váha: 70 kgDetail dotazuOdpověď
Dobrý den, hodnoty ranní glykémie 12–19 mmol/l jsou výrazně zvýšené a neodpovídají dobré kompenzaci diabetu. Takto vysoké hodnoty už znamenají, že je potřeba situaci aktivně řešit s lékařem a léčbu upravit.
Co může být příčinou ranního zvýšení
Nejčastěji se u ranních vysokých glykémií uplatňují dva mechanismy:
- „Dawn fenomén“ (fenomén úsvitu)
nad ránem dochází vlivem hormonů ke zvýšení hladiny cukru - nedostatečný účinek večerní léčby
(např. slabá dávka léků nebo inzulinu přes noc)
Méně často může jít i o tzv. Somogyiho efekt (noční hypoglykémie s následným vzestupem), ale ten je spíše vzácný.
Co je důležité zkontrolovat
- glykémii v noci (např. kolem 2–3 hodiny)
→ pomůže odlišit příčinu - večerní stravu (hlavně sacharidy, sladké, pečivo)
- pravidelnost užívání léků
Co to znamená pro léčbu
Při těchto hodnotách obvykle platí:
- samotná dieta většinou nestačí
- je potřeba úprava léčby (tablety nebo inzulin)
- někdy je nutné zahájit inzulin, pokud ještě není nasazen
Současná léčba vysokého tlaku a cholesterolu je správná, protože riziko kardiovaskulárních komplikací je při takto vysokých glykémiích zvýšené.
Co můžete udělat hned
- omezit večerní sacharidy
- zařadit lehkou večerní aktivitu (např. procházku)
- hlídat pravidelnost jídla
- případně si změřit glykémii i v noci
Shrnutí
Ranní glykémie 12–19 mmol/l jsou vysoké a vyžadují úpravu léčby. Nejčastěji jde o kombinaci hormonálních vlivů nad ránem a nedostatečného účinku léčby přes noc. Doporučuji co nejdříve kontaktovat svého diabetologa, aby bylo možné terapii upravit a předejít komplikacím.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
- „Dawn fenomén“ (fenomén úsvitu)
-
Albuminurie
(15.04.2026)
Dotaz
Dobrý den,, Nefrolog mě předepsal lék forxiga , Bohužel mám silnou inkontinencí, diabetes 2 , užívám stadomet 500mg ,Glimipirid 3 mg, mám tři krát do týdne nízk. Glikémii večer 3,5 4,3,mám obavu, že lék bude způsobovat pokles glikémii, ohledně inkontinenci těžko zabráním infekcím genitálií. Nebyl by pro mě lepší lék Kerendia? Který je šetrnější? Působí taky na Albuminurii? Děkujivěk: 75 let výška: 167 cm váha: 75 kgDetail dotazuOdpověď
Milý Jane, pro osoby s diabetem a albuminurií se na prvním místě doporučují tato opatření:
Dobře vyrovnaný diabetes.
Dobrá kontrola krevního tlaku, který by neměl být vyšší než zhruba 130/90, optimálně 120/80 až 110/70, nikoliv ale nižší.
Z antihypertenziv používat jako základ tzv. ACE inhibitor nebo sartan, nikoliv oba typy současně. Takových léků existuje řada.
Ano, doporučují se glifloziny, ale pro osobu s inkontinencí mohou být problematické zejména pro riziko kvasinkových a jiných infekcí. Pokud tím trpíte, je to pro vás nevhodné.
Kerendia je novější lék ze skupiny nesteroidních mineralokortikoidů. Doporučuje se rovněž, někdy i spolu s gliflozinem. Jejich hrazení je zatím omezené, ale lék pro vás může být vhodný. Upozorňuji ale, ža na prvním místě je třeba zavést výše uvedená další opatření.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Glykémie? Jdu na operaci, nemám jíst a píchat inzulín...
(12.04.2026)
Dotaz
Dobrý den, jdu na operaci, zákrok bude probíhat v lokálním umrtvení, před zákrokem si nemám pichat inzulín. a také nemám jíst. Chtěla bych vědět kam poleze glikemie, zda zustane stejná jako před operaci nebo bude klesat abych nedostala záchvat. Je mi 83 let, chodím na dialýzu. Děkuji za odṕoved.věk: 84 let výška: 157 cm váha: 77 kgDetail dotazuOdpověď
Milá Marie, škoda, že jste nedodala více informací. Především je pro mě důležité vědět, jaký inzulín a v jakých dávkách si normálně pícháte. Mohu se domnívat, že nejspíš se jedná o diabetes 2. typu. V tomto případě by krátké vynechání inzulínu nemělo příliš vadit, protože většina pacientů si stále tvoří také svůj vlastní inzulín. Ale to jen odvozuji, váš případ nemohu znát.
Obecně bych postupoval tak, že byste si dala normální dávky inzulínu den před operací, včetně případně dlouze působícího inzulínu večer, pokud si jej normálně podáváte.
Jde-li o krátký výkon (1-2 hod.), mohla byste ranní inzulín vynechat a pokračovat až po výkonu. Pokud očekáváte delší dobu, kdy nebudete moci jíst, aplikoval bych ranní dávku dlouze působícího inzulínu (pokud jej užíváte) sníženou o 30% a k tomu žádný rychle působící inzulín.
Samozřejmě je dobré si měřit glykémie a upozornit na váš diabetes lékaře. Podrobněji vám poradit nemohu, protože nemám k tomu dost informací.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Cukrovka... křeče v nohou
(12.04.2026)
Dotaz
Po léku silné křeče,nemohu se postavit na nohu, silné bolesti pod kolenem, zřejmě poškozený sval nebo nějaký úpon,co mám dělat?věk: 75 let výška: 168 cm váha: 80 kgDetail dotazuOdpověď
Milá Boženo, křeče jsou dost častým problémem u starších osob s diabetem i bez diabetu a mají mnoho příčin. Většinou se ale nejedná o křeče způsobené nějakým lékem a rozhodně ne lékem, který se používá na léčbu diabetu. Křeče mnou vznikat např. při nízké hladině vápníku či hořčíku, někdy i draslíku. K tomu může docházet např. při používání diuretik (léku, podporujících tvorbu moči), ale rozhodně to není po jedné tabletě, nebo po jedné či dvou dávkách. Velmi pravděpodobně tedy vaše křeče nejsou způsobené podáváním nějakého léku.
Na prvním místě je třeba vyloučit možnost žilní trombózy (srážení krve), což bývá bolestivé, noha bývá oteklá a možné jsou i křeče. Tato situace může být nebezpečná a proto je nutné se nechat vyšetřit lékařem.
Dále může jít o důsledek nějakého poranění nebo krvácení do uvedeného místa, např. i po malém poranění. To už je méně nebezpečné, ale je také nutné to vyloučit.
Při déle trvajícím diabetu mohou být křeče způsobeny diabetickou polyneuropatií – zde nejlépe působí preventivní cvičení – natahování a povolování svalů, chůze. Je také dobré nechat si vyšetřit hladinu sodíku, draslíku, hořčíku a vápníku. Podrobněji vám poradit nemohu, protože své obtíže líčíte opravdu velmi stručně.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
Cukrovka a technologie
125 dotazů
-
CGM bez nutnosti spárování s mobilním telefonem
(20.04.2026)
Dotaz
Hezký den, rád bych se zeptal, zda je na českém trhu dostupné nějaké zařízení pro CGM, které může uživatel používat i bez chytrého mobilního telefonu. Sám jsem bohužel nic takového nenašel. Můžete prosím doporučit nějaké řešení, pokud je k dispozici? Předem děkuji.Detail dotazuOdpověď
Dobrý den,
ano – řešení bez chytrého telefonu existuje a na českém trhu je dostupné. Jen je potřeba vědět, že většina moderních CGM systémů je dnes primárně navržena pro mobil, ale alternativou bývá tzv. samostatná čtečka (receiver).
Jaká řešení jsou dostupná bez mobilu
1) FreeStyle Libre (Abbott)
- systém FreeStyle Libre 2 má vlastní čtečku (reader)
- funguje zcela bez mobilního telefonu
- měření probíhá přiložením čtečky k senzoru (tzv. „scan“)
- čtečka zobrazí aktuální hodnotu, trend i historii
👉 Jedná se o tzv. FGM (flash monitoring) – není plně automatické, ale v praxi velmi často používané řešení bez telefonu.
2) Dexcom (např. G6 / G7)
- systém Dexcom G7 umožňuje použití samostatného přijímače (receiveru)
- data se zobrazují v reálném čase bez nutnosti mobilu
- má výhodu automatického přenosu a alarmů
👉 Jedná se o plnohodnotné CGM bez nutnosti skenování.
3) Medtrum TouchCare Nano / Glunovo
- systém Medtrum TouchCare Nano CGM (označovaný také jako Glunovo) je dostupný i v ČR
- senzor měří glykémii kontinuálně a odesílá data automaticky (bez skenování)
- standardně je určen pro zobrazení v mobilní aplikaci
👉 Důležité ale je:
- systém Medtrum může být součástí širšího řešení s tzv. PDM (datamanagerem / ovladačem), který slouží jako náhradní zobrazovací zařízení
- u některých konfigurací tedy lze fungovat i bez telefonu, ale není to tak „přímočaré“ jako u Dexcomu (receiver) nebo Libre (čtečka)
- v praxi se často používá spíše s mobilem, případně v kombinaci s pumpou
Co je důležité vědět
- CGM vždy potřebuje nějaké zobrazovací zařízení (mobil, čtečka, receiver nebo PDM)
- mobil je dnes nejčastější, ale není podmínkou
- rozdíly mezi systémy:
- Libre → jednoduché, levnější, ale nutnost skenování
- Dexcom → plnohodnotné CGM s receiverem
- Medtrum → moderní CGM, ale více orientované na mobil / integrovaný systém
Praktické doporučení
- pokud je cílem co nejjednodušší řešení bez telefonu, nejčastěji se volí Libre s čtečkou
- pokud je důležitý automatický přenos a alarmy bez mobilu, vhodnější je Dexcom s receiverem
- Medtrum je zajímavá alternativa, ale bez mobilu spíše v rámci komplexního systému (např. s PDM)
Shrnutí
Ano, CGM bez chytrého telefonu je možné:
- FreeStyle Libre 2 → čtečka (nutnost skenování)
- Dexcom G7 → receiver (plnohodnotné CGM)
- Medtrum TouchCare Nano → možné i bez mobilu, ale spíše jako součást širšího systému
👉 Telefon tedy není nutný, ale u některých systémů (zejména Medtrum) je jeho použití výrazně praktičtější.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Glukometr - rozdílné výsledky různých značek
(22.03.2026)
Dotaz
Dobrý den, dostala jsem glukometr který byl podle všeho již použity od lékařky vyzvedla jsem v lékárně měřicí pásky. A při prvním měřením 0,5 hod. po jídle mi naměřil hodnotu 13,5 a tak jsem si naměřila znovu s glukometru který mám již doma delší dobu a tam jí byla naměřená hodnota 7,6 Pro jistotu jsem si naměřila ještě z dalšího glukometru a tam se mi ukázalo naměřená hodnota 7,5. Nevím tedy jestli glukometr, který jsem dostala od lékařky neměří špatně.věk: 56 let výška: 154 cm váha: 74 kgDetail dotazuOdpověď
Dobrý den,
rozdíl mezi naměřenými hodnotami je ve Vašem případě opravdu výrazný a je správné, že jste si měření ověřila i jinými glukometry. Hodnoty kolem 7,5 mmol/l jsou vzájemně konzistentní, zatímco hodnota 13,5 mmol/l z jednoho přístroje je výrazně odlišná a pravděpodobně neodpovídá skutečnosti.
Příčin může být několik:
- použitý glukometr může být vadný nebo nesprávně kalibrovaný,
- testovací proužky nemusí odpovídat danému přístroji, mohou být prošlé nebo špatně skladované,
- mohlo dojít k technické chybě při měření (např. znečištěné ruce, nedostatečný vzorek krve apod.).
Je také důležité vědět, že běžné glukometry mají určitou toleranci měření, ale rozdíl téměř 6 mmol/l už je nad rámec běžné odchylky.
Doporučuji:
- ověřit, zda používáte správné proužky určené pro konkrétní typ glukometru,
- zkontrolovat jejich expiraci a způsob skladování,
- provést kontrolní měření (ideálně nalačno) na jednom spolehlivém přístroji,
- případně vzít glukometr k lékaři nebo do lékárny, kde lze jeho přesnost porovnat s laboratorním měřením nebo kontrolním roztokem.
S pozdravem
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Nárok na senzor po operaci.
(16.02.2026)
Dotaz
Dobrý den. Chci se zeptat zda mám nárok na senzor. Jsem po operaci při které mne byla odebrána ledvina, slezina a část slinivky. Cukrovka u mne byla zjištěna asi po půl roce po operaci. Po dvou letech léčení jsem přešel z inzulinu na prášky. Děkujivěk: 77 let výška: 172 cm váha: 79 kgDetail dotazuOdpověď
Milý Petře, hrazení glukózových senzorů je mimo okruh diabetiků 1. typu značně omezené, ale je to možné. Jedná se především o osoby, které si stejně jako při diabetu 1. typu podávají inzulín ve 3-4 denních dávkách (anebo pumpou) a regulují si dávky inzulínu podle naměřených hodnot. Navíc mohou mít opakované hypoglykémie, které bez senzoru těžko zvládají. Neznám detaily vaší léčby, ale spíše si myslím, že to není ten případ. Ale můžete se poradit se svým lékařem. Často je také podmínkou doklad vašich záznamů, že si pravidelně alespoň 4x denně měříte glykémie pomocí glukometru a upravujete si podle toho dávky.
Vy navíc nyní ani inzulín neužíváte, takže jeho dávky nepotřebujete během dne upravovat. Senzor by sice i pro vás mohl být dobrá věc, ale bezprostředně jen nepotřebujete. Glykémie vám od hodiny k hodině pravděpodobně výrazně nekolísají a dostatečnou informaci vám dá měření pomocí glukometru. V takovém případě může mít senzor pro pacienta hodnotu zejména „edukační“, aby držel správně dietu, ale za této situace pojišťovna senzory nehradí.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
glukometr
(07.02.2026)
Dotaz
Jsem už čtyři roky s cukrovkou, tudíž i s glikemestrem.Merim podle glikemie jak se pohybují.Nevedel jsem že se musí testovat,za jak dlouho mohu mít novívěk: 58 let výška: 179 cm váha: 108 kgDetail dotazuOdpověď
Dobrý den,
glukometry jsou dnes většinou bez nutnosti kalibrace, jsou nastavené již z výroby, aby měřily správně.
Teoreticky je možnost předpisu glukometru 1x za 6 let, ale pozor každý diabetik NEmusí mít nárok na předpis glukometru na úhradu pojišťovnou. Toto je potřeba probrat s Vaším diabetologemm nebo praktickým lékařem - podle toho, u koho jste sledován. Jinak glukometr je možno i zakoupit na vlastní úhradu v lékárně nebo zdravotnických potřebách. Ceny se pohybují někde kolem 400 až 600Kč.(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
-
sensor Dexcom a nalepovaci pumpa
(04.02.2026)
Dotaz
Dobry den, lze pouzit sensor Dexcom s nekterou nalepovaci pumpou? Pokud ne, lze to s timto sensorem pres nejakou smycku? Dekuji za nazor a infověk: 47 let výška: 172 cm váha: 80 kgDetail dotazuOdpověď
Dobrý den,
se senzory Dexcom G6 a G7 je běžně propojena do hybridního systému pumpa t:slimX2 (Tandem).
Se senzory Dexcom G6 lze zatím propojit i hybridní systém CamAPS (ten využívá pumpu YpsoPump). Ovládání tohoto systému vyžaduje kompatibilní telefon, protože ovládací program pro smyčku je v telefonu.
V ČR je nyní dostupná jen nalepovací pumpa TouchCare Nano, ta má oficiálně propojení jen se specifickými senzory od stejné firmy (Nano TouchCare CGM).
Je možné, že lze propojit pumpu TouchCare Nano s Dexcomy přes neoficiální systém AndroidAPS. Nedokáži říct jistě. Ale jedná se o neschválený neoficiální systém a cokoliv s ním pacient provádí, tak dělá na své riziko a někdy ztrácí při poškození i běžně platné záruky (např. 4 roky na inzulinovou pumpu). Někteří pacienti tento systém velmi dobře využívají, ale rozhodně doporučuji opatrnost.(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
Cukrovka a doplňky stravy
143 dotazů
-
Eliquis x doplňky
(11.03.2026)
Dotaz
Dobrý den, chtěla jsem se zeptat...beru, kvůli opakovaným trombózám (mám leidenskou mutaci) eliquis 2,5mg 2x denně po 12 hodinách. Zároveň mám vyšší cholesterol a prediabetes, na kolik si ubližuji, když si dám 1x denně šálek zeleného čaje nebo čaj z dřišťálu (necelých 5g do 250ml), snažím se stravovat pestře, nepiji alkohol ani kávu.věk: 49 let výška: 174 cm váha: 96 kgDetail dotazuOdpověď
Vážená paní Blanko, přeji dobrý den,
děkuji za Váš dotaz. Při užívání Eliquisu (apixaban) je vždy vhodné být opatrný u různých doplňků stravy a bylinných čajů, protože některé z nich mohou ovlivňovat srážlivost krve nebo metabolismus léku. Zelený čaj v běžném množství, tedy přibližně jeden šálek denně, je obecně považován za bezpečný a nepředstavuje významné riziko ve vztahu k Eliquisu. Obsahuje sice látky, které mohou mírně ovlivňovat srážlivost, ale při tomto množství se klinicky významný efekt nepředpokládá. Není však vhodné přípravek Eliquis přímo zapíjet zeleným čajem, protože by mohlo dojít k částečnému zablokování odbourávání přípravku Eliquis ve střevě
U čaje z dřišťálu je situace méně jednoznačná. Dřišťál obsahuje berberin, který může ovlivňovat metabolismus některých léků v játrech (enzymový systém CYP) a také transportní mechanismy (např. P-glykoprotein). Teoreticky tak může dojít ke změně hladiny Eliquisu v krvi, a tím buď ke zvýšení rizika krvácení, nebo naopak ke snížení účinnosti léčby. Přímých klinických dat sice není mnoho, ale opatrnost je zde na místě.
Z tohoto pohledu bych:
- zelený čaj v uvedeném množství, pokud se jím Eliquis přímo nezapijí, považoval za bezpečný
- u dřišťálu bych spíše jeho pravidelné užívání nedoporučoval, hlavním důvodem je skutečnost, že Eliquis užíváte 2krát denně (ráno a večer) a čaj z dřišťálu by jste musela užívat v poledne, proto, aby se jeho vliv na Eliquis neprojevil
Velmi pozitivně hodnotím Váš celkový přístup – pestrou stravu, omezení alkoholu a snahu řešit rizikové faktory, jako je zvýšený cholesterol a prediabetes. To má pro Vaše zdraví zásadní význam. Pokud byste chtěla využívat bylinné přípravky cíleně (např. na metabolismus), je vhodné to vždy předem konzultovat s lékařem nebo zde v poradně, aby nedošlo k nežádoucím interakcím s antikoagulační léčbou.
S přátelským pozdravem
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
Glucea doplněk stravy
(20.02.2026)
Dotaz
Glucea a léky, Gliclazide,Metformin, Pioglitazon Avtavis možnost uživani?věk: 71 let výška: 177 cm váha: 110 kgDetail dotazuOdpověď
Vážený pane Jiří, přeji dobrý den,
děkuji za dotaz. Glucea je doplněk stravy s obsahem morušovníku, gymnémy, zinku, chromu a L-argininu. Glucea není lék na diabetes, ale doplněk stravy. Její účinek na glykémii může být mírný a individuální, nelze jej srovnávat se standardními léky - antidiabetiky. Sama o sobě nemůže nahrazovat léčbu diabetu 2. typu.
Teoreticky je možné tento doplněk užívat současně s metforminem, gliklazidem i pioglitazonem, ale je třeba opatrnosti, zejména pokud pacient užívá gliklazid (derivát sulfonylurey), protože při kombinaci s jakýmkoli přípravkem, který může snižovat glykémii, může vzrůst riziko hypoglykémie. V takovém případě je vhodné častější sledování hladin cukru v krvi.
Máte BMI přibližně 35, a proto je u Vás klíčová komplexní léčba diabetu 2. typu se zaměřením nejen na kompenzaci glykémie, ale i na snížení kardiovaskulárního rizika a redukci hmotnosti. O případné úpravě terapie, vysazení či přidání léků by však vždy měla rozhodnout ošetřující diabetoložka nebo diabetolog, kteří znají kompletní anamnézu, aktuální hodnoty HbA1c, funkci ledvin a další rizikové faktory.
Doporučuji proto jakékoli změny léčby nebo zařazení doplňků stravy předem konzultovat s ošetřujícím specialistou. Ten může bezpečně posoudit vhodnost kombinace i případnou potřebu úpravy dávkování.
S přátelským pozdravem
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
Zvýšený LDL cholesterol a diabetes 2. typu
(10.02.2026)
Dotaz
Dobrý den. Jsem diabetik II. Typu a mám LDT 3,3. Jde snížit cholesterol jinak než léky ? Děkuji za odpověďvěk: 43 let výška: 155 cm váha: 60 kgDetail dotazuOdpověď
Hodnota „LDT 3,3“ pravděpodobně označuje LDL-cholesterol 3,3 mmol/l (jde o častou záměnu zkratky LDL). LDL-cholesterol je hlavní aterogenní frakce krevních lipidů a jeho hodnocení je u pacientů s diabetem mellitem 2. typu klíčové.
Osoby s diabetem 2. typu jsou považovány minimálně za pacienty s vysokým kardiovaskulárním rizikem, a proto pro ně platí přísnější cílové hodnoty LDL-cholesterolu než pro běžnou populaci, kde je fyziologické rozmezí 1,2 - 3,0 mmol/l. Obecně je cílem dosažení LDL-cholesterolu pod 2,6 mmol/l, u diabetiků s dalšími rizikovými faktory (např. hypertenze, obezita, kouření, dlouhé trvání diabetu nebo orgánové postižení) pak pod 1,8 mmol/l. Hodnota LDL 3,3 mmol/l je tedy u diabetika považována za zvýšenou.
Snížení cholesterolu bez použití léků je možné pomocí režimových opatření, zejména úpravou stravy, zvýšením pohybové aktivity a redukcí tělesné hmotnosti. Tato opatření mohou vést ke snížení LDL-cholesterolu přibližně o 10–20 %, což v absolutních hodnotách obvykle odpovídá poklesu o 0,3–0,6 mmol/l. U části pacientů to však k dosažení cílových hodnot nestačí.
Z přírodních zdrojů má nejlépe doložený účinek rozpustná vláknina (ovesné vločky, luštěniny, psyllium), která snižuje vstřebávání cholesterolu ve střevě. Příznivý vliv mají také rostlinné steroly a stanoly, dále nenasycené mastné kyseliny obsažené v kvalitních rostlinných olejích, ořeších a semenech.
Z přírodních doplňků je dále popisován mírný efekt u česneku, artyčoku a berberinu. Červená fermentovaná rýže obsahuje látky (monakolin K) se statinovým mechanismem účinku a její užívání by mělo být vždy konzultováno s lékařem. Nejčastěji se v lékárnách setkáte s přípravky Arterin cholesterol (extrakty bergamotu, artyčoku a rostlinné steroly včetně vitaminu C) a ArmoLIPID PLUS (Jedna tableta obsahuje suchý extrakt Berberis aristata 588 mg, což odpovídá Berberin chloridu 500 mg, fermentovanou červenou kvasnou rýži 200 mg, což odpovídá monakolinu K 3 mg, polikosanol 10 mg, kyselinu listovou 0,2 mg, koenzym Q 10 2,0 mg a astaxantin 0,5 mg).
Tyto postupy mají význam zejména jako doplněk zdravého životního stylu. U diabetiků s vyšším kardiovaskulárním rizikem však často nepostačují k dosažení cílových hodnot LDL-cholesterolu a nenahrazují doporučenou farmakoterapii.
Z tohoto důvodu jsou u diabetiků velmi často doporučovány hypolipidemické léky (zejména statiny), a to i při relativně mírném zvýšení LDL-cholesterolu. Cílem léčby není pouze úprava laboratorních hodnot, ale především snížení rizika závažných kardiovaskulárních komplikací, jako je infarkt myokardu nebo cévní mozková příhoda.
Další odkazy k prostudování:
https://www.cukrovka.cz/poradna/leky-na-snizeni-cholesterolu-a-triglyceridu-u-dm-1.-typu
https://www.cukrovka.cz/poradna/dotaz/hladina-cukru-a-cholesterolu
https://www.cukrovka.cz/poradna/cervena-ryze-a-atoris
https://www.cukrovka.cz/poradna/test-rostliny-berberis-vulgaris-dristal-obecny
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Kreatin a cukrovka I.typu
(28.01.2026)
Dotaz
Mohu brat jako doplněk stravy při cvičení kreatin pokud mam DM I.typu a aplikuji inzulin? Cca 10-15 jednotek 3xdenně před jidlem a 20jednotek na 24hodvěk: 47 let výška: 180 cm váha: 98 kgDetail dotazuOdpověď
Vážený pane Davide, přeji dobrý den,
ano, kreatin je obecně považován za relativně bezpečný doplněk stravy i u pacientů s diabetem 1. typu, kteří jsou léčeni inzulinem, pokud jsou dodržena určitá pravidla. Kreatin sám o sobě neovlivňuje přímo hladinu krevního cukru ani účinek inzulinu, nicméně při jeho užívání může docházet ke zvýšení tělesné hmotnosti a zadržování vody ve svalech, což může nepřímo ovlivnit citlivost na inzulin a potřebu jeho dávkování. Při pravidelném cvičení je proto vhodné pečlivě sledovat glykémie, zejména v období zahájení suplementace, a případně upravit dávky inzulinu. Důležité je také dbát na dostatečný pitný režim a neužívat kreatin při známkách zhoršené funkce ledvin, protože jak diabetes, tak kreatin mohou ledviny zatěžovat. Pokud máte dlouhodobě dobré kompenzace diabetu a normální laboratorní hodnoty funkce ledvin, lze kreatin v obvyklých doporučených dávkách užívat, ideálně po předchozí konzultaci s ošetřujícím lékařem či diabetologem a za pravidelného sledování zdravotního stavu.
S přátelským pozdravem
(odpovídá PharmDr. Josef Suchopár, DrugAgency, a.s., Klokotská 833/1a, 142 00 Praha 4 Libuš)
-
Možno prejsť z liečby inzulínom pri cukrovke 2 na prírodný liek Insuvel ?
(24.01.2026)
Dotaz
Inzulín má veľa nežiadúcich účinkov. Lekári s prírodnou vedou neodporúčajú túto liečbu . Môžem prejsť na Insuvel ?věk: 85 let výška: 164 cm váha: 70 kgDetail dotazuOdpověď
Dobrý den
preparát Insuvel je potravinový doplněk. Nejedná se o inzulín. Byl vyvinut jako možný pomocný preparát pro případy: inzulínové rezistence, metabolického syndromu, prediabetických stavů a pro osoby, které z různých důvodů usilují o stabilizaci hladiny cukru. Jako podpůrný prostředek je možné jej zařadit spolu s vyváženou stravou a mírnou fyzickou aktivitou. Potravinové doplňky mohou v některých případech pomoci se stabilizací krevního cukru, ale nelze na ně spoléhat.
V žádném případě nemůže nahradit léky, která prošly klinickými testy a prokazatelně snižují hladinu krevního cukru. A to jak tablety, tak inzulín.
Léčba inzulínem patří do rukou specialisty, pokud je doporučena léčba inzulínem, obvykle se nahradit nedá jiným preparátem. Lékař posuzuje řadu parametrů (stav funkce jednotlivých orgánů, laboratorní výsledky, přidružené nemoci, užívané léky) Rozhodnutí o tom, zda je léčba inzulínem vhodná, či lze nahradit jiným preparátem určitě konzultujte se svým lékařem.
S pozdravem
(odpovídá MUDr. Dagmar Bartášková, Diabetologická a endokrinologická ambulance Praha 4)
Cukrovka a pohyb
23 dotazů
-
Zvýšený cukr po tréninku závodního plavání
(06.05.2025)
Dotaz
Dobrý den, naše 13 letá dcera má vždy zvýšený cukr po tréninku plavání, oběd má ve 13:30 přibližně 40 -50 g uhlohydrátů, žádný insulin, doba tréninku 60 až 90 minut, závodní plavání, cukr po tréninku 4 až 7 pravidelně, 20 minut později cukr 13 a stoupající tendence, dáváme insulin a vše se relativně rychle upraví, co může zapříčinit tak rychlé zvýšení, adrenalin, játra, stresový hormon, resistence nebo chybějící insulin k obědu? Pokud aplikujeme pouze 25% obvyklé inzulínové dávky s obědem během plavání jde rychle dolu a má časté delší přestávky. Prosím o radu. Děkuji RVvěk: 14 let výška: 162 cm váha: 50 kgDetail dotazuOdpověď
Milá Karolíno, správné dávkování inzulínu a jídla při náročnějším sportu je nutné vždy individuálně vyladit a znát více podrobností.
Dcera asi dostává také dlouze působící inzulín, nebo používá inzulínovou pumpu. Zcela bez inzulínu být nemůže ani na poměrně krátkou dobu, a tak předpokládám, že během plavání na ni působí inzulín, který v těle přetrvává od poslední aplikace. Prevence hypoglykémie je pro ni asi zásadní, a proto před sportem požije těch 40 až 50 g sacharidů. Během fyzické zátěže jí glykémie nestoupá vlivem spalování sacharidů ve svalech a také vlivem působení přetrvávajícího inzulínu. Po cvičení ale již asi uplynula příliš dlouhá doba od poslední aplikace inzulínu a v těle není dostatečná zásoba v podkoží. To se může projevit vzestupem glykémie.
Je proto nutné po cvičení co nejdříve znát glykémii a co nejdříve obnovit podávání inzulínu, případně s použitím mírné „nárazové“ dávky, která jeho určitý deficit vyrovná.
Je to ale jen můj názor. Možností je více. Asi je správné, že inzulín na krátkou dobu vynecháte, ale pak je nutné co nejdříve jej znovu podat.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Úprava dávky inzulinu před posilováním a po
(19.04.2025)
Dotaz
Dobrý Den Cely život sportuji od svých 8 let dělám bojové sporty a od svých 14 k tomu i cvičím před 3 roky mi diagnostikovali DM2 Dlouho Jsem nepotřeboval inzulin a kompenzoval Jsem to jen tvrdými tréninky a přísnou dietou po 3 letech mi byl naordinovan inzulín a neumím vůbec s tím pracovat úplně mi to rozhodlo tělo režim tréninky a nevím co s tím necítím se vůbec dobře rozhodlo mi to i glykemie po ránu. Poradili byste mi jak to dělat s inzulinem před a po tréninku? Beru 3xdenně 4jednotky fiasp Při tréninku když zvednu něco těžkého mi to vyletí třeba na 12,13,14 a po 20 30min to zase docela rychle padá vůbec si s tím nevím rady. Byl bych vděčný za jakoukoliv radu a pomoc. Obecne se doporučuje snížit dávky inzulínu o 25-50% před a po tréninku jen ze to mam obavy ze to buď vyletí a nebo když si dam 4 jednoty ze to bude rychle klesat. Je pro mě strašně těžké uzpůsobit tomu jídlo protože tréninky jsou fakt těžký a když si uberu dávku nevím kolik jídla si mám dát. Mockrát děkuji a hezký Den, Ragnarvěk: 29 let výška: 185 cm váha: 69 kgDetail dotazuOdpověď
Milý Ragnare,
předpokládám, že ve vašem případě se jedná o diabetes 1. a nikoliv 2. typu jak píšete, neboť diabetes 2. typu je u takto mladých osob poměrně vzácný, většinou nevyžaduje léčbu inzulínem a navíc bývá u takto mladých osob provázen obezitou, což zjevně váš případ není.
Předpokládám, že užíváte 4 dávky inzulínu, nebo možná máte inzulínovou pumpu. Dost možná užíváte kontinuální senzor hladiny glukózy v podkoží, který vám stále ukazuje změny glykémií a vydává varovná znamení při nebezpečném poklesu či vzestupu. To všechno se pro sportování velmi hodí, jen možná s určitým omezením zrovna pro kontaktní sporty, jako je (asi) bojové umění. Tam se lidé o sebe různě otírají a mlátí a muže dojít k odpadnutí senzoru. Ať to již máte či nikoliv, silně to všem doporučuji, neboť to zlepšuje vyrovnání diabetu a pomáhá to předcházet vzniku pozdních komplikací.
Intenzifikovaná léčba inzulínem však vyžaduje podrobné zacvičení a je nemožné to zde v několika větách zvládnout. Existují také praktická doporučení, jak nakládat s inzulínovou léčbou při aktivním sportu. Základní informace vám ve stručnosti posílám v odkazu ze stránek Centra diabetologie IKEM. Najde je v příloze, ale i další užitečná poučení najdete na stránkách www.ikem.cz pod Centrem diabetologie a edukačními materiály (https://www.ikem.cz/cs/fyzicka-aktivita/a-3903/). Tento návod je velmi praktický a užitečný. Po jeho nastudování byste pak mohl další podrobnosti probrat se svým lékařem.
Před delším sportem bývá vhodné dávku inzulínu snížit. Někdy se stává, že po zahájení intenzivního sportu glykémie přechodně stoupne, a to vlivem stresu. Vy jste ale trénovaný a zvyklý, takže si myslím, že to nebude váš případ. Spíše mě napadá, že si snížíte dávku inzulínu a k tomu se preventivně najíte, a proto vám glykémie nejprve stoupne. Důležité je především předejít hypoglykémii, a proto bych přechodné a mírné zvýšení tolik neprožíval. V průběhu cvičení to určitě klesne.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Diabetes 2. typu a sport
(10.04.2025)
Dotaz
Dobrý den, jak mám po intenzivním a delšíím sportovním výkonu (např. MTB 3 hodiny) zajistit doplnění glykogenu v těle? Bez diabetu se doporučuje mix bílkoviny a "rychlé cukry". Jak je to v případě diabetiků (kompenzovaných Metforminem a Forxigou) Děkuji Petrvěk: 61 let výška: 178 cm váha: 85 kgDetail dotazuOdpověď
Milý Petře, píšete, že máte diabetes 2. typu a jste léčen tabletami, které sice snižují zvýšenou glykémii, ale zpravidla nepůsobí hypoglykémii.
Při intenzivním a dlouhém sportování že zejména náročné správně upravit podávání inzulínu, protože často hrozí hypoglykémie. Vy ale asi inzulín neužíváte.
Vy máte hmotnost celkem přiměřenou nebo jen lehce zvýšenou. Nicméně, pokud by vám sport přispěl k hubnutí, tak by to příliš nevadilo. Proto bych se nesnažil cpát do sebe zbytečné kalorie, které sice možná trochu pomohou zvýšit výkon, ale nebude to příliš zdravé.
Za nejlepší bych považoval dát si normální svačinu, a to dříve, než dojde k vašemu „vyčerpání“. Podle hodnoty glykémie bych volil množství sacharidů v této svačině, někdy by to mohly být i nějaké sušenky nebo něco podobného, protože na kole to řada lidí „vyjezdí“. Během 3hodinové jízdy by takové svačiny mohly být i 2. Je to celkem přirozené a nebylo by nutné si složitě připravovat nějaké speciální nápoje.
Osoby, které si podávají inzulín, jeho dávku před intenzivním sportem snižují a buď si také volí ty malé svačiny, nebo upíjejí sladký nápoj, např. džus nebo jiný sladký nápoj, aby neměly hypoglykémii. Jíž na hranu, jako to dělají závodníci, bych vám při vašem věku a diabetu 2. typu nedoporučoval. Cílem je udržovat se fit a ne se „zničit“. Hlavně je dobré cvičit pravidelně a často.
V principu je možné stejně jako zdraví lidé si brát ty energetické a iontová nápoje. Jen by člověk měl znát svoje glykémie a nevypít toho mnoho při zvýšené glykémii. Záleží na gustu, zda se chcete cítit jako vrcholový sportovec. Já bych to bral spíš víc sportovně a připustil si, že nemusím jít do krajností.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Po sportovni aktivite mam vysokou glikěii i o cca 4 jednoky
(22.10.2024)
Dotaz
Jsem diabetik 2.typu, 73 let. Pri sportovni zatezi jizde na kole cca 3-4x tydne, s vetsim prevysenim terenu cca 1,5 hod mi stoupne glykemie i o cca 3 jednotky, mimo to provozuji denne cca 10 km svizne chuze i casto jeste po jizde na kole. Jsem zvykla na pravidelny pohyb celorocne tj. kolo chuze lyze. Mam vyssi ranni glykemie, denni hodnoty po jidle cca 8-9. Po jizde na kole jsem mela i 12,4, coz me hodne prekvapilo. Pry to nemam resit, ale myslim, zemi to zhorsuje vysledky dlouheho cukru. Jak na to? Dekuji Stanislavavěk: 72 let výška: 162 cm váha: 69 kgDetail dotazuOdpověď
Milá Stanislavo,
pohyb obecně zlepšuje průběh diabetu 2. typu. Vede k lepší účinnosti inzulínu, ale zlepšuje i stav kardiovaskulárního ústrojí. Tento efekt má zejména pohyb vytrvalejší, tady takový, jaký provádíte vy. Proto vám jej nadále doporučuji.
Někdy u osob, které jsou málo trénované a cvičí jen krátkodobě a nárazově skutečně může glykémie stoupat jako projev určitého stresu, který pro ně cvičení představuje. Vy ale jste "sportovkyně", a tak bych to u vás neočekával.
Pochopitelně velmi záleží na tom, zda před fyzickou zátěží jíte sacharidy a kolik jich jíte. Je také možné, že vám prostě chybí dostatek inzulínu. Tomu trochu nasvědčuje fakt, že nemáte nadváhu. I v tomto případě cvičení pomáhá, ale pokud je inzulínu opravdu málo, cvičením ani tabletami jej nenahradíte. To by ale musel posoudit váš diabetolog - nevím, jaké léky užíváte a jak se stravujete. Možná by pro vás byla vhodná malá dávka inzulínu, zatím 1x denně. To ale na dálku posoudit nemohu.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Test fyzicke aktivity a vliv na glykemii
(17.04.2024)
Dotaz
Dobry den, jsem celozivotne nemocny s diabetem a po normalnim jidle mivam vzdy glukozu pres 10 mmol/l. Nyni jsem udelal test po komzumaci celozrne tycinky muesli hmotnost 60kg a potom jsem sel pesky domu rychlou chuzi cca 4km/hod celkem 60 minut. Nic jineho jsem nejedl od rana. Bylo 15h pri konzumaci te muesli tycinky. Glykemii jsem meril v 16h, tedy hodinu po konzumaci, a bylo namereno 6.5mmol/l. Je to normalni hodnota nebo ne ? Dekauji s pozdramvěk: 46 let váha: 80 kgDetail dotazuOdpověď
Dobrý den,
glykémie 6,5 mmol/l může být v této situaci úplně normální. Záleží i na tom kolik jste měl glykémii před tyčinkou. Tyčinka může dle své velikosti a složení mezi 20-40 g sacharidů. Běžný oběd klidně kolem 50-80g sacharidů - podle toho, jaké množství a co jíte.
Běžně při anaerobní aktivitě (kam u většinou chůze spadá) glykémie (hladiny glukózy v krvi) klesá. Při chůzi se tedy mohla část cukru, který jste snědl spálit. Hladina glykémie 6,5 mmol/l může tedy být úplně normální. Rozhodně se nejedná ani o hypoglykémii (nízkou hladinu cukru v krvi) ani o hyperglykémii (vysokou hladinu cukru v krvi).
Poznámka redakce:
omlouváme se za opožděnou reakci
(odpovídá MUDr. Pavlína Krollová, Fakultní nemocnice Motol)
Cukrovka a životospráva
221 dotazů
-
Cukrovka, inzulin, alkohol, stále vyšší glykémie
(15.04.2026)
Dotaz
Před 14dny byla u mě zjištěna cukrovka. Píchám si inzulín 3x denně. Cukr pořád kolem 14. Po vypití třech piv je cukr v normě. Jak je to možné?? Děkuji za odpověď.věk: 62 let výška: 178 cm váha: 85 kgDetail dotazuOdpověď
Dobrý den, pane Jaroslave,
vámi popsaný jev skutečně není neobvyklý, ale je potřeba k němu přistupovat velmi opatrně.
Alkohol (včetně piva) totiž ovlivňuje metabolismus v játrech. Játra mají za normálních okolností důležitou roli v udržování hladiny cukru v krvi – mimo jiné uvolňují glukózu do krve. Když ale vypijete alkohol, játra se přednostně věnují jeho odbourávání a tuto „výrobu“ glukózy dočasně omezí. Výsledkem je pokles glykémie.
Proto u vás po pivu dochází k normalizaci hladiny cukru. Nejde však o léčebný efekt, ale o vedlejší důsledek působení alkoholu.
Je důležité zdůraznit, že tento efekt může být nebezpečný – zejména při léčbě inzulinem. Alkohol může vést i k opožděnému poklesu glykémie (hypoglykémii), a to i několik hodin po požití, například v noci. Navíc může tlumit varovné příznaky hypoglykémie, takže ji člověk nemusí včas rozpoznat.
Současně to, že máte opakovaně glykémii kolem 14 mmol/l, ukazuje na to, že vaše léčba zatím není optimálně nastavena. V prvních týdnech po zjištění diabetu je to poměrně časté a je potřeba postupně upravit dávky inzulinu ve spolupráci s diabetologem.
Doporučuji proto:
- nepoužívat alkohol jako prostředek ke snižování glykémie,
- co nejdříve konzultovat vaše hodnoty s ošetřujícím lékařem (úprava dávek inzulinu),
- sledovat glykémie častěji, zejména pokud alkohol konzumujete.
V případě nejistoty je vždy bezpečnější se alkoholu vyhnout, dokud nebude léčba stabilizována.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
jídelníček
(15.04.2026)
Dotaz
Dobrý den. Ja i manzel mame nasledujici hodnoty. Na lačno 6 resp.ha 6.2 a glyk.krivka po dvounhodinach 4.8 resp.ja 5.4. byla nám doporučená dieta. Můžete nam sestavit jídelníček? Dekuji Gabrielavěk: 58 let výška: 175 cm váha: 82 kgDetail dotazuOdpověď
Milá Gabrielo,
u vámi uvedených hodnot jde pravděpodobně o lehce zvýšenou glykémii nalačno (prediabetes), zatímco po zátěži máte hodnoty velmi dobré. V takové situaci má úprava stravy a hmotnosti zásadní smysl – často dokáže vývoj zcela zvrátit.
Při Vaší výšce a hmotnosti (BMI ~26–27) by pro Vás bylo vhodné zhubnout zhruba 5–7 kg, ale bez drastických diet. Základem je pravidelná, vyvážená strava s omezením rychlých cukrů.
Moje základní doporučení:
jíst 3 hlavní jídla denně (případně malá svačina),
omezit sladké, bílé pečivo, slazené nápoje,
preferovat celozrnné výrobky, zeleninu, luštěniny,
dostatek bílkovin (ryby, drůbež, mléčné výrobky, vejce),
zdravé tuky (olivový olej, ořechy),
večer spíše lehčí jídlo, méně sacharidů.
Ukázka jednoduchého denního jídelníčku:
Snídaně: bílý jogurt + hrst ořechů + trochu ovoce / nebo celozrnný chléb se sýrem a zeleninou
Oběd: kuřecí nebo ryba, velká porce zeleniny, menší příloha (brambory / rýže / celozrnné těstoviny)
Večeře: salát se sýrem, vejcem nebo tuňákem / nebo zelenina + libové maso
Svačina (dle hladu): kefír, tvaroh nebo malé množství ovoce
K tomu je velmi důležitý pravidelný pohyb (rychlá chůze alespoň 30 minut denně, raději déle, a to denně).
Nejde o nic dramatického, ale o varovný signál. Při rozumné dietě a pohybu se hodnoty často vrátí do normy bez potřeby léků. Pokud chcete, můžete se podívat na naše jídelníčky, např. zde:
https://www.cukrovka.cz/dietni-jidelnicek
Volil bych pro vás 175 g sacharidů denně, spíše bez svačin. Pro vašeho muže jídelníček podobný, pokud má nadváhu, jinak pro něho odhadem asi 200 g sacharidů za den.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Výživa - celozrnné versus světlé pečivo
(09.01.2026)
Dotaz
Dobrý den Chci se zetat, při cukrovce je doporučováno celozrnné pečivo. Jaký je rozdíl když u celozrnného i světlého pečiva zjišťuji že tuky, sacharidy a cukry jsou zhruba na stejných hodnotách. Proč je doporučováno celozrnné a tmavé pečivo když složení je zhruba stejné. Děkujivěk: 73 let výška: 178 cm váha: 83 kgDetail dotazuOdpověď
Celozrnné pečivo je doporučováno ne proto, že by mělo méně sacharidů, ale proto, že zvyšuje cukr v krvi pomaleji, méně a stabilněji.
Makroživiny (cukry, sacharidy, tuky)
Ano – na etiketě často vidíte:
-
sacharidy: podobné
-
cukry: podobné
-
tuky: podobné
To ale neříká, jak rychle se ty sacharidy vstřebají.
-
Světlé pečivo: vláknina ≈ 2–3 g / 100 g
-
Celozrnné pečivo: vláknina ≈ 6–10 g / 100 g
1. Vláknina:
-
zpomaluje vstřebávání glukózy
-
snižuje výkyvy glykémie
-
zlepšuje inzulinovou citlivost
-
prodlužuje pocit sytosti
Proto i při stejném množství sacharidů stoupá glykémie po celozrnném pečivu pomaleji a méně.
2. Glykemický index (GI)
-
Bílé pečivo: GI ≈ 70–85
-
Celozrnné pečivo: GI ≈ 45–60
U diabetu je rychlost vzestupu cukru v krvi často důležitější než absolutní množství sacharidů.
3. Struktura škrobu
-
Bílé pečivo = jemně mletá mouka → rychle dostupná glukóza
-
Celozrnné = hrubší částice, obal zrna → pomalejší trávení
Tělo musí „pracovat déle“, cukr se uvolňuje postupně.
4. Mikronutrienty (nevidíte je v tabulce)
Celozrnné pečivo obsahuje více:
-
hořčíku
-
zinku
-
vitamínů skupiny B
-
antioxidantů
Tyto látky:
-
podporují metabolismus glukózy
-
zlepšují funkci inzulinu
5. Sytost a porce
-
Po bílém pečivu má člověk hlad rychleji
-
Po celozrnném často sní menší porci
V reálu tedy přijmete méně sacharidů, i když na 100 g jsou čísla podobná.
(odpovídá redakce, )
-
-
Glikemie po kávě s mlekem
(29.12.2025)
Dotaz
,80 let od 6,h žádné jídlo teď káva s mlékem glikemie 7,3věk: 80 let výška: 168 cm váha: 90 kgDetail dotazuOdpověď
Milá Jaroslavo, zdraví lidé mají v glukózové toleranci poměrně velkou rezervu a dokáží podle potřeby zvyšovat sekreci inzulínu. Diabetes 2. typu se projeví, když již tělo nedokáže čelit zvýšeným metabolickým nárokům a nedokáže tvořit dostatečné množství inzulínu. Za těchto okolností pak i malá změna či malé zvýšení potřeby inzulínu může vyvolat vyšší hladinu glykémie. Protože glukóza se v těle také tvoří, zejména v játrech, stačí málo a glykémie lehce stoupne.
Ve vašem případě bych to ale nehodnotil jako závažné a pokud to nestoupá více, tak bych to zvlášť neřešil, nebo bych případně doporučil jen některé perorální antidiabetikum.(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Diabetes a náhradní, či umělá sladidla
(03.12.2025)
Dotaz
Existuje nějaké umělé sladidlověk: 63 let výška: 173 cm váha: 112 kgDetail dotazuOdpověď
Ano existuje jich hodně,
náhradní sladidla se dají dělit na kalorická a nekalorická.
Mezi kalorická patří fruktóza, sorbitol a manitol, mezi nekalorická patří aspartam, acesulfam K, sacharin, sukralóza, steviosidy.
Nelepší je rozdělit je podle původu na přírodní, syntetická - ale identická s přírodními, nebo na čistě syntetická - bez ekvivalentu v přírodě:
Doporučujeme podívat se na následující odkaz, kde je vše podrobně rozebráno i s jednotlivými příklady:
(https://www.cukrovka.cz/nahradni-sladidla)
(odpovídá redakce, )
Cukrovka a nadváha
279 dotazů
-
Obezita, cukrovka a Ozempic
(26.04.2026)
Dotaz
Ozempic, nadváha a cukrovkavěk: 60 let výška: 164 cm váha: 114 kgDetail dotazuOdpověď
Dobrý den,
z Vámi uvedených údajů ( váha 114 kg, výška 164 cm) vychází BMI přibližně 42, což odpovídá obezitě vyššího stupně. V kombinaci s diabetem 2. typu jde o situaci, kde má léčba zaměřená nejen na snížení cukru, ale i na redukci hmotnosti velký význam.
Léčivý přípravek Ozempic (účinná látka semaglutid) patří mezi tzv. GLP-1 analoga. Tyto léky:
– snižují hladinu krevního cukru,
– pomáhají snižovat tělesnou hmotnost (často výrazně),
– mají příznivý vliv na srdce a cévy.Proto bývají velmi vhodnou volbou právě u pacientů s diabetem 2. typu a obezitou.
Je ale důležité vědět:
– léčba musí být vždy indikována lékařem (diabetologem),
– v ČR je úhrada ze zdravotního pojištění vázána na splnění určitých kritérií (např. BMI, hodnota HbA1c, dosavadní léčba),
– lék není „samospasitelný“ – největší efekt má v kombinaci s úpravou stravy a pohybu.Pokud by nebyl Ozempic z nějakého důvodu vhodný nebo hrazený, existují i další podobné léky ze stejné skupiny.
Doporučuji proto obrátit se na Vašeho diabetologa, který zhodnotí Váš celkový stav a navrhne nejvhodnější léčbu přímo pro Vás.
Doporučení redakce:
Podívejte se na naše fotojídelníčky https://www.cukrovka.cz/dietni-jidelnicek, zadejte si do dialogových rámečků 150 g, 175 g, 200 g, nebo 250 g sacharidů na den, dále jestli chcete jídelníček se svačinami či bez, počet dnů v týdnu, pro které chcete jídelníček vytvořit, klikněte na "Generovat náhodně" a vytvoří se Vám pestrý jídelníček, kde nepřekročíte zvolenou denní dávku sacharidů. Pokud vám nějaké jídlo nebude vyhovovat, myší si kliknete na přehled jídel a můžete je dle libosti měnit - ve výsledku ale bude vždy zvolená dávka sacharidů na den. Najedete-li myší na "Postup přípravy" objeví se rámeček s návodem, jak jídlo připravit a "fotojídelníčky jsou to proto, že když si budete dále klikat na obrázek jídla, bude se zvětšovat do maximální velkosti, aby bylo krásně vidět, motivovalo Vás a naladilo Vaše chuťové pohárky :-)(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Ozempik a cukrovka 2 st.
(20.04.2026)
Dotaz
Ozempik a cukrovka 2 stupne obezita kdo hradi duchodce 68 letvěk: 69 let výška: 168 cm váha: 120 kgDetail dotazuOdpověď
Dobrý den,
odpověď na Váš dotaz je poměrně přímočará:
Lék Ozempic může být hrazen zdravotní pojišťovnou, ale pouze za určitých podmínek – a věk (68 let) v tom nehraje roli.
Kdy pojišťovna Ozempic hradí
Pojišťovna hradí léčbu pouze tehdy, pokud:
- máte diabetes 2. typu
- léčba jinými léky (např. metformin) není dostatečně účinná
- jsou splněna tzv. indikační kritéria (např. vyšší HbA1c)
- léčbu zahájí diabetolog
👉 V takovém případě je lék částečně hrazen a pacient hradí jen doplatek.
Jak do toho zapadá Vaše hmotnost
Při hmotnosti 120 kg a výšce 168 cm (BMI cca 42) se jedná o obezitu III. stupně, což:
- výrazně zvyšuje riziko diabetu i jeho komplikací
- může být pro lékaře důležitý argument pro nasazení této léčby
👉 Důležité ale je, že:
samotná obezita (i těžká) nestačí k úhradě – rozhodující je diabetes a jeho kompenzace.Kdy si pacient hradí Ozempic sám
- pokud je lék užíván primárně na hubnutí
- pokud nejsou splněna kritéria pro úhradu
- pokud diabetes není dostatečně „rozjetý“ podle úhradových pravidel
👉 V těchto případech si pacient léčbu hradí plně sám.
Shrnutí
- Ano, i ve věku 68 let může být Ozempic hrazen
- rozhodující je diabetes 2. typu a jeho kompenzace, nikoli věk
- Vaše obezita (BMI ~42) hraje významnou roli, ale sama o sobě nestačí k úhradě
- o nároku vždy rozhoduje diabetolog podle konkrétních výsledků (zejména HbA1c)
👉 Doporučuji obrátit se na svého diabetologa – ten přesně posoudí, zda splňujete podmínky úhrady, a případně léčbu nastaví.
Doporučení redake:
podívejte se na úhradové podmínky v jedné z našich odpovědí:
https://www.cukrovka.cz/poradna/ozempic-a-jeho-hrazeni
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Inzulin píchám - přibírám na váze
(10.04.2026)
Dotaz
Po inzulínu fiasp přibírám na váze, co s tím délat abych nepřibíral⁹věk: 73 let výška: 170 cm váha: 99 kgDetail dotazuOdpověď
Dobrý den, děkujeme za zajímavý dotaz.
Přírůstek hmotnosti při léčbě inzulinem, včetně rychle působícího inzulinu Fiasp, je poměrně častý a má několik vysvětlitelných příčin. Nejde o „chybu“ léčby, ale o důsledek toho, že se organismus dostává zpět do lepší metabolické rovnováhy.
Proč k přibírání dochází.
Při špatně kompenzovaném diabetu tělo ztrácí část energie močí (glukóza odchází pryč). Po nasazení nebo úpravě inzulinu se cukr začne správně využívat a tělo si energii „ponechá“, což může vést k nárůstu hmotnosti. Inzulin zároveň podporuje ukládání energie do zásob. Dalším častým důvodem je dojídání hypoglykémií nebo preventivní „přikusování“, které postupně zvyšuje celkový příjem kalorií.Ve vašem případě (99 kg, 170 cm) vychází BMI přibližně na 34, tedy obezita I. stupně. To znamená, že i menší úpravy režimu mohou mít velmi dobrý efekt nejen na hmotnost, ale i na dávky inzulinu a celkovou kompenzaci diabetu.
Co můžete udělat, abyste nepřibíral.
Zaměřte se na přesné dávkování inzulinu podle skutečně snědených sacharidů. Pokud je dávka vyšší, než je potřeba, vede to častěji k hypoglykémiím a následnému dojídání.Snažte se minimalizovat hypoglykémie. Každá hypoglykémie znamená příjem cukru navíc. Pokud se opakují, je vhodné spíše upravit dávky inzulinu než „více jíst“.
Velmi důležitý je pravidelný pohyb přiměřený věku. Ideální je rychlá chůze (např. 30 minut denně), případně rozdělená do kratších úseků. Pohyb zvyšuje citlivost na inzulin, takže často umožní snížení dávek.
Upravte skladbu jídelníčku. Pomáhá omezit jednoduché cukry, slazené nápoje a „nenápadné kalorie“. Naopak zařaďte více bílkovin, vlákniny a potravin, které zasytí na delší dobu. Pravidelnost v jídle je důležitější než časté malé svačiny.
Sledujte porce. I při „zdravém“ jídle může nadbytek energie vést k přibírání.
Kdy řešit s lékařem
Pokud hmotnost roste i přes tato opatření, je vhodné situaci probrat s diabetologem. Někdy pomůže úprava dávkování inzulinu, jeho načasování nebo u diabetu 2. typu doplnění léčby o léky, které naopak pomáhají hmotnost snižovat.Shrnutí
Inzulin sám o sobě není příčinou tloustnutí, ale umožní tělu lépe hospodařit s energií. Klíčem je správné dávkování, omezení hypoglykémií, vhodná strava a pravidelný pohyb. I malý pokles hmotnosti (např. o 5–10 %) může výrazně zlepšit kompenzaci diabetu a snížit potřebu inzulinu.Další Doporučení redakce:
Podívejte se na naše fotojídelníčky https://www.cukrovka.cz/dietni-jidelnicek, zadejte si do dialogových rámečků 150 g, 175 g, 200 g, nebo 250 g sacharidů na den, dále jestli chcete jídelníček se svačinami či bez, počet dnů v týdnu, pro které chcete jídelníček vytvořit, klikněte na "Generovat náhodně" a vytvoří se Vám pestrý jídelníček, kde nepřekročíte zvolenou denní dávku sacharidů. Pokud vám nějaké jídlo nebude vyhovovat, myší si kliknete na přehled jídel a můžete je dle libosti měnit - ve výsledku ale bude vždy zvolená dávka sacharidů na den. Najedete-li myší na "Postup přípravy" objeví se rámeček s návodem, jak jídlo připravit a "fotojídelníčky jsou to proto, že když si budete dále klikat na obrázek jídla, bude se zvětšovat do maximální velkosti, aby bylo krásně vidět, motivovalo Vás, naladilo Vaše chuťové pohárky :-) a váha půjde dolů...(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
-
Vysoké hodnoty glykémie
(10.04.2026)
Dotaz
Dobry den, dlouhodobě cukr 14 až 18 mmol/l ranni hodnoty, léky Mulado ráno a večer, test na tvorbu inzulínu vlastní slinivkou v normě.Strava upravena, leč není to znát.Vecer bilkovina, zelenina v 7....rano 18🙈inzulín je řešení na metabolický syndrom?věk: 60 let výška: 168 cm váha: 115 kgDetail dotazuOdpověď
Milá Vladimíro, máte sakramentskou nadváhu, a to je hlavní příčina vašeho diabetu. Obezita výrazně čím dál více zhoršuje citlivost těla na působení inzulínu. Proto, i když si ho stále tvoříte, možná i ve zvýšeném množství, tak to prostě nestačí a glykémie vám stoupá.
Situaci by určitě zlepšilo, kdybyste zásadním způsobem zhubla. Chápu ale, že je to jen stěží proveditelné, protože to byste musela dlouhodobě držet přísnou redukční dietu a k tomu se pravidelně intenzivně pohybovat, a to pokud možno aspoň 30 minut denně, ale raději více. Pokud byste se k něčemu takovému odhodlala, bylo by nejlepší, kdybyste se přihlásila do obezitologické ambulance, kde by vám s tím pomohli. Nejdůležitější a nejtěžší na tom je motivace. Musíte sama dospět k tomu, že to chcete dokázat. Určitě máte k nadváze vlohy a zdaleka to není "vaše vina". Ale nic naplat, člověk by měl dokázat překonávat překážky, které mu život nadělil.
Mulado (metformin) je určitě pro vás vhodný lék, ale sám rozhodně nestačí. Protože vaše tělo už nedokáže tvořit ještě více inzulínu, aby jeho snížený efekt překonalo, nabízí se opravdu jako nouzové řešení nasazení inzulínu. Je to poměrně jednoduché, naučí se to každý, ale problém to dostatečně neřeší. Mnohem lepší by bylo skutečně začít s opravdovou dietou a pohybem, a k tomu případně nasadit léky, které vám v tom pomohou. Na prvním místě se dnes podávají tzv. analoga hormonu glukagon-like peptidu 1 (GLP-1), které se podávají jednoduchou injekcí 1x týdně. Zlepšují vyrovnání diabetu a zlepšují efekt vašeho vlastního inzulínu a hlavně snižují chuť k jídlu a pomáhají držet redukční dietu. To bych ve vašem případě považoval za nejlepší cestu.
Budete ale muset podstoupit pořádné proškolení o dietě a váš kalorický příjem bude potřeba určitě snížit, i když se nyní domníváte, že jste tak již učinila. K tomu budete potřebovat rady a doporučení odborníka, kterého nejlépe najdete v obezitologické poradně.
Doporučení redakce 1:
Podívejte se na naše fotojídelníčky https://www.cukrovka.cz/dietni-jidelnicek, zadejte si do dialogových rámečků 150 g sacharidů na den, dále jestli chcete jídelníček se svačinami či bez, počet dnů v týdnu, pro které chcete jídelníček vytvořit, klikněte na "Generovat náhodně" a vytvoří se Vám pestrý jídelníček, kde nepřekročíte zvolenou denní dávku sacharidů. Pokud vám nějaké jídlo nebude vyhovovat, myší si kliknete na přehled jídel a můžete je dle libosti měnit - ve výsledku ale bude vždy zvolená dávka sacharidů na den. Najedete-li myší na "Postup přípravy" objeví se rámeček s návodem, jak jídlo připravit a "fotojídelníčky jsou to proto, že když si budete dále klikat na obrázek jídla, bude se zvětšovat do maximální velkosti, aby bylo krásně vidět, motivovalo Vás, naladilo Vaše chuťové pohárky :-) a váha půjde dolů...Doporučení redakce 2:
Když si zadáte do rámečku HLEDAT v Poradně klíčové slovo GLP-1, nadváha, nebo například Moujaro, Ozempic, Wegovy, Rybelsus, a jiné, naleznete spoustu zajímavých dotazů na toto téma a mnoho užitečných odpovědí.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM Praha)
-
Mounjaro a silná vůle
(09.04.2026)
Dotaz
Dobrý den, je mi 46, BMI téměř 40, vysoký tlak i cholesterol a zvýšený cukr. Celý život nyní jsem už dlouho ve stavu, kdy se přejídám a nepřipadám si vlastně nikdy pořádně zcela najedená. Začal mě zlobit i žlučník (čemuž se vůbec nevidím při mých stravovacích návycích) a játra mám ztučnělá. Silně začínám uvažovat o antiobezitikách. Jak moc tedy léky mohou pomoci? Já vím, jak se stravovat správně, do nutriční poradny jsem chodila velmi dlohou dobu, vím, jak cvičit atd, ale nikdy nejsem schopna to udržet dlouhodobě, pořád se vracím do zajetých kolejí špatných návyků. Myslíte, že by v tomto mohlo Munjaro pomoci? děkuji za názorvýška: 162 cm váha: 103 kgDetail dotazuOdpověď
Dobrý den,
děkuji za velmi otevřený dotaz. To, co popisujete, je ve skutečnosti velmi častá situace a rozhodně to není selhání vůle. Dnes už víme, že obezita není jen důsledkem životního stylu, ale chronické onemocnění, ve kterém hraje velkou roli nastavení hormonů regulujících hlad, sytost a ukládání energie. Proto mnoho lidí – stejně jako Vy – dobře ví, jak se stravovat a co dělat, ale dlouhodobě to nedokáže udržet, protože tělo je opakovaně „vrací zpět“.
Moderní léky na obezitu, mezi které patří například tirzepatid, působí právě na tyto regulační mechanismy. Snižují pocit hladu, navozují sytost dříve a na delší dobu, omezují nutkavé přejídání a zároveň stabilizují hladinu cukru v krvi. Pacienti velmi často popisují zásadní změnu v tom, že poprvé nemají neustále hlad a nejsou myšlenkami pořád u jídla.
Účinek těchto léků může být výrazný. U tirzepatidu se běžně dosahuje úbytku hmotnosti přibližně o 15 až 25 % původní váhy a zároveň dochází ke zlepšení krevního tlaku, hladiny cholesterolu, ztučnění jater i glykémie. Ve Vaší situaci, kdy se kombinuje vyšší BMI, vysoký tlak, cholesterol, zvýšený cukr i steatóza jater, jde o léčbu, která je z medicínského hlediska plně indikovaná.
Je důležité zdůraznit, že nejde o „zkratku“ nebo náhradu režimových opatření. Tyto léky spíše umožní to, co se jinak dlouhodobě nedaří – tedy udržet změny v jídelníčku a životním stylu. Neřeší jen to, co jíte, ale hlavně biologické nastavení hladu, chutí a kontroly příjmu potravy.
Co se týče bezpečnosti, nejčastějšími nežádoucími účinky bývá pocit plnosti, nevolnost nebo zpomalené trávení, které se obvykle postupně zmírňují. Vzhledem k tomu, že zmiňujete potíže se žlučníkem, je vhodné situaci individuálně posoudit, protože při rychlejším hubnutí se mohou žlučníkové obtíže přechodně zhoršit.
Na Vaši hlavní otázku tedy odpověď zní: ano, léčba přípravkem Mounjaro může ve Vaší situaci pomoci velmi výrazně. Často má největší přínos právě u lidí, kteří mají dostatek informací, ale nedaří se jim změny dlouhodobě udržet, protože lék odstraní hlavní překážku – trvalý pocit hladu a chutě.
Doporučil bych obrátit se na obezitologickou nebo diabetologickou ambulanci, kde s Vámi lékař probere vhodnost léčby, její nastavení i praktické otázky včetně úhrady.
Shrnuto, nejde o nedostatek vůle, ale o biologii, kterou dnes již umíme účinně ovlivnit, a ve Vašem případě dává tato léčba velmi dobrý smysl.
Doporučení redakce:
Když si zadáte do rámečku HLEDAT v Poradně klíčové slovo Mounjaro, naleznete spoustu zajímavých dotazů na toto téma a mnoho užitečných odpovědí.
(odpovídá PharmDr. Rostislav Šimek, Panax Co, s.r.o. Praha)
Napsat dotaz
Doporučení a pravidla poradny: Dříve než nám zašlete svůj dotaz, vyhledejte si prosím, zda stejný nebo velmi podobný dotaz nepoložil jiný čtenář či čtenářka před vámi. Doporučujeme vepsat do obdélníčku "Hledat v poradně" klíčová slova týkající se vašeho dotazu a prohlédnout si starší odpovědi na stejné či podobné téma. Upozorňujeme, že položené dotazy budou zveřejněny stejně jako odpověď na ně. V odpovědi uvedeme pouze vaše křestní jméno, rok narození, tělesnou hmotnost a výšku, jelikož tyto parametry s odpovědí většinou souvisí. Pokud bude k dotazu přiložena fotografie nebo video, odpovídající lékař zváží její zveřejnění. Velmi děkujeme za vaši přízeň. Věříme, že vám přinášíme užitečnou službu v daném oboru medicíny. Upozorňujeme, že tyto internetové stránky slouží pouze jako informační zdroj. V žádném případě nenahrazují lékařskou či jinou odbornou péči!
