Poradna
Doporučení a pravidla poradny: Dříve než nám zašlete svůj dotaz, vyhledejte si prosím, zda stejný nebo velmi podobný dotaz nepoložil jiný čtenář či čtenářka před vámi. Doporučujeme vepsat do obdélníčku "Hledat v poradně" klíčová slova týkající se vašeho dotazu a prohlédnout si starší odpovědi na stejné či podobné téma. Upozorňujeme, že položené dotazy budou zveřejněny stejně jako odpověď na ně. V odpovědi uvedeme pouze vaše křestní jméno, rok narození, tělesnou hmotnost a výšku, jelikož tyto parametry s odpovědí většinou souvisí. Pokud bude k dotazu přiložena fotografie nebo video, odpovídající lékař zváží její zveřejnění. Velmi děkujeme za vaši přízeň. Věříme, že vám přinášíme užitečnou službu v daném oboru medicíny. Upozorňujeme, že tyto internetové stránky slouží pouze jako informační zdroj. V žádném případě nenahrazují lékařskou či jinou odbornou péči!
Obecné
1083 dotazů
-
obezita
(07.12.2020)
Dotaz
Dobry den. chci se zeptat vzdycky jsem byla obezni ale tet pribiram vic vsude spim usinam i ve stoje zjistili mi cukrovku beru izulin Trulicuty 1,5 a prasky Amaryl 2mg jsem strasne unavena a tet i psychika z te vahy dekuji za radu jak zhubnout nebo co delat . Luciavěk: 39 let výška: 162 cm váha: 130 kgDetail dotazuOdpověď
Milá Lucie, podle vašich údajů (130 kg) jste opravdu velmi obézní. I když vám silně doporučuji dietu s výrazným omezením kalorií, myslím, že to pro vás nebude postačovat.
Asi jste již různé programy zaměřené na hubnutí absolvovala, asi jste už vyzkoušela i různé léky.
Protože jste ještě mladá (*1981) a pravděpodobně zatím nikoliv nějak závažně nemocná, myslím si, že by pro vás byla vhodná tzv. bariatrická léčba. O této metodě se něco ve stručnosti můžete dozvědět např. z našich dřívějších odpovědí, jako např.:
https://www.cukrovka.cz/poradna/diabet-bariatria
Lze se zbavit cukrovky 2. typu operací? | cukrovka
Vy byste se ale měla objednat do nějaké specializované ambulance zaměřené na léčbu obezity. Takových je více, záleží na vašem místě bydliště. Nicméně mohla byste např. kontaktovat pražské pracoviště OB Klinika, telefon pro zájemce: +420 800 888 974
Zde najdete odkaz na další centra, kde se v ČR bariatrická léčba provádí:
Nejen, že by vám bezprostředně poradili, ale velmi pravděpodobně by si vás mohli objednat k vyšetření a navrhnout vám způsob řešení. Bariatrická léčba má velmi dobré výsledky. Dochází k výraznému zhubnutí, např. od 20 – 40 kg. Léčba spočívá v chirurgickém zákroku na zažívacím ústrojí, nejčastěji žaludku. Pro vás by byla vhodná asi již nějaká komplexnější metoda, např. tzv. rukávovité odstranění části žaludku, spíše než metody jednodušší, protože ty by u vás nemusely mít dostatečný a trvalejší efekt. Tato léčba je ovšem vhodná pro velmi motivované osoby, které jsou odhodlané držet potřebnou dietu a spolupracovat s lékaři. Pro jinak celkem zdravé osoby není metoda příliš riziková a já bych vám ji velmi doporučoval, protože jinak se začne váš zdravotní stav zhoršovat, bude pokračovat diabetes, zatížení kloubů, srdce, plic a podobně. Jen to vyžaduje zásadní odhodlání podstoupit změnu a něco pro to udělat. Výsledky ale bývají velmi dobré.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha
-
mám zájem o senzor na kontrolu cukru
(06.12.2020)
Dotaz
Kde ho mám sehnat, abych si nemusel píchat do prstů.
Mám diabetes 2. typu.
věk: 47 let výška: 179 cm váha: 98 kgDetail dotazuOdpověď
Dobrý den,
pro diabetiky 2. typu je nově dostupný Freestyle Libre. Tento senzor byl původně dostupný pouze pro diabetiky 1. typu na předpis, nově však může senzory Freestyle Libre koupit i diabetik 2. typu, avšak zatím není pro tyto diabetiky schválena úhrada pojišťovnou. Diabetici 2.typu musí proto senzory hradit v plné cenně. Cena pro samoplátce je dle oficiálních stránek - Čtečka: 1 432 Kč Senzor: 1 576 Kč. Pro funkci je nutná čtečka, kterou jsou snímána data ze samotných senzorů - ta však vydrží až 4 roky a senzory, jejichž životnost je 14 dní. Koupit je lze pouze na internetu na lékárna.cz
(odpovídá MUDr. Pavlína Krollová z diabetologické stanice a ambulance Interní kliniky Fakultní nemocnice v Motole)
-
cukrovka 2. typu a rakovina
(06.12.2020)
Dotaz
Krom cukrovky mám rakovinu linfom na močovodu cukrovku mám3roka s rakovinou se léčím1rok nejde mi stlačit cukrovku pod 10mol. Jaroslavvěk: 64 let výška: 172 cm váha: 90 kgDetail dotazuOdpověď
Milý Jaroslave, i v takovém případě hraje důležitou úlohu dieta. Máte nadváhu, tak přece jenom jíte asi příliš. Nedoporučuji vám nějakou intenzivní hubnoucí kůru, ale spíše omezení sacharidů v dietě. Kromě toho existuje řada léků na diabetes, včetně inzulíny, a ty by i u vás měly působit.
Je ale možné, že v rámci léčby toho lymfomu užíváte lék Prednison, který glykémie může zvyšovat. Pokud tomu tak je, rovněž se poraďte se svým lékařem. Je-li tento lék nutný, bude vhodné vždy při jeho nasazení zpřísnit dietu a případně zvýšit dávky léků na diabetes.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
píchnutí o inzulínové pero
(05.12.2020)
Dotaz
Dobrý den, byla jsem na praxi na interním oddělení, kde jsem šla pichat paní inzulín. Píchla jsem jí inzulín a nasazovala krytku zpět na jehličku a jehlička mi projela krytkou a píchal jsem se. Po aplikaci jsem si hned byla umýt a vydezinfikovat ruce, ale ukápla mi kapka krve. Paní šla hned ten den zase domů. Hrozí mi nějaká infekce a musím jít na odběry? Pavlavěk: 20 let výška: 163 cm váha: 55 kgDetail dotazuOdpověď
Milá Pavlo, ačkoliv riziko přenosu nějakého onemocnění je opravdu velmi malé, mohu vám dát pouze jedinou správnou odpověď:
Nahlaste příhodu na pracovišti, kde se to událo, příslušné vrchní sestře jako nežádoucí událost. Ta s vámi sepíše záznam o této události a zjistí, zda příslušná osoba měla proveden panel vyšetření, který zahrnuje hepatitidu a HIV. Pokud nikoliv, bude třeba zajistit příslušné vyšetření a podle výsledků se bude postupovat dále. Pokud nikoliv, budete vy pozvána na kontrolní testy.
Jenom takto lze vyloučit, že byste mohla nějaké onemocnění přenosem získat, a jenom tak je případně možné uznat chorobu z povolání apod.
Já bych se na vašem místě sice ničeho neobával, ale řekl si, že se to holt stalo a že je nutné postupovat podle předpisů. Aspoň si dáte příště lepší pozor.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
množství ketonů v krvi
(03.12.2020)
Dotaz
Dobrý den, chci se zeptat....jaké by mělo být správné množství ketonů v krvi u zdravého člověka, popřípadě u člověka, co zrovna prochází tzv. ketonovou nebo Low carb dietou? Upozorňuji, že nejsem diabetik. Tento styl stravování dodržuji již přes měsíc, celkově se cítím velice dobře, jakoby jsem omládl a dokonce i kila šly hodně dolů, ale zajímalo vy mne, jak jsem na tom, co se týká hodnot krve. Dle měřáčku s proužkama na keto mám hodnotu ketonů v krvi 0,4 mmol odpoledne po jídle. Problém je, že jsem vlastně pořádně nikde nezjistil, při projíždění internetu, jaké hodnoty co znamenají. Mohl by jsem vás tedy poprosit o nějaký jednoduchý nástřel hodnot například v průběhu dne, co vlastně znamenají, abych věděl čeho se mám vlastně chytit? Moc děkuji za info, Pavelvěk: 37 let výška: 188 cm váha: 111 kgDetail dotazuOdpověď
Milý Pavle,
ketolátky se v organismu hromadí za situace, kdy člověk nemá přísun sacharidů a tělo si získává energii převážně pomocí tuků. Takový stav nastává při delším hladovění, např. po 24 hod. u zdravých lidí. Ketolátky slouží jako zdroj energie, a tak se jejich hladina zvyšuje nejprve jen málo. Teprve když je tělo nestačí dostatečně rychle využívat, začnou se hromadit v těle více. To už bývá provázeno určitým stupněm nevolnosti a může to vyústit až v závažnou ketózu. U zdravých lidí k tomu ale zpravidla nedochází.
Zcela jiná situace je ale u pacientů s diabetem, především diabetem 1. typu, ale také u diabetu typu 2. Těm chybí inzulín, který je potřebný ke správnému metabolismu sacharidů, ale podílí se také na metabolismu tuků. V tomto případě se při nedostatku inzulínu, zvláště při závažném nedostatku, hromadí v těle ketolátky natolik, že vzniká až životu nebezpečná ketoacidóza. Zpravidla bývá při tom výrazně zvýšená také glykémie, ale není to zcela podmínkou. Pokud člověku chybí inzulín a zároveň člověk nepřijímá sacharidy, nebo je eliminuje z těla jiným způsobem (např. močí, zvláště za použití některých nových léků, které mohou vylučování cukru močí zvyšovat), může být i u diabetiků v ketoacidóze glykémie jen mírně zvýšená.
Mezi ketolátky se řadí především kyselina betahydroxymáselná (beta hydroxy butyrát), kyselina aceto-octová a aceton. Nejvýznamnější je první z nich, beta-hydroxybutyrát. Ten se také zpravidla stanovuje v laboratořích a jsou také dostupné domácí měřiče podobné glukometrům, které tuto látku stanovují.
Pacienti s diabetem by neměli mít hladiny betahydroxymáselné kyseliny vyšší než 0,6 mmol/l. Pokud je hladina vyšší, znamená to, že je naléhavě nutné zlepšit léčbu inzulínem.
Výsledek se hodnotí jako již nebezpečný pří vzestupu nad 1 mmol/l. Hodnota nad 1,5 mmol/l je již výrazně zvýšená.
Hodnota nad 3 mmol/l již svědčí u diabetiků pro ketoacidóza a je naléhavě nutná léčba.
Druhou významnou ketolátkou, která se ale stanovuje méně často, je acetoacetát. Jeho normální hladina na lačno je asi 0,13 – 0,43 mmol/l. Jeho hladina se rovněž zvyšuje při hladovění, a to až na 7–8 mmol/l. Udává se, že při diabetické ketoacidóze hladina acetoacetátu dosahuje až 25–30 mmol/l. Další ketolátka, aceton, se v krvi běžně nestanovuje. Aceton se dále již nemetabolizuje a z těla se dostává dechem nebo močí. Proto bývá při ketóze cítit z dechu.
Na rozdíl od pacientů s diabetem, kterým chybí inzulín, může být hladina kyseliny betahydroxymáselné u zdravých osob zvýšená také při dlouhodobém hladovění, glykémie ale při tom nestoupá. Při tzv. ketogenní dietě, kterou někteří doporučují k intenzivnímu hubnutí, může hladina stoupat nad 1 mmol/l. Z mého pohledu by ale rozhodně neměla stoupat nad 3 mmol/l. Přesná doporučení jsem ale nenalezl, asi proto, že tzv. ketogenních diet je hodně a zpravidla jejich zdravotní bezpečnost není ověřená.
Chcete-li tedy hubnout především prostřednictvím velmi omezeného množství sacharidů a pokud nejste diabetik, považoval bych za dostatečné dosažení hladiny mezi 0,6 a 1 mmol/l.
Z dlouhodobého hlediska ale přece jen doporučuji běžnou nízkokalorickou dietu s vyváženým omezením jak sacharidů, tak i tuků v dietě. Pravděpodobně pro hubnutí je každá dieta lepší než nic, pokud ji člověk skutečně dodržuje. Rozumná nízkokalorická dieta je ale určitě nejlepší, jen není opředena žádnými kouzelnými představami, a tak člověku nezbývá než vytrvalost a vytrvalost.
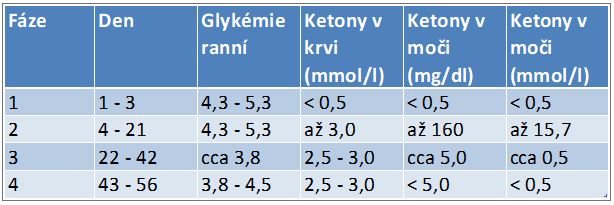
Ještě doplňuji další informaci, kterou jsem získal z Wikipedie a která (na to upozorňuji) není ověřená. Zde uváděné doporučení v průběhu ketogenní diety najdete v níže uvedené tabulce. Jenom znovu připomínám, že já osobně přísnou ketogenní dietu ani nediabetikům nedoporučuji.
Tabulka hodnot kyseliny betahydroxy máselné v průběhu ketogenní diety. Data jsou s laskavou pomocí prof. Jabora převzata z odkazu: https://cs.wikipedia.org/wiki/Ketogenn%C3%AD_dieta a nejsou ověřená.
-
Cukr2 - je cukrovka nebezpečná ve vysokém věku?
(01.12.2020)
Dotaz
Je nebezpečná v 82 letech? Zdenověk: 81 let výška: 177 cm váha: 102 kgDetail dotazuOdpověď
Milý Zdeno,
škoda, že je váš dotaz tak neurčitý. Kdybyste trochu popsal, jak se vaše cukrovka projevuje, od kdy ji máte, jaké berete léky a případně na jaké další nemoci se léčíte, bylo by mnohem snadnější odpovědět.
I ve stáří může vzniknout diabetes, který vyžaduje léčbu inzulínem, každodenní sledování a dodržování přesné diety. Pokud by pacient nechtěl nebo nemohl dodržovat léčebný režim, mohlo by to mít závažné důsledky, a to v krátké době. Protože o vás skoro nic bližšího nevím, představím si ale tu nejběžnější situaci:
Je vám 82 let, máte nadváhu, málo se pohybujete a rád jíte a máte chuť do dalšího života. Při kontrolní prohlídce vám lékař zjistil glykémii na lačno 8 mmol/l na lačno a řekl vám, že máte diabetes 2. typu. Normální hodnota na lačno je do 5,6 mmol/l. Vy se ptáte, zda se tím máte znepokojovat.
Odpověď: Glykémie 8 mmol/l na lačno je již známkou diabetu. Je však nutné tuto hodnotu alespoň ještě jednou ověřit. Bude-li opět hodnota podobná, diabetes se potvrdí. Nejedná se ale o závažnou formu, která by vás bezprostředně ohrožovala. Na druhé straně je ale možné, že porucha u vás existovala už dříve, jenom nebyla dosud zjištěna. Zvýšená glykémie po delší dobu přináší riziko řady diabetických komplikací, mezi nimiž na prvním místě je vývoj onemocnění srdce a cév. Často bývá současně zvýšená hladina krevních tuků, někdy je také zvýšený krevní tlak. Proto se přiměřené léčebné opatření určitě vyplatí. Kromě toho i v tomto věku může docházet k poškození očních cév a také k poškození nervů a ledvin. Pokud ale v současné době nemáte známky diabetického poškození očí nebo ledvin, tak je málo pravděpodobné, že by se závažnější formy u vás ještě vyvinuly.
Na prvním místě bych tedy u vás doporučoval úpravu diety. Bylo by vhodné si nechat vysvětlit doporučený jídelníček, který by vedl k mírnému poklesu váhy. V jídle byste měl zcela vynechat volné cukry (slazení, sladké pečivo apod.), ale měl byste omezit také velikost sacharidových příloh, jako jsou brambory, knedlíky, pečivo apod.
Asi po 4 týdnech po takovém opatření byste si mohl znovu dát otestovat glykémii, případně byste si ji mohl sám sledovat doma pomocí osobního glukometru. Pokud by porucha trvala (glykémie nadále zvýšená, řekněme nad 7 mmol/l), měl byste začít užívat některý z léků, které se v takovém případě používají. Na prvním místě se nabízí lék metformin. Jen by před jeho nasazením měl lékař ověřit váš zdravotní stav. Kromě toho byste měl vědět, zda máte také zvýšené hladiny krevních tuků. Měl byste také mít krevní tlak v doporučeném rozmezí, což je velmi důležité.
Pokud by se porucha alespoň částečně zlepšila, neměl by vás váš diabetes nějak významně ohrožovat. Jen byste měl vědět, že glykémie je třeba sledovat a dávat pozor, aby se nezhoršovaly.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
vypadávaní vlasů u diabetu 1. typu
(29.11.2020)
Dotaz
dobry den chtěla jsem se zeptat jestli mohu užívat přípravek Verina na vypadávání vlasů, který přípravek je jinak vhodný pro diabetiky, děkuji za odpověďvěk: 24 let výška: 160 cm váha: 53 kgDetail dotazuOdpověď
Vypadávání vlasů je u diabetiků častější zvláště tam, kde není toto onemocnění dobře kompenzováno. V první řadě je tedy třeba dbát na vyrovnaný diabetes. Doporučuji si také přečíst odpověď prof. Saudka z naší poradny na podobný dotaz: Padání vlasů a Glucophage
Přípravků, které podporují růst vlasů je na trhu celá řada. Užívají se přípravky perorální (tablety, tobolky, kapsle), kde hlavními složkami jsou vitamíny řady B, dále pak vitamin A, C, E a D3, stopové prvky jako je selen, železo, měď a zinek, a také aminokyseliny L-cystein, L-tyrosin a L-methionin - ten je nejvýznamnější, ale i topické (šampóny, tinktury a aktivátory) a jejich složení je velice podobné (kopřiva, přeslička, kofein, panthenol, keratin, kyselina hyaluronová, aj.), ale někdy i velmi speciální (minoxidil, nanoxidil, aminexil, latanoprost, fluridil), či velmi originální (Natucain).
Přikládám pár odkazů týkajících se některých známých přípravků na našem trhu a stránky o alopecii:
Péče o vlasy z pohledu lékárníka
Nebo je možné se vydat cestou otestování tzv. TrichoTestem a dle výsledku vypadávání vlasů léčit:
Případně je také možné vyhledat odbornou pomoc na specializovaném centru "Zdravé vlasy" ve Fakultní nemocnici Královské Vinohrady.
Jinak Váš dotaz na přípravek Verina, myslela jste jistě Veniru, je řešen na následujícím odkazu, kde najdete i složení. Není tam zmínka o tom, že by ho nemohli užívat diabetici a v často kladených otázkách najdete dotaz na přítomnost cukru - který v přípravku není.
S přátelským pozdravem
PharmDr. Rostislav Šimek
redakce cukrovka.cz -
invertní cukr a hodnoty glykémie
(28.11.2020)
Dotaz
Jak ovlivňuje invertní cukr v potravinách hodnoty glykemie u DM 1. a 2. typu? SvatošDetail dotazuOdpověď
Milý Svatoši,
tzv. volné sacharidy (cukry) jsou obecně pro pacienty s diabetem všech typů málo vhodné a nejsou příliš vhodné pro nikoho. Volné cukry jsou takové, které se pro vstřebávání ze zažívacího ústrojí již nemusí procesem trávení měnit, aby se vstřebaly, nebo se mění jen málo. Takovými příklady jsou např. hroznový cukr (glukóza), nebo také sacharóza. Sacharóza se ve střevě jednoduše štěpí na glukózu a fruktózu, které se obě rychle vstřebávají a zvyšují glykémii. Fruktóza se ještě převážně přemění na glukózu, což snad její potenciál zvyšovat glykémii trochu zpomaluje.
V přirozené potravě se takové cukry vyskytují poměrně málo, takže pokud je konzumujeme v přiměřeném množství, tak to nevadí. Proto je vhodné ovoce, kde bývá zejména fruktóza, ale samozřejmě není doporučováno sníst 10 pomerančů naráz, protože to je moc volných sacharidů najednou. I fruktózu obsaženou v ovoci je nutné započítávat do jídelníčku.
Invertovaný cukr je v podstatě uměle upravená sacharóza (řepný cukr, neboli běžný cukr používaný ke slazení) tak, že se rozloží na svoje základní složky, a těmi jsou glukóza (hroznový cukr) a fruktóza (ovocný cukr). Výsledný produkt (tedy invertovaný cukr) má o něco větší sladivost a je poměrně levný. Proto se používá v potravinářském průmyslu, např. ke slazení některých limonád a mnoha jiných potravin, včetně umělého medu. Invertovaný cukr lze chemicky také připravit např. z kukuřice, z ječmene či pšenice. Výsledný cukr je především levnější a proto se používá v potravinářském průmyslu ve velkém, např. v Coca Cole. Je tomu tak ale jenom v některých zemích a tak abych předešel nepřesné informaci, raději se podívejte na tabulku složení nápoje, který se prodává v ČR. Pro diabetiky je ale vhodná pouze kola bez sacharidů, tedy tzv. lehká neboli „light“.
Z hlediska metabolismu je ale tato látka uměle přidávaná do potravin velmi málo vhodná. Obsahuje stejné množství sacharidů jako původní řepný cukr, ale vstřebává se ještě rychleji. Fruktóza ve větším množství (než běžně sníme ve zdravém ovoci) se v těle dále mění jak na glukózu tak na další málo vhodné metabolity, z nichž některé se považují někdy za přímo škodlivé. Rozhodně vám tedy nedoporučuji nahrazovat běžný cukr cukrem invertovaným. Zejména se nemůžete domnívat, že vám nebude zvyšovat glykémii a tudíž jej můžete konzumovat volně.
Rozpuštěné cukry mají určitý vliv na lom světla v tekutině. Označení „invertovaný“ získal tento cukr proto, že řepný cukr odražené světlo otáčí doprava, zatímco tento cukr převážně doleva.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
-
glykovaný hemoglobin - hraniční hodnota
(26.11.2020)
Dotaz
Dobrý den, prosím o radu ohledně hodnoty dlouhodobého cukru. V těhotenství jsem měla těhotenskou cukrovku, kterou jsem zvládla vykompenzovat dietou. Dlouhodobý cukr jsem měla kolem 38 mmol/mol. Po porodu byl mě i miminku změřen cukr a bylo vše v pořádku. Nyní jsem byla na kontrole na diabetologii po 8 měsících po porodu a měla jsem dlouhodobý cukr 40 mmol/mol, hodnota píchnutého prstu 4,2, v pořádku. Paní doktorka už zvedala varovný prst, že by tam byla cukrovka, ale než by si mě zapsala jako doživotního pacienta, dala mi šanci, že mám přijít ještě až přestanu kojit. Můj dotaz zní, všude čtu, že normální maximální hodnota glykovaného hemoglobinu je 42 mmol/mol, hodnota 40 mmol/mol není nízká, ale vzhledem k tomu, jaký jsem stresař, si nemyslím, že bych hned musela mít nálepku diabetika. Je tato hodnota pro zdravého člověka opravdu tak moc hraniční? Moc děkuji. Jindřiškavěk: 29 let výška: 178 cm váha: 102 kgDetail dotazuOdpověď
Milá Jindřiško, ještě než vám odpovím, dovolte malou výhradu ohledně té „nálepky diabetika“. To by vás tak moc urazilo? Ostatně, co by z toho pro vás vyplývalo? Měla byste více na vědomí, že je dobré udržovat se ve fit kondici, zdravě se stravovat a dávat pozor na přibírání na váze. To by bylo asi vše. V těhotenství jste diabetes měla, a tak byste měla vědět, že do budoucna je pro vás riziko, že se někdy diabetes zase objeví, větší, něž u ostatních osob. Platí to také pro případ, že byste byla znovu těhotná. A to je prozatím vlastně vše a výše uvedená opatření pro vás platí stejně, ať už diabetes máte nebo ne.
To říkám jen na okraj, protože slovo diabetik by opravdu nemělo znít hanlivě. Ano, diabetes 2. typu se velmi často pojí s nadváhou, kdy lidé opravdu jedí více, než by měli a pohybují se méně. Možná mají slabší vůli než ostatní, ale možná také jim život nadělil takové vlohy. Mají větší chuť k jídlu, někdy mají jiné přidružené problémy, někdy mají od narození metabolismus nastavený „úsporněji“. Udržovat se v dobré kondici je pro ně prostě obtížnější než pro jiné, kterým to život nadělil jinak. Člověk by je někdy měl spíše obdivovat, jak tomu dokáží čelit, a ne je hned odsuzovat jako osoby neukázněné. Ostatně Evropská diabetologická společnost toto označení „diabetik“ nedoporučuje vůbec a nabízí např. pojem „osoba s diabetem“. Riziko vzniku diabetu mají totiž nyní vlastně všichni docela velké. U nás je to alespoň 10%, ale lehčí forma poruchy se vyvine během života možná až u 30%. Pro diagnózu diabetu jsou stanovena určitá kritéria, např. hodnota glykovaného hemoglobinu nad 46 mmol/l. Ale rozhodně si nemyslím, že by mezi osobami s hodnotou 45 a 48 mmol/l musel být velký rozdíl. Doporučoval bych oběma totéž.
Vy v současné době máte normální hodnoty (uvádí se do 40 mmol/mol, ale někdy také 42 mmol/mol) a diabetička zřejmě nejste. Posoudit přesně by se to dalo např. podle orálního glukózového tolerančního testu, ale není to vůbec potřeba. Měla byste si dát občas vyšetřit glykémii. Nejlépe na lačno a za 2 hod. po jídle, např. 2x ročně. To pro případ, že by se u vás přece jenom porucha rozvíjela. Za doživotního pacienta se považovat nemusíte, ale za doživotního nájemníka pozemského bytí ano. A život je věc nebezpečná a končí smrtí. Omlouvám se za tu trochu filozofie a přeju vám, ať vám to uběhne příjemně, vám i vašemu dítěti.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
Doporučení redakce:
zajímavé informace o glykovaném hemoglobinu naleznete v rubrice DIAGNOSTIKA a článku Cílové hodnoty glykovaného hemoglobinu (HbA1c)
-
prosím o radu, obě nohy bolí, jsou ztuhlé a brní
(25.11.2020)
Dotaz
Dobrý den chtěl bych se zeptat můj problém je taký že mě bolí obě nohy mám obě nohy stuhle. Hodně těšte cítím brnění obou palcích na nohách i pod prsty míval sem pálení to už je sem tam ale nemůžu chodit mám dvě berle nohy SOU prome ťeške a dostávám do nich svalový třes hlavně po ránu který po nějaké době přestane ale při chůzi se Zase objevy chtěl bych se zeptat může se jednat o neuropatií? mám cukrovku druhého tipů nebo může se jednat o výřez ploténky? Nebo může to být tím že sem před sedmi lety prodělal borelizu kdy sem měl parezu prave tváře? Nebo oco by se mohlo jednat? Moc děkuji za vaši odpověď Aloisvěk: 39 let výška: 168 cm váha: 128 kgDetail dotazuOdpověď
Milý Aloisi, v poslední době se nahromadilo dost podobných dotazů. Osoby s velkou nadváhou a diabetem 2. typu se ptají, proč jim stoupá glykémie, proč se jim špatně chodí a proč mají brnění a bolesti v nohách. Stálo by za to prohlédnout si také naše ostatní odpovědi na našem webu.
U každého to jistě bude trochu jinak, ale jednou společnou věcí je obezita. Vy jste navíc docela mladý a je smutné si představovat, že tohle všechno se může postupně ještě zhoršovat, pokud s tím něco neuděláte. Ono se to samozřejmě snadno řekne, protože zásoby tělesného tuku máte na mnoho měsíců, i kdybyste skoro hladověl. Ale nějak začít se musí a k tomu člověk potřebuje hlavně svoje rozhodnutí a vůli. Je také docela možné, že pro vás by byla vhodná i tzv. bariatrická léčba, která spočívá v zákroku na zažívacím ústrojí, nejčastěji operaci žaludku. Zmenšení žaludku způsobí, že se cítíte více nasycený a pokud dodržujete lékařské doporučení, téměř jistě výrazně zhubnete, třeba o 30 kg. A to už by vaše nohy určitě pocítily a určitě by se vám také velmi spravil diabetes.
Ve vašem případě se s největší pravděpodobností jedná o diabetickou polyneuropatie, o které se můžete mnohé na našich stránkách dočíst, např. https://www.cukrovka.cz/diabeticka-neuropatie-poskozeni-nervu
Poruchu ale také zhoršuje samotná obezita. Potíže máte na obou nohách, a tak je také příčina v postižených meziobratlových ploténkách málo pravděpodobná. Stejně tak prodělaná borelióza by to mohla vyvolat, ale diabetická neuropatie je mnohem více nasnadě. Pokud byste pozoroval výrazné bolesti v lýtkách či ve stehnech, které se objevují vysloveně při tělesné námaze, připadalo by také v úvahu postižení velkých tepen na nohách.
Na prvním místě vám tedy doporučuji začít s rozumnou dietou, zejména s omezením kalorií. Nebudu tady vypisovat, jak přesně postupovat, podívejte se na naše starší odpovědi a také pojednání na našich stránkách o dietě. Je to ale cesta náročná a zdlouhavá.
Na druhém místě byste se měl snažit více pohybovat, hlavně pravidelně a minimálně 45 minut denně. Samozřejmě podle svých možností, ale jakmile polevíte, vaše pohyblivost se začne zhoršovat a s tím i vyrovnání diabetu.
Na polyneuropatie se užívají různé léky, které obtíže spíše tlumí, než vysloveně léčí. Váš diabetolog, případně neurolog, by vám jistě poradili a vybrali byste ten správný.
(odpovídá Prof. MUDr. František Saudek, DrSc., Klinika diabetologie, IKEM, Praha)
Napsat dotaz
Doporučení a pravidla poradny: Dříve než nám zašlete svůj dotaz, vyhledejte si prosím, zda stejný nebo velmi podobný dotaz nepoložil jiný čtenář či čtenářka před vámi. Doporučujeme vepsat do obdélníčku "Hledat v poradně" klíčová slova týkající se vašeho dotazu a prohlédnout si starší odpovědi na stejné či podobné téma. Upozorňujeme, že položené dotazy budou zveřejněny stejně jako odpověď na ně. V odpovědi uvedeme pouze vaše křestní jméno, rok narození, tělesnou hmotnost a výšku, jelikož tyto parametry s odpovědí většinou souvisí. Pokud bude k dotazu přiložena fotografie nebo video, odpovídající lékař zváží její zveřejnění. Velmi děkujeme za vaši přízeň. Věříme, že vám přinášíme užitečnou službu v daném oboru medicíny. Upozorňujeme, že tyto internetové stránky slouží pouze jako informační zdroj. V žádném případě nenahrazují lékařskou či jinou odbornou péči!
