Na obzoru nová generace inzulínů
Pracoviště: Klinika diabetologie, IKEM Praha
Vloženo: 1. 9. 2020
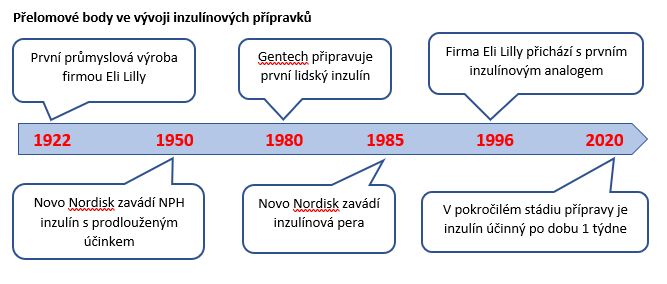
Inzulín, jak známo, se začal průmyslově vyrábět téměř před 100 lety jako život zachraňující lék ve firmě Eli Lilly v USA. Zprvu se jednalo jen o nedostatečně čištěný produkt připravovaný ze zvířecích pankreatů. Postupem času ze zlepšovaly metody jeho čištění, takže se méně často objevovaly nežádoucí reakce v místě podání, ale pacientům stále vadila nutnost píchat inzulín několikrát denně. Za velký úspěch se proto považovalo v 50. letech zavedení tzv. NPH (neutral protamin Hagedorn) inzulínu, který obsahoval bílkovinu protamin, která se váže na molekuly inzulínu a tím prodlužuje jeho účinek. Později se jako tzv. bazální inzulín začaly také používat přípravky, které obsahovaly velké krystalky inzulínu, jež se pak v podkoží pozvolna „rozpouštěly“, takže inzulín působil 12 až 24 hod. Dalším velkým objevem bylo zavedení výroby inzulínu, jehož struktura odpovídala přesně inzulínu lidskému. Výroba však neprobíhala již pomocí extrakce z tkáně pankreatu, ale s použitím genetické informace pro lidský inzulínový gen, který byl přenesen do bakterií nebo kvasinek. Další důležitý přelom znamenalo zavedení inzulínových per, která podávání inzulínu podstatně zjednodušila. Tím se současně vyřešil částečně problém s touhou pacientů používat, pokud možno co nejmenší počet denních injekcí. Ukázalo se, že pro pacienty s diabetem 1. typu rozhodně není vhodné používat jen jednu nebo 2denní injekce s použitím co nejdéle působícího inzulínu, ale že je mnohem vhodnější vedle bazálního inzulínu používat ještě inzulín bolusový, který by naopak měl mít účinek spíše krátký. Takový požadavek pomohly splnit tzv. rychlá analoga lidského inzulínu, tedy molekuly, které se od lidského inzulínu záměrně liší, aby účinkovaly ještě rychleji.
Dnes máme k dispozici inzulínová analoga dvojího typu, a sice taková, která účinkují krátce či velmi krátce, nebo naopak dlouze či velmi dlouze. Požadavky pro jejich kvalitu jsou nejen vysoký stupeň čistoty (nepřítomnost příměsí z výroby), ale zejména předvídatelnost a pravidelnost v délce působení. Inzulíny, které působí předvídatelně v závislosti na dávce, působí méně hypoglykémií a při správném použití dobře udržují glykémie v požadovaném rozmezí.
Teprve nedávno byly do praxe zavedeny inzulíny se spolehlivým minimálně 24hodinovým působením. Patří mezi ně inzulín glargin v koncentraci 300 j./ml (Toujeo), inzulín detemir (Levemir) a inzulín degludec (Tresiba – s účinkem dokonce ještě delším než 24 hod.). Výhodou těchto dlouze působících přípravků oproti předchozí generaci je nejen delší působení, dovolující dávkování 1x denně (jako bazálního inzulínu), ale především pravidelnější působení, díky němuž se při jejich použití méně často vyskytují neočekávané hypoglykémie. Dlouze působící inzulíny si ale oblíbili také pacienti s diabetem 2. typu, kteří dlouho váhají s nasazením inzulínu, i když ze zdravotního hlediska by to často bylo vhodné. V mnoha případech jim totiž postačuje jediná injekce denně, a přitom není zásadně důležité, zda se inzulín podá vždy přesně ve stejnou hodinu.
Na výběr máme nyní širokou paletu různých typů inzulínu od těch působících velmi krátce, krátce, dlouze (až 24 hod.) nebo velmi dlouze (24–48 hod). Potřebujeme vůbec ještě nové?
Jak se říká, pokrok ničím nezastavíš. Nové inzulíny by mohly
- dále zjednodušit podávání
- působit více pravidelně a podle očekávání
- ještě dále posunout kritéria pro dobré vyrovnání diabetu
- zvýšit ochotu pacientů dodržovat léčebný režim
- nepodporovat zbytečné tloustnutí
- a co je asi nejdůležitější, nepůsobit hypoglykémii, jež je hlavním limitem inzulínové léčby
V současné době vstupuje do 3. fáze klinického hodnocení insulin Icodec vyvinutý firmou Novo Nordisk. Tento inzulínový analog má 3 z celkového počtu 51 aminokyselin lidského inzulínu nahrazené za jiné a tím se stává odolnější proti svému rozkladu v podkoží a v krvi. Současně má na sobě navázanou molekulu mastné kyseliny, která má pevnou vazbu na krevní albumin. To vše způsobuje, že nový inzulínový přípravek účinkuje opravdu velmi dlouho po podkožní injekci. Může se tak podávat pouze 1x týdně a ustálený stav při nastaveném dávkování se dostaví teprve asi za 3-4 týdny. Dosavadní klinické studie prokázaly, že Icodec podávaný 1x týdně snižuje glykémii srovnatelně s jinými inzulínovými přípravky a má rovněž srovnatelný profil bezpečnosti a účinnosti.
Použití tohoto nového inzulínu bylo zatím testováno především u pacientů s diabetem 2. typu, u nichž se velmi dobře osvědčil. Icodec by však mohl být vhodný i pro nemocné s diabetem 1. typu. Léčba by mohla být zase o něco jednodušší. Je pravděpodobné, že inzulín Icodec se brzy dostane do lékáren a možná dokonce otevře novou kapitolu inzulínové léčby. Je třeba také poznamenat, že podobně dlouze působící přípravky vyvíjí také firma Elli Lily (Basal Insulin Fc) a další 2 výzkumné společnosti.
Pacienti s diabetem by si možná přáli, aby se inzulín do těla nemusel vůbec podávat pomocí injekcí, ale třeba v podobě tablet. O to se už pokoušela řada výzkumných skupin. I když se to některým alespoň z malé části podařilo, vstřebávání inzulínu do krve bylo jen velmi malé a především nepravidelné. Bude ale taková snaha ještě potřebná? Není lepší jedna, sice injekční, ale zato spolehlivá dávka týdně?