Komnata šestá - SELFMONITORING
Pracoviště: Diabetologická ordinace, Krnov
Vloženo: 15. 5. 2017
PROČ (SE) MĚŘIT?
Prostřednictvím selfomonitoringu (SMBG) může pacient (a poté i jeho lékař) získat informaci o aktuální hladině glykémie, posoudit pohyby glykémie před jídlem resp. po jídle, před, během i po fyzické aktivitě. Pravidelné měření pomáhá upevňovat žádoucí změny životního stylu a zvyšovat (obvykle) sebevědomí pacienta. Měření glykémie glukometrem často pomáhá odhalit hrozící hypoglykémie a tím významně zvyšuje bezpečnost pacienta a jeho léčby. SMBG je jedinou možností jak samostatně upravovat léčbu inzulínem samotným pacientem. Selfmonitoring glykémie v případě akutních stavů (stres, infekční onemocnění apod.) může častokrát předejít potřebě hospitalizace, nebo alespoň včas upozornit na její nutnost.
Nezbytnou podmínkou pro naplnění všech těchto výhod SMBG je ovšem trvalá a fungující spolupráce mezi pacientem a jeho zdravotnickým týmem (lékařem, zdravotní či edukační sestrou, rodinou atd.). Naopak chybění zásadního kroku, kterým je zpětná vazba – tedy vyhodnocení výsledků měření na návštěvě u lékaře, činí ze SMBG pouhou přítěž a rutinu. SMBG může aktivně zapojit pacienty do kontroly jejich onemocnění prostřednictvím samostatného řešení problémů (proč mám cukr nízký resp. vysoký?) a dělání rozhodnutí (zmrzlinu už nebudu, během cvičení se musím dojíst apod.).
PRINCIP MĚŘENÍ GLYKÉMIE GLUKOMETREM
Většina nejmodernějších glukometrů používá tzv. elektrochemickou metodu na principu měření elektrického proudu vytvářeného v testovacím proužku, který je přímo úměrný množství glukózy. Proud vzniká při chemické reakci mezi glukózou a kyslíkem, který katalyzuje (spouští) enzym glukózooxidáza. Elektrický proud je poté změřen a zaznamenán glukometrem. Základem novější metody používané pro některé testovací proužky je reakce katalyzovaná glukózodehydrogenázou. Výhodou je přímé změření elektronového toku bez zkreslujících vedlejších produktů (kyslíku). Množství krve potřebné k provedení měření se pohybuje mez 0,3 až 10 μl. Rozsah glykémie měřitelné glukometrem je obvykle 1,1-33,3 mmol/l.
PŘESNOST MĚŘENÍ GLYKÉMIE GLUKOMETREM
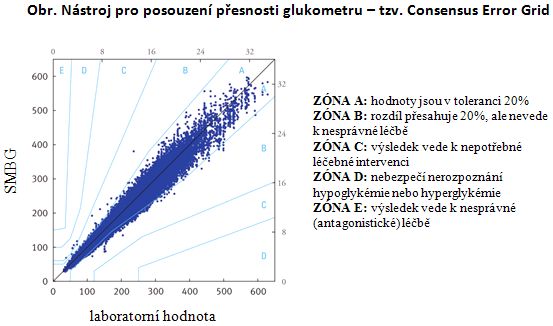
Všechny schválené glukometry musí splňovat kritéria stanovená International Organization for Standardization (ISO). Dle normy ISO 15197 se musí výsledky z glukometru pohybovat v rozmezí 20% hodnot změřených v laboratoři. Přesnost měření může ovlivnit řada vnějších faktorů (kalibrace glukometru, teplot prostředí, velikost a kvalita vzorku krve, množství červených krvinek, nečistoty, stáří testovacích proužků atd.). Jednotlivé modely glukometrů se liší v schopnosti eliminovat tyto faktory a upozornit na ně např. chybovým hlášením. Zlatým standardem k posuzování přesnosti jednotlivých glukometrů a klinické závažnosti eventuálních chyb je Consensus Error Grid (viz obrázek).
Zatímco glukometry měří hladinu glukózy v plné krvi, při vyšetření v laboratoři se používá krevní plazma – tj. krev zbavená krevních elementů (krvinek a destiček). Rozdíl v metodě měření vede k tomu, že při stanovení z plné krve jsou výsledky měření přibližně o 10-15 % nižší, než výsledky získané při vyšetření z krevní plazmy. Některé glukometry jsou již kalibrovány tak, aby poskytovaly výsledky měření přepočtené na „plazmatický ekvivalent“. Ke každému glukometru je obvykle přiložen i tzv. kontrolní roztok, pomocí kterého lze ověřit, zda glukometr a testovací proužky fungují společně jako jeden systém a zda je měření prováděno správně. Kontrolní roztok by se měl používat minimálně jednou týdně, nebo při podezření, že přístroj nebo testovací proužky nefungují správně a při otevření nového balení testovacích proužků.
ALTERNATIVNÍ MÍSTA ODBĚRU
Hlavní nepříjemností při měření se glukometrem je bezesporu bolestivost v místě vpichu. Tomu lze předejít důslednou správnou technikou odběru – pravidelně měnit lancety, preferovat boční strany bříšek prstů, častěji se měřit na 3. až 5. prstu a využívat alternativní místa k odběru krve (předloktí, paže, břicho, stehna, lýtka). Díky využívání těchto míst mohou jemná a citlivá bříška prstů aspoň částečně „odpočívat“.
Je však třeba upozornit, že kvůli odlišné cirkulaci v kožním oběhu mezi prsty a těmito alternativními místy (až 5x větší průtok v oblasti prstů v porovnání s předloktím) může docházet k výraznějšímu rozdílu mezi glykémií v arteriální resp. kapilární krvi, zejména ve chvílích, kdy rychle stoupá nebo klesá. Výsledkem měření glykemie v alternativním místě může tedy být vyšší riziko hypoglykemie vzhledem k relativně vysoké koncentraci glukózy ve vzorku z alternativního místa. Z těchto důvodů se odběr z alternativních míst ve chvílích zvýšeného rizika hypoglykemie (klinické příznaky hypoglykemie, sport, delší lačnění apod.) nedoporučuje. Koncentrace glukózy v těle se liší také v závislosti na odlišné míře jejího využití v jednotlivých tkáních. Odlišná úroveň využití glukózy může být způsobena množstvím svalové hmoty a tukové tkáně, činností svalstva a rozdíly v krevním oběhu. V případě, že rozdíly ve výsledcích měření z prstu a alternativních míst přesahují 20%, je lepší řídit se výsledky získanými měřením z prstu.
TECHNICKÉ PARAMETRY GLUKOMETRU
Kapacita paměti glukometrů se pohybuje v rozmezí 50-500 měření. Naprostá většina glukometrů je schopna komunikovat s počítačem a přenášet do něj naměřená data uložená v paměti. K tomu je potřebný specializovaný software (počítačový program) a kabel spojující glukometr s počítačem. V některých případech lze využít bezdrátový přenos (infračervené vlny, technologie Bluetooth® apod.). Glukometry jsou napájené pomocí baterií, a to buď klasických plochých (jako do hodinek) nebo tužkových. Při poklesu výkonu baterie se na displeji glukometru objeví varování - nejčastěji symbol baterie (podobně jako u mobilních telefonů).


JAK ČASTO SE MĚŘIT?
Četnost měření během dne by měla být individuální u každého pacienta v závislosti od jeho ochoty se měřit, od typu antidiabetické léčby (tablety vs. inzulín), od důležitosti těsné kontroly diabetu (těhotenství, před operací), přítomnosti diabetických komplikací a dalších okolností (např. syndrom neuvědomění si hypoglykémie, řízení motorových vozidel apod.). Měření glykemie u pacientů léčených perorálními antidiabetiky je vhodné zejména k odhalení vysokých hladin glykemie období během dne a pochopení vlivu stravy na hladinu postprandiální glykémie. Informace získané prostřednictvím self-monitoringu slouží i lékaři k zhodnocení účinnosti stávajícího způsobu terapie. Měření glykemie u pacientů léčených inzulinem je vhodné k posouzení kolísání glykemie v průběhu dne a k pochopení vlivu stravy na hladinu postprandiální glykémie. Stejně důležitá je i možnost odhalení bezpříznakových hypoglykemií (zvláště v noci) a ověření aktuální hodnoty glykemie v případě příznaků hypoglykemie nebo po větší fyzické aktivitě.
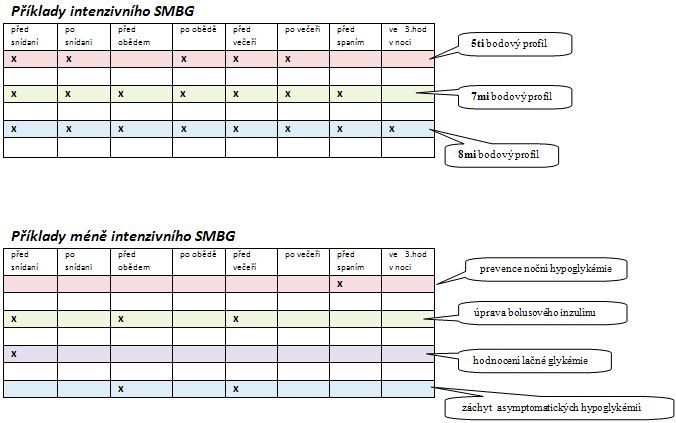
Česká diabetologická společnost doporučuje následující frekvenci měření glykémií spolupracujícím pacientem:
- 3 – 4 měření denně pro pacienty léčené intenzifikovaným inzulínovým režimem
(= 3 a více dávek krátce působícího inzulínu v kombinaci s depotním inzulínem/den)
- 2 měření za den pro pacienty léčené konvenčním inzulínovým režimem
(1-2 dávky inzulínu denně)
- 3 měření týdně u pacientů léčených perorálními antidiabetiky a dietou